Haemophilus Influenzae
هموفیلوس آنفلوآنزا
پروفسور محمد حسین سلطان زاده
استاد دانشگاه علوم پزشکی شهید بهشتی
متخصص کودکان ونوزادان
طی دوره بالینی عفونی از میوکلینیک آمریکا
www.professorSoltanzadeh.com
هموفیلوس آنفلوآنزا
حدود 100 سال از کشف
Hib
می گذرد
یکی از مهم ترین اورگانیسم بیماری زا می باشد
پیش از واکسیناسیون یک مشکل عمده عفونی در جهان محسوب می شد
در اواخر دهه 1990 واکسن کنژوگه
Hib
برای شیرخواران تهیه گردید
که باعث کاهش بیماری در سنین کمتر از 5 سال شد

هموفیلوس آنفلوآنزا
قبل از واکسن
Hibمهمترین
علت مننژیت باکتریال در جهان بود
همچنین علت مهم سایر بیماری های باکتریمی در کودکان محسوب می شد
هموفیلوس آنفلوآنزا
با این حال هنوز یکی از عوامل مهم مرگ و میر کودکان
در کشور های درحال توسعه می باشد
که واکسیناسیون روتین بر علیه این اورگانیسم انجام نمی گیرد
انسان تنها میزبان طبیعی هموفیلوس آنفلوآنزا است
منبع بیماری دستگاه تنفسی فوقانی است
نحوه انتقال فرد به فرداز طریق تماس مستقیم می باشد
یا از طریق ترشحات دستگاه تنفسی فوقانی حاوی اورگانیسم است
انتقال از طریق آسپیراسیون داخل رحمی مایع آمنیوتیک ممکن است یا از
تماس ترشحات دستگاه تناسلی آلوده به اورگانیسم
هموفیلوس آنفلوآنزا
اولین مرتبه درسال 1892توسط :
Robert Pfeifer
شرح داده شد
که در ریه وخلط بیماران پاندمی آنفلوآنزا در سال های 1889-1892جدا
نمود
علت نامگذاری این پاتوژن به هموفیلوس نیاز آن به فاکتور های رشد
است
برای رشد هوازی احتیاج به دو مکمل به نام فاکتور های
X , V
نیاز دارد
نیاز به فاکتور
X
برای تشخیص هموفیلوس آنفلوآنزا از هموفیلوس پاراآنفلوآنزا که فقط
احتیاج به فاکتور
V
برای رشد دارد میباشد
هموفیلوس آنفلوآنزا
سوش بدون کپسول عامل عفونت های:
اوتیت
برونشیت
کنژنکتیویت
سینوزیت
پنومونی می باشد
سوش های کپسول دار عامل بیماری های:
سپتی سمی
مننژیت
آرتریت سپتیک
سلولیت
اپی گلوتیک
پنومونی وآمپیم می باشد
هموفیلوس آنفلوآنزا
کلونیزاسیون به وسیله هموفیلوس بدون کپسول شایع است
در نازوفارنگس 40-80 درصد کودکان ظاهر می شود
کلونوزیشن نازوفارنگس به وسیله اورگانیسم
bنادر
است
حدود 2-5 درصدکودکان قبل از واکسیناسیون
Hibشایع
ترین علت مننژیت باکتریال در کودکان در آمریکا بود
شایع ترین سن ابتلا 6- 18 ماه
پیک سنی اپی گلوتیک 2-4 سال بود
هموفیلوس آنفلوآنزا
در سال 1988 زمانی که واکسن کنژوگه
Hib
تهیه شد
شیوع بیماری Hib
اینوزیو 99 درصد در شیرخواران وکودکان کاهش یافت
حتی کمتر از یک در 100،000 در کودکان کمتر از 5 سال
برعکس Hib
از پاتوژن های مهم درکودکان غیر ایمونیزه در ممالک در حال توسعه
است
هموفیلوس آنفلوآنزا
دوره کمون مشخص نیست
قبل از ایجاد بیماری ممکن است فرد به دفعات در معرض تماس با
اورگانیسم قرار گرفته باشد
قدم اول در پاتوژنزیس کلونیزاسیون دستگاه تنفسی فوقانی است
توانائی زنده ماندن داخل سلولی اجازه به اورگانیسم می دهدکه در
داخل راه های هوائی باقی بماند
اما دفاع موضعی مثل حرکت مژک ها ی مخاطی ، مکانیسم ایمنی ذاتی
وآنتی بادی های اکتسابی مانع از ایجاد عفونت می شود
مقاومت آنتی بیوتیک
یک نکته مهم در
Hibمقاومت
داروئی و آنتی بیوتیک میباشد
طیف وسیعی از آنتی بیوتیک ها مثل:
سولفونامید ها، تری متوپریم سولفامتوکسازول ،اریترومایسین
،تتراسیکلین وپنی سیلین شرح داده شده است ولی برای درمان ضروری
نیستند
مهم ترین مقاومت مربوط به آمپی سیلین است
اولین مرتبه در1970 گزارش وبین 5-40 درصد گزارش شده است که مربوط
به تولید آنزیم بتا لاکتاماز است
مقاومت آنتی بیوتیک
کلرامفنیکل : مقاومت کلرامفنیکل درآمریکا نادر است
اما دربعضی از نقاط جهان شایع است
مقاومت مربوط به آنزیم کلرامفنیکل استیل ترانسفراز ایجاد می شود
مقاومت به هردو آمپی سیلین وکلرامفنیکل هم گزارش شده است
نسل سوم سفالوسپرین در درنوع تهاجمی موثراست
با وجود این مقاومت در نسل سوم هم رو به افزایش است
تظاهرات بالینی
Hib
عامل پنومونی ،باکتریمی مخفی تب دار، مننژیت ، اپی گلوتیت ،آرتریت
سپتیک ، سلولیت ، اوتیت مدیا ،پریکادیت چرکی
سایر عفونتهای کمتر شایع مثل :
اندوکادیت ،آندوفتالمیت،استئومیلیت وپریتونیت
Non –type b
encapsulated strain
اکثرا عامل عفونت های تنفسی، کنژنکتیویت ، اوتیت مدیا ،سینوزیت ،
پنومونی وسپتی سمی نوزادان
باکتریمی
باکتری Hib
ممکن است با تب وبدون هیچ کانون واضحی از عفونت همراه باشد
بخصوص در کودکان 6-36 ماه
استرپتوکوک پنومونیه شایع ترین علت آنست
Hib
دومین علت می باشد
غالب بیماران تب همراه هیپرلکوسیتوزدارند
حدود 30-50 درصداز این کودکان همراه عفونت های :
مننژیت ،پنومونی یا سلولیت می باشند
مننژیت
مننژیت یکی از جدی ترین تظاهر عفونت سیستمیک است
نشانه ها با سایر مننژیت های باکتریال تفاوتی ندارد
شروع ممکن است
fulminant
باشد
ولی غالبا نشانه های غیر اختصاصی : بیقراری ،تب ،خوب شیرنخوردن ،
استفراغ دارند
کودکان کمتر از 18 ماه علائم اختصاصی سفتی گردن وکرنیک وبردوزنسکی
منفی است
تشنج وکما ووقفه تنفسی ممکن است عارض شود
مننژیت
مایع نخاع افزایش
WBC
4000-5000 اکثریت پلی مورفونوکلئر
تقریبا 75 درصد هیپوکلیکورراشی
90 درصد افزایش پروتئین
80 درصد کشت مایع نخاع مثبت است
عوارض شامل : تشنج ،ادم سربرال ،افوزیون ساب دورال ،آمپیم ،SIADH
، کورتیکال اینفارکشن ، سربریتیس ، آبسه اینتراسربرال ، هیدروسفالی
ندرتا هرنی
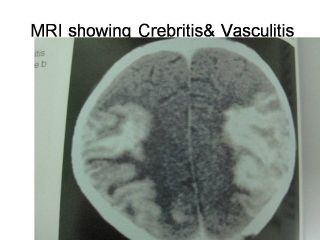
MRI showing Crebritis&
Vasculitis
مننژیت
CT&
MRI
بطور روتین نباید انجام شود
اما اگر انجام شود در نشانه های نورولوژیک فوکال وساب دورال کمک
کننده است
اگر مراقبت ودرمان سریع انجام گیردتقریبا 5 درصد عوارض خواهد داشت
شامل کاهش شنوائی ، تاخیر در تکلم ، تاخیر در تکامل ، اختلال
بینائی ورفتاری در 15-30 درصد موارد گزارش شده است
پنومونی
پنومونی Hibاز
سایر پنومونی های باکتریال از نظر کلینیکی قابل تشخیص نیست
غالبا قبل از شروع عفونت دستگاه تنفسی فوقانی دارند:
تب ، سرفه و لکوسیتوزبا اکثریت
PMN
رادیوگرافی ممکن است سگمانتال ،لوبار ، اینترسسیسیل یا دیفوزیا با
ابتلاء پلورال یا پری کاردیال ، کاویتیشن
cavitation
وپنوماتوسل
CT & MRI
در تشخیص عوارض کمک می کند
پنومونی
کشت خون ، مایع پلور ، آسپیراسیون تراشه ، آسپیراسیون ریه در
75-90 درصد موارد مثبت است
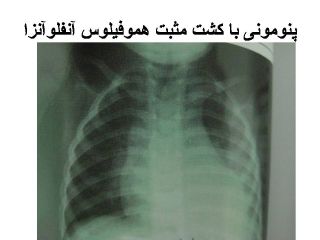
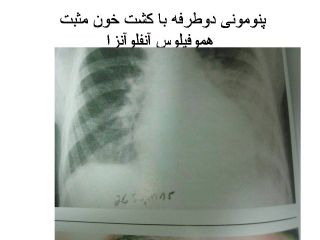
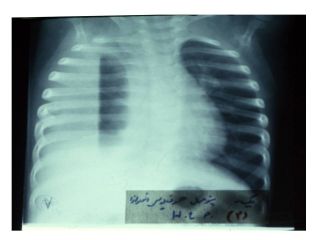
پنومونی با کشت مثبت هموفیلوس آنفلوآنزا
پنومونی دوطرفه با کشت خون مثبت
هموفیلوس آنفلوآنزا
Epiglottitis
اپیگلوتیت
انسدادحاد تنفسی به علت عفونتHib
نسوج اپیگلوت وسوپرااپیگلوت قبل از واکسیناسیون بروز داشته است
معمولا بین 2-7 سال بطور ناگهانی با تب ، گلودرد، دیسفاژی و سپسیس
همراه است
در حدود 50 درصد بیماران سابقه ای از عفونت های دستگاه تنفسی
فوقانی همراه با سرفه وجود دارد
کودک ممکن است به علت عدم توانائی در بلع ترشحات دهانی آبریزش از
دهان داشته باشد
اپیگلوتیت
درعرض چند ساعت دیسترس تنفسی پیشروندهمراه :
تاکی پنه، استریدور ، سیانوز ورتراکشن ایجاد می شود
کودک بیقرار است و ترجیح می دهد در حالت نشسته وصاف قرار گرفته وفک
تحتانی خود را باز کند
در کودکان کمتر از 2 سال ممکن است به صورت کروپ تظاهر کند
اینتو باسیون نازوفارنگس بر تراکئوستومی ترجیح دارد واثرات مشابه
دارد
اپیگلوتیت
درحدود 70-90 درصد اپیگلوتیت کشت خون مثبت است
رادیوگرافی لاترال گردن دیلاتاسیون هیپوفانگس را نشان می دهدو
علائم :
(Thumbprint) sign
(swollen
epiglottis )
اگر علائم کلینیکی
subtle
است کمک کننده است
مرگ ومیر در حدود 5-10 درصد اکثرا به علت انسداد ناگهانی مجاری
هوائی است
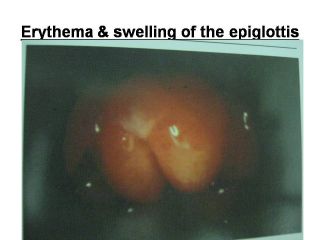
Erythema & swelling of the
epiglottis
Joint infection
آرتریت سپتیک
قبل از اینکه واکسیناسیون
Hib
روتین گردد
Hib
شایع ترین علت آرتریت سپتیک در کودکان کمتر از 2 سال بود
در 90 درصد موارد مفاصل بزرگ شامل: زانو ، مچ پا، آرنج ، هیپ
گرفتار می شود
گرفتاری چند مفصل در 10-20 درصد موارد
تشخیص بالینی آرتریت سپتیک به علتHib
وسایر باکتری ها مشکل است
آرتریت سپتیک
علائم بالینی ممکن است خفیف باشد تب وکاهش حرکت مفصل یا اختلال در
راه رفتن
ممکن است درد وتورم وقرمزی مفصل قبل از علائم غیر اختصاصی عفونت
دستگاه تنفسی فوقانی ایجاد شود
غلظت آنتی ژن کپسول
Hibدر
مایع مفصلی خیلی بالا بوده وارزیابی آن تشخیصی است
درمان احتیاج به درناژ جراحی ودرمان تا 3 هفته یا بیشتر تا طبیعی
شدن ESR
دارد
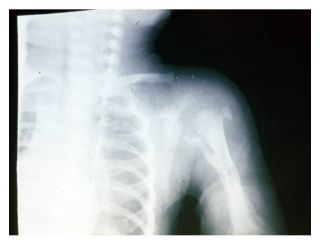
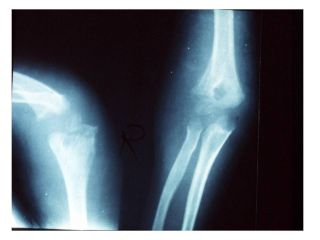
Cellulitis
سلولیت
سلولیت نسبتا عارضه ناشایعی از بیماریHib
است
منحصرا در کودکان کمتر از 2 سال دیده می شود
محل آن در اکثر موارد ( 74 درصد ) در گونه ( سلولیت بوکال ) اطراف
چشم وگردن وندرتا در اندام ها می باشد
سلولیت صورت در شیرخواران شایع است همراه :
تب حاد به صورت ناحیه ای برجسته گرم ، حساس وسفت یک طرفه که به
تدریج ارغوانی یا بنفش می شودتظاهر میکند
Cellulitis
سلولیت
معمولا کشت مایع آسپیره شده در نقطه ای که تورم زیاد دارد عامل
بیماری را مشخص می نماید
یک کانون شامل مننژیت در 10-15 درصد بیماران وجود دارد
سلولیت اوربیت یکی از عوارض سینوزیت اتموئید است تشخیص با کشت خون
وآسپیره کردن بافت های زیر جلدی امکان دارد
آنتی بیوتیک نیاز دارد . تصمیم به درناژ جراحی به درجه التهاب درون
اوربیت بستگی دارد
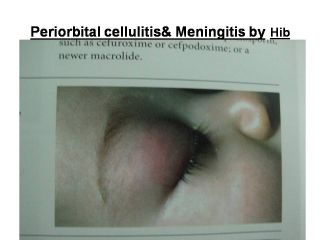
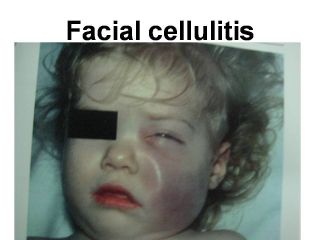
Periorbital cellulitis&
Meningitis by Hib
Facial cellulitis
Pericarditis
پریکادیت
پریکاردیت ناشی از
Hib
معمولا عارضه شایعی از پنومونی مجاور است
کودکان اغلب سابقه ای از عفونت قبلی دستگاه تنفسی فوقانی دارندبه
صورت :
تب ، دیسترس تنفسی و تاکی کاردی تظاهر می کند
تشخیص با رادیوگرافی با اکوکاردیوگرافی تائید می شود
با یافتن آنتی ژن پلی ساکارید های کپسولی در سرم یا مایع پریکارد
مشخص می شود
کشت مایع پریکارد در 70 درصد مثبت است
درناژ و پریکاردکتومی موثر است
Neonatal Disease
بیماری مهاجم نوزادان
Hib
مسئول ایجاد 2-8 درصد سپسیس زودرس نوزادان بویژه در 24 ساعت اول
تولد است
عامل اکثر این موارد سوشهای
Nontypeableاست
بیشتر آنها با اورگانیسم های جداشده از مجرای تناسلی مادر مطابقت
دارد
بیماری اغلب با نارس بودن ، وزن کم موقع تولد ، پارگی زودرس کیسه
آب ، کوریوآمنیونیت مادری همراه است
چند مورد بعد از سزارین گزارش شده که پیشنهاد انتقال داخل رحمی است
بیماری مهاجم نوزادان
انتقال به نوزاد از مادر کلونیزه 50 درصد ممکن است روی دهد هنگامی
که بیماری در 24 ساعت اول تولد روی دهد معمولا با نارسی
LBW , PROM
وکوریوآمنیونیت مادر ارتباط دارد
علائم بالینی شامل پنومونی ، باکتریمی ، کنژنکتیویت
بیش از دو / سوم مواردHib
در روز اول تولد بروز می کند ومرگ ومیر بیش از 55 درصد است
Mucosal infection
عفونت های موکوزال
سوش های بدون کپسول و
non-Hibعامل
عفونت های موکوزال است شامل :
اوتیت مدیا ، سینوزیت ، کنژنکتیویت وبرونشیت
Hib
دومین علت اوتیت مدیا در کودکان وبالغین است
علائم شامل تب وعلائم عفونت های دستگاه تنفسی فوقانی وعلائم غیر
اختصاصی مثل :
بیقراری ، استفراغ واسهال
عفونت های موکوزال
Hib
مهم ترین علت بیماری عود کننده ومقاوم گوش میانی می باشد بویژه
در جوامعی که واکسن پنوموکوک کنژوگه تلقیح می کنند
سینوزیت به علتHibمثل
علائم سرماخوردگی که مقاوم است ممکن است تظاهر کند
کودکان بزرگتر از سردرد ودرد دندان وصورت شکایت دارند
نشانه های شایع دیگر سرفه روزانه وشبانه است
گاهی ماستوئیدیت وآبسه پارامننژ هم ایجاد می کنند
تشخیص
ظن بالای طبیب وگرفتن شرح حال ومعاینه دقیق در تشخیص خیلی موثر
است
اولین اقدام تشخیصی اسمیر یا جداکردن اورگانیسم از کانون عفونی
است( مایع نخاع ، مایع پلور ،خلط یا خون )
به علت اینکه اغلب
Hib
مهاجم همراه باکتریمی است
کشت خون باید برای هر کودک تب دار با استعداد
Hib
انجام گیرد
نمونه نیاز به حمل فوری وبردن روی محیط کشت آگار شکلاتی یا محیط
نیمه سنتتیک به اضافه هم وNAD
کشت داده شود
تشخیص
متد های دیگر تشخیص میکربیولوژیک عبارت از یافتن آنتی ژن ورنگ
آمیزی با ایمونوفلورانس
سه تکنیک معمولا برای یافتن آنتی ژن استفاده می شود
Latex Particle
agglutination LPA
Countercurrent
immunoelectrophoresis CIE
Co agglutination
CoA
Prevention
پیشگیری
به علت واکسیناسیون روتین در آمریکا وبسیاری از ممالک در معرض حذف
Hib
هستند
پیشگیری با هیپر ایمونوگلوبولین هم نشان داده شده که در جمعیت
مستعد تاثیر دارد
ولی گران ، اثر کوتاه مدت ، و اجازه روتین داده نشده است
پروفیلاکسی آنتی میکروبیال در پیشگیری ثانویه
Hib
موثر است
پیشگیری
بیماری ثانویه در کمتر از 2درصد موارد بیماری تهاجمی
Hib
را تشکیل میدهد
پروفیلاکسی با حذف کلونیزاسیون
Hibدرتماس
های نزدیک از ابتلا افراد در معرض خطر به
Hibجلوگیری
میکند
کودکان با سن کمتر از 4 سال 600 برابر در معرض خطر ابتلا به
Hib
پس از تماس با یک مورد خانگی هستند
میزان ابتلا در صورت تماس در مهد کودک افزایش مییابد
پروفیلاکسی
افراد بزرگسال وکودکان بزرگتر که توسط
Hib
کلونیزه شده اندمیتوانند آنرا به بچه هائی که حساس به بیماری هستند
انتقال دهنداگرچه خود کمتر در معرض ابتلا به فرم تهاجمی بیماری
هستند
ریفامپین موثرترین دارو برای حذف
Hib
از نازوفارنکس است 95 درصد در تماس های خانگی با مراکز مراقبت
روزانه درمان میکند
گروه تماس خانگی افرادی هستندکه حداقل 5-7روز قبل از بستری بیمار
روزانه 4 ساعت یا بیشتر تماس داشته باشند
پروفیلاکسی
تماس های خانگی همه افراد خانواده کودک مبتلا وخود وی در صورتی که
حد اقل یک کودک زیر 4 سال واکسینه نشده بجز فرد مبتلا داشته باشند
ایده آل است که پروفیلاکسی در روز های اول بعد از تشخیص بیمار
مبتلا به اطرافیان داده شود ولی تا 7 روز یا بیشتربعد از بستری
ممکن است موثر باشد
در صورتی که فرد مبتلا با آمپی سیلین وکلرامفنیکل درمان شده
باشدباید پروفیلاکسی با ریفامپین دریافت کند
پروفیلاکسی
در مورد تماس پر خطر در مهد کودک اگر فرد مبتلا تنها مورد گزارش
نشده باشد تمام شیرخواران زیر 2 سال غیر واکسینه با تماس بیش از
25 ساعت در هفته با مورد مبتلا داشته اند باید پروفیلاکسی دریافت
کنند
در صورتی که 2 مورد یا بیشتر بیماری مهاجم ناشی از
Hib
در عرض 60 روز در ساکنین این مراکز مشاهده شود تجویز ریفامپین به
کلیه افراد وپرسنل توصیه میشود در صورتی که کلیه افراد بزرگتر از 2
سال باشند کموپروفیلاکسی لازم نیست
پروفیلاکسی زیر 1ماه 10میلی گرم پر کیلو وبزرگتر 20 میلی گرم پر
کیلو روزی یک مرتبه تا 4 روز حد اکثر 600 میلی گرم
این دارو در زنان باردار توصیه نمیشود
پروفیلاکسی
واکسن PRPغیر
کونژوگه نسل اول توسط 4 واکسن کونژوگه
Hibکه
از نظر پروتئین حامل مورد استفاده مولکول ساکارید وطریقه پیوند
ساکارید به پروتئین متفاوت هستندجایگزین شده است
HbOC, PRP –OMP & PRP-T
لیسانس مصرف دارندبرای شیرخواران 2، 4 ، 6 ،و 12تا 15 ماه
Treatment
درمان
باکتریمی در پاتوژنز بیماری رول اصلی دارد
عفونت CNS
مهاجم مخفی همیشه باید مد نظر باشد
عفونت های شدید
Hib
درصورت عدم درمان کافی کشنده است
داروئی که به کار میرودباید :
نفوذ خوبی از سد
Blood-brain barrier
داشته باشد
به مقدار کافی ودوره کافی باشد
انتخاب داروی
Choice
درمان
Hib
نسبت به بسیاری از آنتی بیوتیک ها مقاوم است
آمپی سیلین ، کلرامفنیکل ، تری متوپریم
–
سولفامتوکسازول ، ریفامپین وبعضی از نسل دوم سفالوسپورین ها
سفتریاکسون وسفوتاکسیم هر دو دردرمان مننژیت موثر است
سفوروکسیم به علت تاخیر در استریلیزاسیون مایع نخاع نباید بکار برد
درمان
آمپی سیلین 50 درصد مقاوم است
کلرامفنیکل موثر است اما به علت اینکه عوارضی گزارش شده ندرتا بکار
میرود
Meropenem
,Aztreonam,Ceftazidime
نیز موثر است
دوره درمان در مننژیت 7-14 روز ، سلولیت 7-10 روز
اوتیت 14 روز ، اپیگلوتیت 7 روز ، پنومونی 7-10 روز،
آرتریت چرکی 3 هفته وادامه درمان تا طبیعی شدن
CRP
، پریکاردیت واستئومیلیت 3-6 هفته
همزمان یا نیم ساعت قبل از شروع درمان آنتی بیوتیک در مننژیت جهت
کمتر شدن عارضه کاهش شنوائی دگزامتازون بمقدار 6/0 میلیگرم پر کیلو
در24 ساعت در 4دوز به مدت 2-4 روز تجویز می شود