پروفسورمحمد حسین سلطان زاده
استاد دانشگاه علوم پزشکی شهید بهشتی
متخصص کودکان ونوزادان
طی دوره بالینی عفونی از میوکلینیک آمریکا
تغذيه
با شير مادر : يک عمر سلامتي
پدر و مادر عزيز :
ضمن تبريک تولد فرزند عزيزتان يادآور مي شويم که بهترين هديه شما
به وي ، محيط گرم و صميمي خانواده ، آغوش گرم و پر محبت پدر و مادر
،حمايت خانواده به خصوص پدر از همسر خويش و تغذيه انحصاري شير
خوار با شير مادر است.
همان طوري که مي
دانيد دوره نوزادي به يک ماه اول عمر اطلاق مي شود و دوران بسيار
حساسي است که مراقبت هاي ويژه اي را طلب مي کند. اين مطالب آموزشي
براي شما تهيه شده تا قدري با خصوصيات نوزاد ، نحوه تغذيه او و
مراقبت هايي که بايد از او انجام بدهيد آشنا شويد . نوزاد داراي
قدرت شنوايي ، بينايي ، چشايي ، بويايي و... است و اين توانايي ها
را حتي قبل از تولد هم دارد . او محبت و نوازش را به خوبي مي فهمد
و در آغوش شما احساس امنيت مي کند.
مزاياي شير مادر
شير مادر موهبتي است الهي که مي تواند از تولد تا پايان زندگي ،
ضامن تندرستي و شکوفايي فرزند باشد. شير مادر با مواد حفاظتي و
ايمني بخش فراواني که دارد به عنوان غذايي کامل و منحصر به فرد
براي رفع نياز هاي شش ماه اول زندگي کافي است و از آن پس تا پايان
سال دوم زندگي تأمين کننده بخش مهمي از انرژي و مواد مغذي مورد
نياز اوست. تغذيه با شير مادر که در قرآن کريم و احاديث هم توصيه
شده است به گونه اي روز افزون مورد تأييد و تأکيد تمام مجامع علمي
معتبر دنيا است.
تغذيه کودک با شير مادر ، علاوه بر تأمين رشد و تکامل مطلوب او ،
سبب تقويت ارتباط عاطفي مادر و کودک ، رشد ذهني و رواني مناسب ،
افزايش ضريب هوشي و قدرت يادگيري شده و بروز يا شدت بسياري از
بيماري هاي گوارشي ، تنفسي ، آلرژي ، بعضي از سرطان هاي دوران
کودکي ، مرگ ناگهاني شيرخوار ، بيماري هاي مزمن دوران بزرگسالي
مانند ديابت ، چاقي ، پر فشاري خون و بيماري هاي قلبي _ عروقي را
نيز کاهش مي دهد.
کودکاني که با شير مادر تغذيه مي شوند از رشد و تکامل مطلوب تري
برخوردار بوده و سالم تر و با هوش ترند.
در مادراني که فرزندشان را با شير خود تغذيه مي کنند ، احتمال بروز
مشکلاتي نظير چاقي ، ابتلا به سرطان پستان و تخمدان ، بيماري هاي
قلبي _ عروقي ، پوکي استخوان و افسردگي بعد از زايمان کمتر بوده و
عود ميگرن و بيماري ام اس در آنان کاهش مي يابد.
آغوز يا شير چند روز اول ، زرد رنگ و غليظ تر بوده ، بسيار مغذي و
حاوي عناصر و مواد حفاظتي و ايمني بخش فراواني است . لذا مصرف آن
به منزله اولين و مهم ترين اقدام جهت ايمن سازي و کمک به حفاظت
نوزاد عليه بسياري از بيماري ها است. آغوز ملين است و موجب دفع
سريع تر قيرک ( مکونيوم ) و سبب پيشگيري و کاهش زردي نوزاد مي شود.
رنگ زرد آغوز به دليل وجود مقادير زياد ويتامين
A
است و ارتباطي با زرد شدن نوزاد ندارد.
نکات مهم:
 فرزند دلبند خود را در همان ساعت اول عمر با شير مادر تغذيه کنيد.
تماس پوست با پوست مادر و نوزاد از لحظه تولد و شروع تغذيه در طي
ساعت اول زندگي ، سبب گرفتن صحيح پستان مادر و مکيدن هاي صحيح و
مطلوب شير خوار و افزايش طول مدت شيردهي مي شود.
فرزند دلبند خود را در همان ساعت اول عمر با شير مادر تغذيه کنيد.
تماس پوست با پوست مادر و نوزاد از لحظه تولد و شروع تغذيه در طي
ساعت اول زندگي ، سبب گرفتن صحيح پستان مادر و مکيدن هاي صحيح و
مطلوب شير خوار و افزايش طول مدت شيردهي مي شود.
 در زايشگاه تأکيد کنيد که مي خواهيد نوزادتان را در ساعت اول تولد
و هر چه زودتر فقط با شير خود تغذيه کنيد و اجازه ندهيد تا زمان
ترخيص به او چيز ديگري داده شود.
در زايشگاه تأکيد کنيد که مي خواهيد نوزادتان را در ساعت اول تولد
و هر چه زودتر فقط با شير خود تغذيه کنيد و اجازه ندهيد تا زمان
ترخيص به او چيز ديگري داده شود.
 در تمام مدت شبانه روز ، نوزاد را در کنار خود نگهداريد و با ظهور
اولين علائم گرسنگي در او از قبيل حرکت سر به طرفين ، باز کردن
دهان ، دست به دهان بردن ، ملچ و ملوچ کردن ، مکيدن لب ها ،
انگشتان و دست ، به او شير بدهيد و به هيچ وجه منتظر گريه او
نشويد.
در تمام مدت شبانه روز ، نوزاد را در کنار خود نگهداريد و با ظهور
اولين علائم گرسنگي در او از قبيل حرکت سر به طرفين ، باز کردن
دهان ، دست به دهان بردن ، ملچ و ملوچ کردن ، مکيدن لب ها ،
انگشتان و دست ، به او شير بدهيد و به هيچ وجه منتظر گريه او
نشويد.
 قبل از هر بار شير دادن يا دوشيدن شير ، دست هاي خود را با آب و
صابون بشوييد.
قبل از هر بار شير دادن يا دوشيدن شير ، دست هاي خود را با آب و
صابون بشوييد.
 براي شير دادن ، خود در وضعيت راحتي قرار بگيريد که صورت وي
روبروي پستان و بدن او در تماس و رو به شما باشد. پس از تماس نوک
پستان با لب هاي نوزاد و باز شدن کامل دهان وي ، سريعاً ولي با
ملايمت طوري او را به طرف پستان خود ببريد که ابتدا لب پايين و
چانه اش هر چه دورتر از نوک پستان با قسمت زيرين هاله پستان تماس
پيدا کند ، به اين ترتيب نوزاد حداکثر نسج هاله را به دهان خود
برده و مي تواند با مکيدن هاي موثر و بدون هيچ مشکلي شير بخورد.
براي شير دادن ، خود در وضعيت راحتي قرار بگيريد که صورت وي
روبروي پستان و بدن او در تماس و رو به شما باشد. پس از تماس نوک
پستان با لب هاي نوزاد و باز شدن کامل دهان وي ، سريعاً ولي با
ملايمت طوري او را به طرف پستان خود ببريد که ابتدا لب پايين و
چانه اش هر چه دورتر از نوک پستان با قسمت زيرين هاله پستان تماس
پيدا کند ، به اين ترتيب نوزاد حداکثر نسج هاله را به دهان خود
برده و مي تواند با مکيدن هاي موثر و بدون هيچ مشکلي شير بخورد.
 نوزاد را در وضعيت هاي مختلف شير بدهيد و در صورت سوزش مختصر پس از
شيردهي ، نوک پستان خود را با چند قطره از شيرتان آغشته نموده و با
جريان هوا خشک نماييد. از شستشوي مکرر نوک و هاله پستان پرهيز کنيد
، شستشوي يک بار در روز پستان با آب سالم ، کافي است.
نوزاد را در وضعيت هاي مختلف شير بدهيد و در صورت سوزش مختصر پس از
شيردهي ، نوک پستان خود را با چند قطره از شيرتان آغشته نموده و با
جريان هوا خشک نماييد. از شستشوي مکرر نوک و هاله پستان پرهيز کنيد
، شستشوي يک بار در روز پستان با آب سالم ، کافي است.
 تغذيه مکرر و به مدت مطلوب از هر دو پستان در استقرار شيردهي ( شير
آمدن ) ، افزايش توليد شير ، تداوم و افزايش طول مدت شيردهي و
نهايتاً کاهش مشکلات احتمالي شيردهي نظير زخم نوک پستان و احتقان
پستان مادر بسيار موثر بوده و مانع کاهش وزن ، کم آبي و زردي نوزاد
مي شود.
تغذيه مکرر و به مدت مطلوب از هر دو پستان در استقرار شيردهي ( شير
آمدن ) ، افزايش توليد شير ، تداوم و افزايش طول مدت شيردهي و
نهايتاً کاهش مشکلات احتمالي شيردهي نظير زخم نوک پستان و احتقان
پستان مادر بسيار موثر بوده و مانع کاهش وزن ، کم آبي و زردي نوزاد
مي شود.
 از دادن آب ، آب قند ، شير مصنوعي ، داروهاي گياهي ، بطري و يا
پستانک به نوزاد خودداري کنيد زيرا استفاده از آن ها مي تواند سبب
اختلال در تغذيه انحصاري با شير مادر ، مکيدن کمتر پستان ، توليد
شير کمتر ، تأخير در آمدن شير ، پس زدن پستان ، کاهش طول مدت
شيردهي ، احتمال قطع شيردهي ، افزايش خطر زردي و احتمال عفونت هايي
نظير عفونت گوش ، اسهال ، برفک ، آلرژي و.... در شير خوار و بروز
مشکلاتي مانند احتقان پستان و زخم نوک پستان مادر شود.
از دادن آب ، آب قند ، شير مصنوعي ، داروهاي گياهي ، بطري و يا
پستانک به نوزاد خودداري کنيد زيرا استفاده از آن ها مي تواند سبب
اختلال در تغذيه انحصاري با شير مادر ، مکيدن کمتر پستان ، توليد
شير کمتر ، تأخير در آمدن شير ، پس زدن پستان ، کاهش طول مدت
شيردهي ، احتمال قطع شيردهي ، افزايش خطر زردي و احتمال عفونت هايي
نظير عفونت گوش ، اسهال ، برفک ، آلرژي و.... در شير خوار و بروز
مشکلاتي مانند احتقان پستان و زخم نوک پستان مادر شود.
 از آنجا که خداوند ذخايري از مواد غذايي براي مصرف روز هاي اول پس
از تولد در بدن نوزاد تعبيه کرده است، حجم به ظاهر محدود آغوز براي
رفع نياز هاي وي کافي است لذا هرگاه نوزاد خود را مطابق خواست او و
به طور مکرر ( 12_10 بار و حتي بيشتر در شبانه روز ) و هر بار از
هر دو پستان شير بدهيد نياز هاي وي به طور کامل تأمين مي شود.
از آنجا که خداوند ذخايري از مواد غذايي براي مصرف روز هاي اول پس
از تولد در بدن نوزاد تعبيه کرده است، حجم به ظاهر محدود آغوز براي
رفع نياز هاي وي کافي است لذا هرگاه نوزاد خود را مطابق خواست او و
به طور مکرر ( 12_10 بار و حتي بيشتر در شبانه روز ) و هر بار از
هر دو پستان شير بدهيد نياز هاي وي به طور کامل تأمين مي شود.
 فاصله دو وعده شيردهي در روز بيش از 5/1 تا 2 ساعت و در شب بيش از
3 ساعت باشد همچنين مواقعي که احساس پري پستان مي کنيد نوزادتان را
به آرامي بيدار کرده و به او شير بدهيد. در مراحل جهش رشد ، شير
خوار ممکن است بيشتر نيازمند تغذيه هاي مکرر باشد.
فاصله دو وعده شيردهي در روز بيش از 5/1 تا 2 ساعت و در شب بيش از
3 ساعت باشد همچنين مواقعي که احساس پري پستان مي کنيد نوزادتان را
به آرامي بيدار کرده و به او شير بدهيد. در مراحل جهش رشد ، شير
خوار ممکن است بيشتر نيازمند تغذيه هاي مکرر باشد.
 معمولاً نوزاد سالم و رسيده هنگامي که به طور صحيح از پستان شير مي
خورد ، دفعات و طول مدت زمان شير خوردن را بنا به ميل خود تعيين
نموده و پس از شير خوردن کامل از يک پستان که حداقل 10 تا 15 دقيقه
طول مي کشد آن را رها نموده و يا به خواب مي رود ليکن به منظور
افزايش توليد شير ، علاوه بر تغذيه هاي مکرر در طول شب ، توصيه مي
شود نوزاد را تشويق کنيد که از هر دو پستان شير بخورد به طوري که
پس از شير خوردن کامل از پستان اول او را به پستان ديگر بگذاريد تا
در صورت تمايل از پستان ديگر تغذيه نمايد.
معمولاً نوزاد سالم و رسيده هنگامي که به طور صحيح از پستان شير مي
خورد ، دفعات و طول مدت زمان شير خوردن را بنا به ميل خود تعيين
نموده و پس از شير خوردن کامل از يک پستان که حداقل 10 تا 15 دقيقه
طول مي کشد آن را رها نموده و يا به خواب مي رود ليکن به منظور
افزايش توليد شير ، علاوه بر تغذيه هاي مکرر در طول شب ، توصيه مي
شود نوزاد را تشويق کنيد که از هر دو پستان شير بخورد به طوري که
پس از شير خوردن کامل از پستان اول او را به پستان ديگر بگذاريد تا
در صورت تمايل از پستان ديگر تغذيه نمايد.
بهتر است نوزاداني که مکيدن ضعيف دارند توسط پزشک بررسي شوند.
 در صورت داشتن دو قلو بهتر است در هر نوبت آنان را به طور همزمان
تغذيه کنيد.
در صورت داشتن دو قلو بهتر است در هر نوبت آنان را به طور همزمان
تغذيه کنيد.
 درجه حرارت اتاق نوزاد : بايد حداکثر 23 تا 24 درجه سانتي گراد و
لباس او نرم و گرم و سبک باشد ( يک يا دو لايه لباس راحت )
بنابراين از پوشاندن لباس و يا روانداز زياد به او و يا گرم کردن
زياد اتاق و يا قرار دادن او نزديک وسايل گرمايشي خودداري کنيد چون
گرماي زياد سبب از دست دادن آب بدن نوزاد ، تب ، بيقراري ، شير
نخوردن و يا کاهش وزن او مي شود.
درجه حرارت اتاق نوزاد : بايد حداکثر 23 تا 24 درجه سانتي گراد و
لباس او نرم و گرم و سبک باشد ( يک يا دو لايه لباس راحت )
بنابراين از پوشاندن لباس و يا روانداز زياد به او و يا گرم کردن
زياد اتاق و يا قرار دادن او نزديک وسايل گرمايشي خودداري کنيد چون
گرماي زياد سبب از دست دادن آب بدن نوزاد ، تب ، بيقراري ، شير
نخوردن و يا کاهش وزن او مي شود.
 در روزهاي سوم تا پنجم پس از تولد حتماً او را جهت انجام تست هاي
غربالگري همچنين ارزيابي تغذيه با شير مادر ، به يکي از مراکز
توصيه شده ببريد تا همزمان علاوه بر انجام آزمايشات و توزين نوزاد
، از صحت وضعيت شيردهي خود نيز اطمينان پيدا کنيد.
در روزهاي سوم تا پنجم پس از تولد حتماً او را جهت انجام تست هاي
غربالگري همچنين ارزيابي تغذيه با شير مادر ، به يکي از مراکز
توصيه شده ببريد تا همزمان علاوه بر انجام آزمايشات و توزين نوزاد
، از صحت وضعيت شيردهي خود نيز اطمينان پيدا کنيد.
 فراموش نکنيد که از همان روزهاي اول تولد همه روزه 400 واحد
ويتامين
D
که در 1 ميلي ليتر قطره ويتامين
AوD
موجود است به وي بخورانيد.
فراموش نکنيد که از همان روزهاي اول تولد همه روزه 400 واحد
ويتامين
D
که در 1 ميلي ليتر قطره ويتامين
AوD
موجود است به وي بخورانيد.
 در صورت بروز زردي درهفته اول پس از تولد ، حتماً به پزشک مراجعه
نماييد. توجه داشته باشيد که به منظور پيشگيري و درمان زردي نوزادي
به هيچ وجه از مهتابي هاي معمولي و داروهايي نظير قطره بيلي ناستر
همچنين ترنجبين ، شير خشت ، آب قند ، شير مصنوعي و يا مايعات ديگر
استفاده نکنيد چون نه تنها مفيد نيست بلکه ممکن است مضر هم باشد
. به استثناء زردي روز اول ، در اکثر موارد ، زردي نوزاد ، طبيعي و
فيزيولوژيک است که معمولاً از روز دوم يا سوم به بعد شروع و پس از
چند روز بر طرف مي شود.
در صورت بروز زردي درهفته اول پس از تولد ، حتماً به پزشک مراجعه
نماييد. توجه داشته باشيد که به منظور پيشگيري و درمان زردي نوزادي
به هيچ وجه از مهتابي هاي معمولي و داروهايي نظير قطره بيلي ناستر
همچنين ترنجبين ، شير خشت ، آب قند ، شير مصنوعي و يا مايعات ديگر
استفاده نکنيد چون نه تنها مفيد نيست بلکه ممکن است مضر هم باشد
. به استثناء زردي روز اول ، در اکثر موارد ، زردي نوزاد ، طبيعي و
فيزيولوژيک است که معمولاً از روز دوم يا سوم به بعد شروع و پس از
چند روز بر طرف مي شود.
 بايد از دريافت کافي شير مادر توسط نوزاد به خصوص در هفته اول پس
از تولد اطمينان حاصل نماييد زيرا دريافت نا کافي شير مادر در اين
زمان مي تواند سبب افزايش زردي نوزاد شود و به همين دليل جهت رفع
زردي نه تنها شير دادن را نبايد قطع کنيد بلکه بايد تغذيه نوزاد را
با شير خودتان به طور مکرر ادامه دهيد و در عين حال از درست گرفتن
پستان و مکيدن موثر او اطمينان حاصل نمائيد.
بايد از دريافت کافي شير مادر توسط نوزاد به خصوص در هفته اول پس
از تولد اطمينان حاصل نماييد زيرا دريافت نا کافي شير مادر در اين
زمان مي تواند سبب افزايش زردي نوزاد شود و به همين دليل جهت رفع
زردي نه تنها شير دادن را نبايد قطع کنيد بلکه بايد تغذيه نوزاد را
با شير خودتان به طور مکرر ادامه دهيد و در عين حال از درست گرفتن
پستان و مکيدن موثر او اطمينان حاصل نمائيد.
 سعي کنيد به مدت طولاني از فرزند خود دور نباشيد ، در غير اين صورت
شير خود را بدوشيد تا ديگران آن را با فنجان کوچک و ظريف به او
بدهند و به هيچ وجه از بطري استفاده
نکنند.
سعي کنيد به مدت طولاني از فرزند خود دور نباشيد ، در غير اين صورت
شير خود را بدوشيد تا ديگران آن را با فنجان کوچک و ظريف به او
بدهند و به هيچ وجه از بطري استفاده
نکنند.
Ø
شير همه مادران کافي است ولي بايد نکات زير هم رعايت شود :
·
درجه مناسب حرارت اتاق
·
احتراز از پوشاندن زياد
·
قرار ندادن در نزديکي وسايل گرمايشي
·
اطمينان از در آغوش گرفتن صحيح و درست گرفتن پستان
·
تغذيه مکرر و بر اساس ميل و نياز نوزاد
مهمترين علامت کافي بودن شير مادر وزن گيري مناسب نوزاد است.
معمولاً نوزادان در چند روز اول بعد از تولد مقداري از وزن خود را
بدون اين که علامتي از کم آبي يا کمبود شير داشته باشند از دست مي
دهند ( حدود 7% ) و از حدود روز چهارم و پنجم وزن مي گيرند و تا
روز 14_ 10 تولد ، به وزن تولد خود مي رسند و از آن به بعد هم بايد
بر اساس منحني رشد وزنشان اضافه شود.توصيه مي شود نوزاد بين روز
سوم تا پنجم و مجدداً در 15 روزگي وزن شود.
علاوه بر وزن گرفتن نوزاد ، بايد به ميزان دفع ادرار و مدفوع او هم
توجه شود :
 ادرار نوزاد سالم به رنگ زرد روشن است و از روز چهارم تولد به بعد
اگر فقط شير مادر مي خورد و در صورتي که اتاق نوزاد بيش از حد گرم
نبوده و لباس و پوشش او زياد نباشد ، در هر 24 ساعت شش بار يا
بيشتر ادرار مي کند.
ادرار نوزاد سالم به رنگ زرد روشن است و از روز چهارم تولد به بعد
اگر فقط شير مادر مي خورد و در صورتي که اتاق نوزاد بيش از حد گرم
نبوده و لباس و پوشش او زياد نباشد ، در هر 24 ساعت شش بار يا
بيشتر ادرار مي کند.
 مدفوع نوزاد در يکي دو روز اول سياه رنگ است که به تدريج و در طي
يکي دو روز ديگر سياه متمايل به سبز و سبز متمايل به قهوه اي و روز
چهارم تا پنجم به رنگ زرد خردلي تغيير مي کند. نوزاد از روز چهارم
تولد به بعد ، چهار بار يا بيشتر ( حتي به ازاي هر نوبت شير خوردن
) مدفوع شل ، دانه دار به رنگ زرد خردلي دارد که اسهال به حساب نمي
آيد.
مدفوع نوزاد در يکي دو روز اول سياه رنگ است که به تدريج و در طي
يکي دو روز ديگر سياه متمايل به سبز و سبز متمايل به قهوه اي و روز
چهارم تا پنجم به رنگ زرد خردلي تغيير مي کند. نوزاد از روز چهارم
تولد به بعد ، چهار بار يا بيشتر ( حتي به ازاي هر نوبت شير خوردن
) مدفوع شل ، دانه دار به رنگ زرد خردلي دارد که اسهال به حساب نمي
آيد.
 حوالي 6_4 هفتگي دفع مدفوع متغير است به طوري که ممکن است چندين
بار در روز ويا 3 يا 4 روز يک بار و يا بيشتر باشد، در اين صورت
اگر مدفوع ، زرد و روان و يا با قوام نرم خميري باشد، طبيعي است و
يبوست به حساب نمي آيد.
حوالي 6_4 هفتگي دفع مدفوع متغير است به طوري که ممکن است چندين
بار در روز ويا 3 يا 4 روز يک بار و يا بيشتر باشد، در اين صورت
اگر مدفوع ، زرد و روان و يا با قوام نرم خميري باشد، طبيعي است و
يبوست به حساب نمي آيد.
توجه :
زياد گرم نگه داشتن نوزاد منجر به بي حالي ، خواب آلودگي ، مکيدن
هاي ضعيف و غير موثر ، عدم تخليه پستان ها و از دست دادن وزن او مي
شود و متعاقباً دفعات دفع ادرار و مدفوع نيز به علت دريافت شير
ناکافي ، کمتر از معمول خواهد بود . دراين موارد ممکن است مادر اين
گونه تصور کند که شيرش کافي نيست.
از خودتان مراقبت کنيد
اغلب نوزادان روزها بيشتر مي خوابند و شب ها بيشتر بيدار هستند ،
براي اينکه خودتان هم استراحت داشته باشيد و بتوانيد شب ها هم شير
بدهيد ، وقتي نوزاد شما مي خوابد شما هم
در کنار او چرت زده و استراحت
کنيد تا در زمان بيداري او ، به خصوص براي شيردهي در شب انرژي کافي
داشته باشيد.
o
مادران سالم هيچگونه پرهيز غذايي ندارند اما بهتر است از نوشيدن
بيش از دو فنجان قهوه يا چاي پررنگ در روز همچنين نوشابه هاي
گازدار پرهيز کنند و مصرف مکمل هاي دوران بارداري نظير مولتي
ويتامين مينرال را ادامه دهند.
o
نگران وزن اضافي دوران بارداري خود نباشيد و براي کاهش وزن رژيم
نگيريد چون بر مقدار شيرتان اثر منفي مي گذارد . شير دادن ، به
تدريج طي دو سال ، وزن را به حد مطلوب مي رساند.
علاوه بر مکيدن هاي صحيح و مکرر پستان توسط نوزاد ، تغذيه مناسب و
خواب و استراحت کافي مادر بيش از هر چيز ديگر در توليد و ترشح شير
مادر موثر است.
پدر گرامي
نقش شما در دوران شيردهي همسرتان بسيار مهم است. ثابت شده مادراني
که همسرشان آنان را در اين دوران مورد حمايت قرار مي دهند مدت
طولاني تري به فرزند خود شير مي دهند و احساس امنيت و آرامش خاطر
بيشتري را تجربه مي کنند . شما مي توانيد کار هايي مانند خواباندن
، نوازش کردن ، حمام کردن و تعويض پوشک فرزندتان را به عهده
بگيريد.
همسر شما پس از زايمان ممکن است به دليل تغييرات هورموني ، غمگين
باشد که درجات خفيف آن طبيعي است و با حمايت شما و گذشت زمان و
ادامه شيردهي که به آرامش و کاهش استرس او کمک مي کند به حالت عادي
بر مي گردد ولي اگر احساس مي کنيد که نمي تواند از خود و شير
خوارتان مراقبت کند و هميشه دچار ترس و اضطراب است با روانپزشک
مشورت کنيد .
شیر مادر
پروفسور محمد حسین سلطان زاده
استاد دانشگاه علوم پزشکی شهید بهشتی
متخصص کودکان ونوزادان
طی دوره بالینی عفونی از میوکلینیک آمریکا
بر گرفته از کتاب شیر مادر انجمن ترویج تغذیه با شیر
مادر
پيشگفتار
"والوالدات یرضعن اولادهن حولین کاملین لمن ارادان یتم الرضاعه ."
آیه 233 سوره بقره
مادرانی که می خواهند شیردادن را کامل کنند، دو سال تمام فرزندشان
شیر می دهند .
" ليس
للصبي لبن خير من لبن امه " حضرت رسول
اکرم (ص)
براي
کودک ، شيري بهتر از شير مادرش نيست.
" مامن
لبن رضع به الصبي اعظم برکه من لبن امه " حضرت
امير المومنين علي (ع)
براي
طفل شير خوار ، هيج شيري مبارک تر از شير مادرش نيست.
شیرمادر، هدیه ویژه پروردگار برای کودکان
سلامت
يکي از نعمت های بزرگ پروردگار است که "زندگی بدون آن لذتی ندارد"،
برای بهره مند شدن از این نعمت بی مانند، علاوه بر رعایت موازین
بهداشتی باید در طول زندگی از تغذیه صحیح و مناسب برخوردار بود، از
آن جا که مرحله تکرار نشدني کودکي که دوران تشکيل شخصيت و رشد جسمی
و روانی است و برای تأمین سلامت انسان در تمام زندگی اهمیت
استثنایی دارد و دوران شیرخواری نیز حساس ترین مرحله از مراحل رشد
و تکامل کودک است لذا در این برهه از زندگی باید توجه بیشتری به
مراقبت از تغذیه و سلامت کودک داشت. درچنین شرایطی شیرمادر تأمین
کننده نیازهای غذایی کودک و به طور همزمان تأمین کننده مواد ایمنی
بخش لازم برای کودک است و این دو ویژگی به طور یک جا از طرق دیگر
قابل دسترسی نیستند. ناگفته نماند که ارتباطات عاطفی مادر و کودک
به هنگام شیردادن از پستان نیز یک امتیاز استثنایی برای شیرمادر
است و تأثیر شگفت انگیزی بر رشد عاطفی، ذهنی و روانی کودک دارد.
مطالعات جدید نشان می دهد که شیرمادر نه تنها در تأمین، حفظ و
ارتقاي سلامت دوران شیرخواری و کودکی نقش دارد بلکه حتی در دوران
نوجوانی ، جوانی و سالمندی نیز تأثیر مثبت آن بر سلامت انسان
آشکارا قابل توجه است یعنی آنان که دوران کودکی را با برخورداری از
نعمت گرانقدر شیرمادر سپری کرده اند، در دوران سالمندی به مراتب
کمتر از آنانی که دوران شیرخواری آنها با محرومیت از شیرمادر طی
شده است، به بیماری های قلبی و عروقی ، کولیت اولسروز ، کرون ، آسم
و آلرژی و... گرفتار می شوند.
ترکیب
شیرمادر از هنگام تولد تا پایان دوره شیرخواری به تناسب نیاز کودک،
اندک اندک تغییر می کند و همین مسئله سبب می
شود همواره کودک از مطمئن ترین و مناسب ترین تغذیه بهره مند باشد
حتی ترکیب شیرمادر در هر مرتبه شیردادن نیز کمی تغییر می کند به
طوری که در ابتدا شیر رقیق تر و در انتها غلیظ تر و دارای چربی
بیشتر است. ولازم است هر دو قسمت شير به شيرخوار خورانده شود.
این
نکته و اثرات آن بر تغذیه و سلامت کودک از شگفتی های آفرینش و
بیانگر لطف خداوندبسيار مهربان نسبت به کودکان است و خود تأکیدی بر
این حقیقت است که واقعاً شیرمادر رقیب و جایگزینی ندارد.
دنیای
فردا را کودکان امروز خواهند ساخت. تأمین سلامت کودکان یک سرمایه
گذاری سازنده و سودبخش و پی ریزی سلامت و رفاه جامعه فردا است و
تغذیه کودکان با شیرمادر پایه اصلی در این پی ریزی است. به هر صورت
آنچه که امروز حاصل آخرین دست یافته های
علمی است، بر این نکته تأکید می کند که"برای کودک هیچ شیری بهتر
از شیرمادرش نیست" چنانچه چهارده قرن پیش از این نیز، همین پیام
از زبان گویا و مطهر پیامبر عالیقدر اسلام حضرت محمد (ص) به گوش
جهانیان رسیده است. "اجر پاسدار و مجاهد در راه خدا برای مادری است
که کودکش را خود شیر می دهد" در کلام امام به حق ناطق،
حضرت جعفربن محمد صادق (ع) نیز آمده
است و درکنار آن کاستن از حداقل زمان لازم برای شیردادن به طفل
مترادف " جور و ستم به کودک" توصیف شده و از حقیقتی
حکایت می کند که با سلامت و بقاي کودک گره خورده
است.
دادن
آغوز یا شیر غلیظ چند روز اول پس از زایمان که اهمیت بی همتایی
برای تأمین سلامت نوزاد دارد در اسلام مورد تأکید ویژه است تا جایی
که برخی از فقهای گذشته دادن آغوز به نوزاد را برای مادر شرعاً
واجب می دانستند.
اینک
که در پرتو پیشرفت های علمی و مطالعات دقیق، پی بردن به اهمیت
شیرمادر در رشد و بقاء کودک از هر زمان دیگر آسان تر است، کوشش و
تلاش در جهت به کارگیری این موهبت الهی در دوران طفولیت برای همه
کودکان و شروع تغذیه تکمیلی در زمان مناسب برای دستیابی به آن چه
که آن را حد مطلوب سلامت می شناسیم یک ضرورت و یک مسئولیت همگانی
است و انتشار کتب و نشریات علمی در این زمینه تنها اداکننده سهم
کوچکی از اهمیت شیرمادر و تغذیه کودک است و
امید می رود در سایه بهره گیری از تعالیم اسلامی و تلاش همگانی،
جامعه سرافراز ما در احیاء ارزش های فراموش شده و اعتلاء منزلت
مادر شیرده و ترویج تغذیه کودکان با شیرمادر تا آن جا توفیق کسب
کند که دیگر کودکی در این سرزمین از شیر بی رقیب مادر محروم نباشد
و پستان مادران به عنوان سرچشمه برکات خداوندی، سرمایه های
فردای انقلاب اسلامی را سیراب کند.
فصل اول
مزایای شیرمادر و عوارض استفاده از شیر مصنوعی
شیرمادر، بهترین غذا برای شیرخوار
شیر هر
پستانداری مخصوص شیرخوار همان گونه و شیرمادر نيز برای تغذیه
شیرخوار انسان است . از طرفی ديگر ، شیر هر مادری ممکن است از
نظر ترکیبات اختصاصی با سایر مادران متفاوت باشد . بنابراین هر شیر
خوار باید به طور انحصاری ، از شیرمادر خود استفاده نماید .
ترکیب
شیرمادر از بدو تولد تا پایان دوره شیرخواری متفاوت بوده و ترکیبی
است از بیش از 200 جزء شناخته شده از جمله 20 نوع آنزیم و هورمون ،
عوامل دفاعي و فاکتور های مختلف از جمله فاکتور رشد،فاکتور رشد
سلول هاورشته هاي عصبي و فاکتور رشد سلول هاي اپي تليال که
شیرخشک (شير مصنوعی ) فاقد همه اين عوامل است .
شیرمادر به تنهایی به عنوان بهترین غذا براي شش ماه اول زندگي و
تامین کننده بخش مهمی از انرژی و مواد غذايي در شش ماه دوم
،همچنين سال دوم زندگی شناخته شده و استفاده
از شیرمادر به طور انحصاری تا شش ماه اول و ادامه آن به مدت دو سال
یا بیشتر توسط مجامع معتبر بین المللی مانند آکادمي طب اطفال
آمریکا ، سازمان جهانی بهداشت (WHO)،
یونیسف و سایر مجامع معتبر، مورد تایید و تاکید قرار گرفته است .
بعد از
تولد ، سریع ترین مرحله رشد ، دوران شیرخواری است. نیازهای تغذیه
ای شیرخواران و کودکان در سنین مختلف متفاوت است و طبيعتاً با
بزرگسالان نیز تفاوت های زیادی دارد. نوع غذاهایی که تأمین کننده
نیازها ي شيرخوران و کودکان هستند باید هماهنگ با رشد و تکامل
طبیعی و گروه سنی آنان باشد و چون ترکیب شیرمادر منطبق با نیازهای
بدن شیرخوار تغییر می کند لذا مناسب ترین وضعیت رشد و تکامل را در
کودکان فراهم می نماید به طوری که سازمان
جهانی بهداشت اظهار می دارد : با توجه به اثرات مفید و اثبات شده
تغذیه ای و ايمني شناسي ( دفاعي) شیرمادر و کفایت آن برای رشد
مناسب و تکامل شناختی وگفتاريو تامين سلامت کودک در دراز مدت ، رشد
طبیعی شیرخواران تغذیه شده با شیرمادر به عنوان یک استاندارد طلایی
و بهترین الگوی رشد و نمو در کودکان محسوب می شود در نتيجه ، رشد
و نمو کودکانی که با شیرمادر تغذیه می شوند باید با این منحنی
سنجیده شود .
بنابراین از آن جا که شیرمادر هدیه اي ماندگار است که فوايد آن تا
آخر عمر همراه کودک خواهد بود مسلما" هدیه ای ارزنده تر از
شیرمادر وجود ندارد و به طور قطع مادران ارجمند از اهداء آن به
کودک خود دریغ نخواهند کرد.
مهم ترین نشانه سلامت کودک، رشد و نمو ( تکامل) مطلوب او است و
بهترین راه برای تعیین کفایت شیرمادر و مناسب بودن تغذیه شیرخوار،
استفاده از کارت پایش رشد است.
·
مزایای شیرمادر
بخشي
از مزایای شیرمادر را می توان از چهار جنبه مورد بررسی قرار داد :
·
مربوط به کودک
·
مربوط به مادر
·
مزاياي اقتصادي-اجتماعي
·
حفاظت از محيط زيست
اول :مزایای مربوط به کودک
·
شیرمادر از لحظه اول تولد تا پایان 6 ماهگی می تواند به تنهایی،
تمام نیازهای غذایی شیرخوار را که برای رشد طبیعی او لازم است،
تأمین نماید. حتی در چند روز اول تولد که هنوز جریان عادی شیر
برقرار نیست، نوزاد نیاز به آب ، آب قند، شیر یا آشامیدنی دیگر
نداشته و همان مقدار محدود آغوز تکافوی نیازهای او را می نماید و
برای رشد طبیعی او کافی است اگر چه حجم آغوز کم به نظر می رسد ولی
تماس پوست با پوست مادر و نوزاد از بدو تولد و مکیدن های موثر و
مکرر پستان توسط نوزاد در افزایش تولید شیر و تامين همه نيازهاي
نوزاد بسیار موثر خواهد بود .
برخي خصوصيات منحصر به فرد شير مادر عبارتند از:
·
آغوز (کلستروم یا ماک)
یا شیر روزهای اول، اغلب به رنگ زرد و غلیظ بوده ممکن است ظاهر آن
از مادری به مادر دیگر فرق کند این ماده بسیار مغذی و غنی از انواع
اسيد هاي چرب و پروتئین و مواد حفاظتی فراوان و سلول های زنده ای
است که ضمن تقویت سیستم ایمنی شیرخوار ،
به منزله اولین و مهم ترین اقدام جهت ایمن سازی و کمک به حفاظت وی
بر علیه بسیاری از بیماری های عفونی مي باشد از آن جا که
سیستم ایمنی نوزاد و شیرخوار هنوز کامل نشده است لذا مهم ترین کار
، دادن آغوز هر چه زودتر بعد از تولد به نوزاد است .
·
آغوز سرشار ازبتا کاروتن (پيش ساز ویتامین
A)
بوده و به همین دلیل زردرنگ است و به علت وجود اين ويتامين و عوامل
دفاعي فراوان سبب کاهش عفونت ها می شود ضمنا" ملین بوده و عمل دفع
را در نوزاد تحریک نموده و به خروج موادی که سبب زردی نوزاد می
شود( مدفوع سياه رنگ روزهاي اول ) کمک می کند و از جذب مجدد بیلی
روبین توسط روده جلوگیری می نماید .
·
سلول های زنده و عوامل مختلف حفاظتی و پادتن های موجود در شیرمادر
(که با غلظت بیشتر در آغوز وجود دارند) می توانند باکتری ها، ویروس
ها و انگل ها را از بین ببرند در نتیجه، ابتلای شیرخوار به بسیاری
از عفونت های مربوطه به خصوص عفونت گوش و عفونت های گوارشی و تنفسی
را کاهش مي يابد و اگر هم شيرخوار به اين بيماري ها مبتلا شدت و
احتمال مرگ و میر ناشی از آن به مراتب کمتر از شیرخوارانی است که
با شیر مصنوعی تغذیه می شوند.
·
مطالعات متعدد نشان داده اند که در کشورهای در حال توسعه و
همچنين کشور هاي توسعه يافته تغذیه کودک با شیرمادر می تواند تا
حدود زيادي از مرگ و میر شیرخواران پیشگیری نماید .
·
شیرمادر به دلیل داشتن اسیدهای چرب بلند زنجيره غير اشباع مانند
امگا 3 ، در تکامل سیستم عصبی بینایی وافزایش بهره هوشی شیرخواران
و مهارت های تکاملی آنان موثر است و حتی در سنین بزرگسالی نیز این
اثرات مشاهده می شود .اثر تکاملي شير مادر و رشد مغز کودکاني که
شير مادر مي خورند نه تنها به اين چربي خاص بلکه به نوع قند و اسيد
هياليک موجود در شير مادر هم ارتباط دارد.
·
تغذیه با شیرمادر سبب کاهش بروز بیماری های مزمن دیگر از قبیل
دیابت ، سلیاک و بیماری های التهابی نظیر کولیت اولسروز (زخم و
التهاب روده بزرگ ) و بیماری کرون می شود .
·
میزان ابتلا به آلرژی از قبیل آسم، اگزما و انواع آلرژی های دیگر
در شیرخوارانی که از شیرمادر استفاده می کنند، به دلیل پیشگیری از
ورود عوامل حساسیت زا به بدن شیرخوار و تقويت سيستم ايمني او ،
بسیارکمتر است از این رو در خانواده هایی که یکی از اعضا، به خصوص
پدر یا مادر مبتلا به نوعی بیماری آلرژیک هستند تغذیه با شیرمادر
باید تغذیه انتخابی باشد زیرا استفاده از هر نوع شیر دیگر، زیان
آور و زمینه ساز ایجاد آلرژی در دوران های بعدی زندگی خواهد بود.
·
تغذیه با شیرمادر سبب کاهش خطر مرگ ناگهانی در شیرخوار می شود و در
مطالعات جدید آمده است که این خطر به خصوص در مواقعی که شیرخوار
منحصرا" با شیرمادر تغذیه می شود
بسيار کمتر است .
·
دیده شده شیرخورانی که با شیر مادر تغذیه می شوند به علت متابولیسم
بهتر کلسترول ، مشکل افزایش کلسترول و احتمال ابتلا به بیماری قلبی
عروقی و افزایش فشار خون و چاقی در سنین بزرگسالی آنان کمتر است.
·
چربی و پروتئین های شیرمادر به دلیل کیفیت بهتر و وجود آنزیم های
مربوطه در آن بهتر جذب شده و کاملا" مناسب شیرخوار است. به همین
دلیل مشکلات گوارشی و آلرژی های گوناگون از
قبیل نفخ شکم، استفراغ و حساسیت نسبت به پروتئین شير گاو در
شیرخوارانی که با شیرمادر تغذیه می شوند به مراتب کمتر است .
·
به سبب وجود مکانیسم خودتنظیمی در کنترل اشتها و دریافت کالری از
شیرمادر همچنين برخي عوامل موجود در شیرمادر ، چاقی در این
شیرخواران کمتر است . از طرف دیگر چون در هر وعده شير دادن ، چربي
شير انتهايي نسبت به شير ابتدايي در حدود دو سه برابر بيشتر است
این امر سبب می شود که شیرخوار به طور کامل سیر شده در
نتیجه پرخوری نکند و کمتر چاق شود. ثابت شده که به ازای هر ماه
افزایش در مدت شیردهی ، چاقی کودک 4% کاهش می یابد( چاقی در
شیرخورانی که به طور مصنوعی تغذیه می شوند ، زمینه ساز بسیاری
بیماری های دوران بزرگسالی از جمله بیماری های قلبی عروقی ، بیماری
قند و ...... خواهد بود).
·
به علت وجود آب کافی در شیرمادر به خصوص ابتدای شیر، تشنگی شیرخوار
برطرف
و اشتهای او نیز تحریک می شود و در شرایط
عادی،نیازی به دادن آب یا آب قند در 6 ماه اول و قبل از شروع غذای
کمکی حتی در مناطق گرم و خشک نیست. در این مناطق به جای دادن آب
می توان در صورت تمایل شیرخوار ، وعده های شیردهی را افزایش داد.
·
بزرگی نسبی تیموس در کودکان تغذیه شده با شیرمادر نقش مهمی در
تکامل سیستم ایمنی کودک دارد .
·
احتمال ابتلا به سرطان های دوران کودکی از جمله خون و سرطان غدد
لنفاوی (لوکمیا ، لمفوم ، هوچکین ) و نوروبلاستوم در شیرخوارانی
که با شیرمادر تغذیه می شوند به مراتب کمتر است .
·
عفونت گوش میانی حتی به دنبال از شیر گرفتن کودک نیز در کودکانی که
با شیرمادر تغذیه شده اند بسیار کمتر است . در مطالعه انجام شده
توسط مرکز مبارزه با بیماری های واگیر امریکا(CDC
) ، محققین دریافتند در شیرخوارانی که به طور انحصاری با شیرمادر
تغذیه شده بودند در مقایسه با کودکانی که شیرمصنوعی خورده بودند
70% ابتلا به اسهال و 80% ابتلا به عفونت گوش در آن ها کمتر
بوده است .
·
نوزادانی که با شیرمادر تغذیه می شوند به عفونت های کشنده گوارشی
دوره نوزادی (NEC)
و سپتی سمی ( عفونت خون )کمتر دچار می شوند. این اثر حفاظتی در آن
هایی که منحصراًبا شیر مادر شان تغذیه شده اند به مراتب بیشتر است
.
·
تغذیه نوزاد با شیر مادر پس از تولد هر چه زودتر شروع شود احتمال
مرگ نوزاد کمترمی شود به طوری که شروع
تغذیه در ساعت اول نسبت به شروع تغذیه در روز سوم با 6 برابر کاهش
مرگ و میر همراه است . از طرف دیگر ثابت شده که تغذیه با شیر مادر
در طی ساعت اول زندگی می تواند 22% مرگ و میر نوزادان را کاهش دهد.
·
شیرخوارانی که با شیرمادر تغذیه می شوند به دلیل تقویت سیستم ایمنی
آنان توسط شیرمادر ، نسبت به سایر شیرخواران ، پاسخ ایمنی مناسب
تری نسبت به واکسن های تزریق شده یا خورانده شده دارند و تولید
پادتن و اثر حفاظتی واکسن ها در آنان بیشتر است .
·
میزان املاح ، پروتئین و سایر مواد موجود در شیرمادر ، دارای
اندازه و کیفیت مناسب است لذا به دستگاه گوارش و کلیه
شیرخوار که هنوز کامل نشده اند صدمه وارد نمی کند
.
·
شیرمادر پاکیزه، دارای درجه حرارت مناسب، عاری از آلودگی میکروبی و
همه جا در دسترس شیرخوار می است.
·
تغذیه با شیرمادر رابطه عاطفی بین مادر و
فرزند را افزایش می دهد. تماس و توجه مادر به
شیرخوار در هنگام شیردادن اثر مطلوبی بر رشد روانی و عاطفی شیرخوار
دارد تا حدی که کودکان تغذیه شده باشد با شیرمادر در دوارن بلوغ از
امنیت روانی بیشتری برخوردارند.
·
برای تغذیه نوزاد نارس و کم وزنی که قادر به مکیدن پستان مادر
نیست، باید شیر دوشیده شده مادرش( آغوز )را دوشید و آن را با قطره
چکان، سرنگ ، قاشق ویا فنجان کوچک به او داد . حتی ممکن است لازم
باشد برای برخی نوزادان نارس شیر دوشیده شده مادر را از طریق لوله
معده به او خوراند. این امر به دلیل ویژگی های خاص غذایی و حفاظتی
موجود در شیرمادرانی است که نوزاد نارس به دنیا می آورند تا ضمن
تامین رشد و تکامل بهتر از بروز بسیاری از بیماری های عفونی و مرگ
و میر ناشی از آن که در نوزادان نارس شایع تر است، پیشگیری می شود.
·
تماس پوستی مادر و نوزاد علاوه بر برقراری پیوند عاطفی بین آنان ،
سبب گرم نگه داشتن و ثبات متابولیکی و بهبود رشد و تکامل نوزادان
به ویژه نوزادان نارس می شود.
·
به دلیل نسبت متناسب کلسیم و فسفر شیرمادر، کلسیم شیر مادر بهتر از
شیر مصنوعی جذب می شود بنابراین کمبود کلسیم در شیرخوارانی که شیر
مادر می خورند کمتر گزارش شده است.
·
جذب سایر املاح شیرمادر از قبیل آهن و روی هم بهتر از شیرمصنوعی
است زیرا وجود عواملی مانند لاکتوفرین شیر مادر و اسیدی بودن روده
در شیر خوارانی که شیر مادر می خورند در مقایسه با کودکانی که با
شیر مصنوعی تغذیه می شوند سبب جذب بیشتر آهن می شود بنابراین به
شیرخواران سالمی که در زمان مقرر متولد شده اندو بند ناف آنان را
نیز در زمان توصیه شده بسته اند، تا زمان شروع تغذیه تکمیلی نیازی
نیست قطره آهن داده شود .
·
چون تعداد دفعات ابتلا به بیماری و طول مدت بیماری در شیرخوارانی
که با شیرمادر تغذیه می شوند کمتر است ، نیاز به مراجعه به پزشک و
درمان دارویی و بستری شدن آنان در بیمارستان ، در نتیجه احتمال
جدایی از مادر نیز کمتر می شود .
·
شیرخوارانی که از شیرمادر تغذیه می کنند کمتر دچار مشکلات دندانی
از جمله پوسیدگی دندان ها ناشی از مصرف سرشیشه و گول زنک ( پستانک
) شده و فرم صورت و ردیف بودن دندان ها در آنان بهتر است .
·
بهره هوشی شیرخوارانی که با شیرمادر تغذیه می شوند بالاتر از
شیرخوارانی است که از شیر مصنوعی استفاده می کنند .
دوم :مزایای مربوط به مادر
·
جمع شدن رحم پس از زایمان ، با شروع اولین تغذیه با شیر مادر و
برگشت رحم به اندازه طبیعی در مادرانی که به نوزادشان را با شیر
خود تغذیه می کنند،سریع تر است.
·
تغذیه انحصاری و مکرر شیرخوار با شیرمادر در شبانه روز، موجب می
شود عادت ماهیانه مادر دیرتر شروع شودکه خود باعث کاهش از دست رفتن
خون و نهایتاً مانع کم خونی مادر می شود همچنین امکان تخمک گذاری
مادر را به تعویق می افتد که این امر احتمال حاملگی های زودرس را
کاهش می دهد. استفاده از شیرکمکی و یا سایر موادغذایی قبل از پایان
6 ماهگی و مصرف آب یا آب قند و حتی گول زنک (پستانک )می تواند به
این ویژگی مهم شیرمادر لطمه بزند.
·
تماس پوست با پوست شیر خوار و مادر بلافاصله پس از تولد و شروع
تغذیه با شیر مادر از همان ساعت اول زندگی و ادامه تغذیه با شیر
مادر و تماس های مکرر کودک با بدن مادر در جریان شیردهی ، موجب
احساس آرامش و تحکیم پیوند عاطفی بین مادر و شیر خوار شده و رضایت
حاصل از این تماس ، حتی در مادرانی که به دلایل موجه پزشکی سزارین
شده اند ، سبب بهتر شدن وضع روحی و عاطفی آنان می گردد.
·
مادرانی که خود فرزندشان را شیر می دهند به دلیل ترشح هورمون اکسی
توسین ( هورمون عشق ) ، از امنیت خاطر و شادابی بیشتری بر خوردارند
و کمتر افسرده می شوند . از طرف دیگر چون از چربی ذخیره شده دوران
بارداری ، برای تولید شیر استفاده می کنند ، زودتر وزن اضافی خود
را از دست داده و پستان ها و اندامشان نیز به همین دلیل سریع تر به
حالت طبیعی قبل از بارداری بر می گردد. ( برای تولید شیر ، مادر
روزانه 500 کیلو کالری انرژی مصرف می کند این مقدار از دست دادن
انرژی معادل نیم ساعت پیاده روی در سر بالایی و یا حداقل 30 بار
رفت و برگشت در یک استخر است).
·
احتمال ابتلا به سرطان پستان و تخمدان، سرطان دهانه رحم ، شکستگی
لگن و پوکی استخوان در سنین بالاتر، دیابت ، آرتریت روماتوئید و
عود یا تشدید بیماری مولتیپل اسکلروزیس
(M.S)
چاقی و یا افزایش چربی های خون در مادرانی که خود به فرزندشان شیر
می دهند بسیار کمتر است.مشاهده شده با افزایش طول مدت شیر دهی نیز
این اثرات مفید برای مادر بیشتر می شود به طوری که برای هر سال
شیر دادن ، خطر سرطان پستان 3/4% کاهش می یابد و کاهش خطر ابتلا به
آرتریت روماتوئید برای یک سال شیردهی 20% و برای دو سال شیردهی 50%
ذکر شده است.
سوم :مزایای اقتصادی- اجتماعی شیرمادر
·
گرچه در طول دوران شیردهی ، نیاز غذایی مادر افزایش می یابد ولی در
مقابل ، تغذیه کودک با شیرمادر از هر شیوه دیگر تغذیه به مراتب
اقتصادی تر ، مناسب تر ، طبیعی تر ، مطمئن تر ، آسان تر و ارزان تر
است . به عبارت دیگر، هزینه خرید شیرمصنوعی و سایر وسایل مورد نیاز
آن برای شیرخواران محروم از شیرمادر ، چندین برابر میزان هزینه
ای است که مادر برای تغذیه صحیح و شیردهی موفق خود نیاز دارد.
·
کودکانی که با شیرمادر تغذیه می شوند، به دلیل کمتر بیمار شدن،
هزینه درمان کمتری نیز به خانواده تحمیل می کنند.
·
در بیمارستان هایی که از شیوه مراقبت هم اتاقی مادر و نوزاد و
تغذیه نوزاد با شیر مادراستفاده می شود، میزان بروز عفونت و همه
گیر شدن آن در بین نوزادان به مراتب کمتر است و طبق محاسبات
دقیق،هزینه بیمارستان ها و نیروی انسانی مورد نیاز کاهش می یابد.
·
تغذیه شیرخوار با شیرمادر علاوه برکمک به رشد و تکامل مناسب نسل
آینده، از خروج مقادیر هنگفتی ارز به خارج از کشور برای ورود
شیرمصنوعی (شیرخشک) نیز جلوگیری نموده و از این طریق باعث توسعه
اقتصادی کشور می گردد.
-
سلامت هر جامعه با بهبود وضع تغذیه، رشد و تکامل مناسب کودکان
، پیشگیری از بیماری های عفونی ، غیرعفونی و مزمن ، تنظیم
خانواده و کنترل جمعیت ارتباط مستقیم دارد. تغذیه با شیرمادر
به تنهایی همه این امکانات را فراهم می سازد .
چهارم : مزایای شیرمادر در حفاظت از محیط زیست
شیرمادر به حفاظت از محیط زیست کمک می کند. برخلاف شیرمادر که نه
هزینه بر است و نه آلودگی زیستی ایجاد می نماید، شیرخشک نیازمند
بسته بندی (قوطی، کاغذ، کارتن) و مصرف آن محتاج تهیه آب سالم ،
موادشویندهو استفاده از سوخت مورد نیاز ، بطری و سرشیشه است که
این مواد علاوه بر تحمیل بار مالی به بودجه خانواده و جامعه، به
عنوان مواد غیرقابل برگشت به طبیعت هم ایجاد مشکل می نمایند.
تولید شیرمصنوعی نیز که طی مراحل مختلفی در کارخانه انجام می
شود، علاوه بر امکان آلودگی آن با عوامل میکروبی ، سبب آلودگی هوا
شده و برای تهیه سوخت مورد نیاز آن باید از منابع طبیعی استفاده
شود .
·
برخی مخاطرات عدم استفاده از شیر مادر
اگر
شیرخواران از شیرمادر محروم باشند و با شیر مصنوعی تغذیه شوند
علاوه بر این که در معرض خطرات بی شماری قرار می گیرند از جمله
احتمال ابتلا به :
عفونت
های گوش میانی ( 50% ) ، بیماری های قلبی ( 64% ) ، عفونت های
تنفسی تحتانی (72% ) ، آسم ( 25% ) ، بروز دیابت نوع دو ( 39% ) ،
خطر مرگ ناگهانی (36% ) ، سرطان خون (30% ) ، چاقی ( 24% ) .
خطرات و مشکلات دیگری نیز آن ها را تهدید
می کند مانند:
·
آلودگی میکروبی و غیر میکروبی اولیه در کارخانه سازنده شیرمصنوعی .
·
وجود عناصر و ترکیبات نامناسب و فقدان ترکیبات حیاتی و ضروری مورد
نیاز شیرخوار در شیرمصنوعی .
·
استفاده از آب آلوده برای شستشوی بطری و تهیه شیر
·
خطا در آماده نمودن شیرمورد نیاز شیرخوار یعنی رقیق یا غلیظ تهیه
کردن شیر مصنوعی
·
خوراندن بیش از حد شیرمصنوعی جهت آرام کردن شیرخوار در نتیجه ایجاد
چاقی .
·
صرفه جویی در تعداد پیمانه های مورد نیار تغذیه شیرخوار ( به علت
فقر خانواده یا گرانی شیرمصنوعی) در نتیجه، ایجاد سوء تغذیه
·
تحمیل هزینه اضافی به خانواده
·
تحمیل هزینه بیشتر برای خدمات بستری یا سرپایی کودک به دلیل ابتلای
بیشتر به بیماری ها
فصل دوم
آناتومی(ساختمان) پستان ، روش های شیردادن و طرز پستان گرفتن
آناتومی( ساختمان ) پستان
پستان
یک غده ترشحی است که از قسمت های زیر تشکیل شده است : ( تصویر
شماره 1)
·
بافت غددی ، که شیر را می سازد و منتقل می کند .
·
بافت همبندی که بافت های پستان را حمایت می کند .
·
عروق خونی که بافت پستان را تغذیه کرده و مواد مورد نیاز برای
ساختن شیر را در اختیار آن قرار می دهد .
·
رشته های عصبی که باعث حساس نمودن پستان به تماس شده و در اثر
مکیدن شیرخوار ، هورمون هایی آزاد می شوند که تولید و
خروج شیر را آسان می کنند .
·
بافت چربی که سبب محافظت پستان از ضربه و آسیب می شود .
لازم
به یادآوری است که اندازه پستان به بافت چربی موجود در آن بوده و
هیچ تاثیری بر تولید مقدار شیر یا کیفیت شیر ندارد .
در طی
بارداری تغییراتی در پستان ها ایجاد می شود که این عضو را برای
تولید و ترشح شیر آماده می کند لذا بزرگ شدن پستان در بارداری و
شیردهی نشان دهنده آن است که غدد پستان شروع به فعال شدن نموده اند
.
هر غده
پستانی از حدود 15 تا 25 لوب تشکیل شده و هر لوب شامل 20 تا 40
لبول و هر لبول 10 تا 100 آلوئول دارد .
آلوئول
ها شبیه خوشه های انگور و از جنس بافت غددی هستند. سلول های این
بافت دارای گیرنده های خاص پرولاکتین بوده و در آن ها شیر ساخته و
ترشح می شود . اطراف این سلول ها یک شبکه طناب مانند از سلول های
عضلانی قرار گرفته که دارای گیرنده های هورمون اکسی توسین هستند .
این شبکه که با ترشح اکسی توسین تحریک می شود سبب انقباض آلوئول ها
و خروج شیر به مجاری کوچک و از آن جا به مجاری بزرگ تر و سپس وارد
سینوس های لاکتی فروس یا سینوس های شیری که در زیر هاله پستان
قرار دارند می شود و بعد توسط مجاری کوچک تر به نوک پستان می رسند
.
در
مرکز پستان برجستگی مخروطی شکلی به نام نوک پستان قرار دارد که
دارای 6 تا 15 منفذ است . نوک پستان دارای عضله صاف است که در
کنترل خروج شیر از سینوس های شیری نقش دارد .اطراف نوک پستان حلقه
قهوه ای رنگی به نام هاله (آرئول ) قرار گرفته است. برای این که
شیر از سینوس های شیری به خوبی تخلیه شود باید لثه ها(آرواره های )
شیرخوار روی آرئول پستان قرار بگیرد و به آن فشار بیاورد .
در سطح
آرئول ( هاله پستان ) برجستگی هایی به نام غدد مونتگومری وجود دارد
. ترشحات این غدد ، چرب و موجب لغزنده شدن و نرمی پوست این ناحیه
می شود . بوی ترشحات غدد مونتگومری بسیار
شبیه مایع آمنیوتیک داخل رحم است لذا اگر پس از تولد دست
نوزاد و پستان های مادر شسته نشوند نوزاد با بو کردن دست خود که
آغشته به مایع آمنیوتیک است به طرف پستان مادرجذب می شود. و شروع
به مکیدن می کند.
دانشمندان و محققین عقیده دارندکه پستان ها بهترین دستگاه تولید
کننده شیر در دنیا هستند و هیچ کارخانه تولید کننده شیر مصنوعی (
شیر خشک )نتوانسته و نخواهد توانست که مشابه آن را بسازد.
روش های شیردادن
مادر
هنگام شیردادن باید در وضعیت راحتی قرار گیرد. او می تواند به پشت
یا پهلو بخوابد. روی صندلی، زمین و یا تخت بنشیند، از چند بالش به
عنوان
تکیه گاه استفاده کند تا هنگام شیردادن خسته نشود .
توجه:
روش هایی که ذکر می شوند جهت اطلاع مادران عزیز از روش هایی مختلف
شیر دادن است ولی هر مادری می تواند از بین آن ها ، روشی را که
برای خود و شیر خوارش راحت تر و مناسب تر و کارآیی بیشتری داشته
باشد انتخاب نماید.
1_ روش گهواره ای (Cradle)
متداول
ترین روش شیردادن، روش گهواره ای است.در این روش مادر می نشیند و
شیر خوار را به طور صحیح در آغوش می گیرد یعنی شیر خوار به پهلو و
رو به مادر و سرش در خم آرنج مادر قرار می گیرد. شانه و پشت و باسن
او در یک امتداد بوده و با ساعد و کف دست مادر حمایت می شود.در این
روش مادر می تواند با دست دیگرش پستانش را نگه دارد .
دست شی
خوار که در تماس با بدن مادر است باید در پهلوی مادر قرار گیرد نه
بین بدن مادر و شیر خوار .
توصیه
می شود هنگام شیر دادن ، تماس پوست با پوست مادر و شیر خوار به
ویژه در دوران نوزادی برقرار شود در غیر این صورت ، هر چه لباس
مادر و شیر خوار کم تر باشد بهتر است.
از این
روش برای شیردادن به شیرخواران سالم ، رسیده( به موقع متولد شده )
که توانایی کافی برای کنترل سرشان را دارند، استفاده می شود ولی
اگر شیر خوار در گرفتن پستان مشکل داشته باشد ( امتناع کودک از
گرفتن پستان ) و یا مادر مشکلی دارد ( آزردگی و زخم نوک پستان ) که
شیر خوار نمی تواند به اندازه ی کافی شیر دریافت کند این روش مناسب
نیست .( تصویر صفحه بعد و تصویر شماره 2)
2_روش گهواره ای متقابل
CrossCradle
این
روش شبیه به روش قبلی است.
شیرخوار به پهلو و رو به مادر قرار می گیرد و مادر قاعده
سر، گردن و قسمت بالای پشت شیرخوار را با کف دست خود حمایت می کند
و او را به پستان طرف مقابل می گذارد مثلا" در صورت شیردادن از
پستان چپ ، شانه و پشت شیرخوار با ساعد دست راست مادر ، حمایت می
شود و مادر می تواند به راحتی با دست چپ خود پستان چپ را نگه دارد
.
این
روش به خصوص در ماه اول تولد ( دوره نوزادی ) ، شیرخواران نارس و
بیمار ( که توانایی کافی برای کنترل سرشان را ندارند ) و یا
شیردهی در موارد آزردگیو زخو نوک پستان به کار می رود .
( تصویر شماره 3)
3_ روش خوابیده
که خود
به دو طریق است : خوابیده به پشت ، خوابیده به پهلو
·
در روش اول مادر به پشت می خوابد ، به منظور برقراری بهتر تماس
پوست با پوست مادر و نوزاد ، از چند بالش استفاده می شود تا نوزاد
در حالی که به پهلو قرار می گیرد هم سطح قفسه سینه مادرو دهان او
مستقیما" در تماس با پستان مادر باشد .
از این
روش در شروع اولین تغذیه با شیرمادر در ساعات اول زندگی و در اتاق
زایمان (زایمان طبیعی )و یا در ساعات اول بعد از سزارین در اتاق
ریکاوری یا در بخش که مادر در ابتدا محدودیت حرکت در خوابیدن به
پهلو دارد ، استفاده می شود . ( تصویر شماره 4)
·
درروش دوم، مادر به پهلو می خوابد
و شیر می دهد. در این روش گردن و پشت و باسن شیر خوار باید در یک
امتداد و صورت او روبه روی مادر و سینه به سینه مادر قرار گیرد و
مادر ضمن شیر دادن می تواند پشت شیر خوار را با دست بالایی خود
حمایت کند . ( تصویر زیر و تصویر شماره 5
)
بعضی
از مادران در این روش ، برای نگهداشتن سر خود دستشان را از ناحیه
آرنج خم کرده و با کف دست ، سرشان را نگه می دارند. این کار درست
نیست و سبب خستگی و درد شانه و گردن می شود . بهتر است مادر چند
بالش ، زیر سرش بگذارد و دستش را زیر سر و یا زیر بالش قرار دهد.
این
روش معمولاً برای خانم هایی که سزارین می شوند و یا زایمان طبیعی
همراه با بخیه محل زایمان ( اپی زیوتومی ) دارند همچنین برای شیر
خوارانی که نمی توانند سرشان را به خوبی کنترل کنند ( شیر خواران
خیلی نارس یا بیمار ) ، مادرانی که خیلی سخت احساس خستگی می کنند ،
شیر دهی در شب ، شیر خواران با وزن زیاد یا مبتلا به شکاف لب و یا
شیر خوارانی که از گرفتن پستان امتناع می کنند ، توصیه می شود.
4_روش زیر بغل
در این
روش شیرخوار به پهلو یا به پشت به روی بالش بین بازو و قفسه سینه
مادر ( زیر بغل ) قرار می گیرد به طوری که پاهای شیر خوار در زیر
بغل و به طرف پشت مادر باشد و مادر با کف دست خود ، قاعده سر و
گردن شیر خوار را نگه داشته و با ساعد خود بدن او را حمایت می کند.
( تصویر زیر و تصویر شماره 6 )
مادر
اگر از پستان راست شیر می دهد با دست چپ ، پستانش را طوری نگهدارد
که به چانه و قفسه سینه شیرخوار ، فشار وارد نشود .
اگرروش صحیح در آغوش گرفتن و شیردادن به نوزاد را در همان ساعت های
اولیه بعد از تولد( و یا در دوران بارداری با مدل عروسکی )به مادر
آموزش دهند ، مادر مهارت لازم در زمینه انواع روش های در آغوش
گرفتن و شیردادن صحیح رابه دست می آورد و شیرخوار نیز می تواند
پستان مادر را به روش صحیح به دهان بگیرد.
5_ روش شیردادن در چندقلویی ها
نه
تنها مادرانی که دوقلو به دنیا می آورند می توانند کودکان خود را
به طور کامل با شیرمادر تغذیه کنند که حتی مادران دارای
سه قلو نیز قادرند شیرخوارانشان را به طور انحصاری از شیرمادر بهره
مند ساخته و تمام نیازهای تغذیه ای آنان را تامین کنند . به منظور
صرف جویی در وقت وتولید شیر بیشتر، پس از اطمینان از فراگیری مادر
و شیرخوار در زمینه یادگیری وضعیت و گرفتن صحیح پستان و جاری شدن
شیر ، توصیه می شود روش تغذیه به طور همزمان و ترجیحا" به روش زیر
بغل باشد ولی مادر می تواند در صورت راحت بودن ، با استفاده از
ترکیبی از روش هایی که قبلاً ذکر شد ، به دو شیرخوارش به
طورهمزمان شیر بدهد . مثلا" یکی را به روش زیربغل و دیگری را به
روش سنتی ( گهواره ای) در آغوش بگیرد .(
تصویر صفحه بعد و دو تصویر شماره 7 )
اگر
چه مادر می تواند در هر نوبت شیردهی از هردو پستان برای دو شیرخوار
خود استفاده کند ولی اگر هر کدام را از یک پستان به طور کامل شیر
می دهد برای این که تولید شیر در هر دو پستان او یکنواخت باشد
توصیه می شود که در وعده بعدی ، هر شیرخوار را به پستان دیگر
بگذارد. این اقدام در مواردی که یکی از شیرخواران ، نارس یا بیمار
است و نمی تواند پستان را کاملاً تخلیه کند نیز مفید بوده و مانع
عدم تقارن پستان ها می شود.
·
طرز نگهداشتن پستان
پس از
این که مادر در وضعیت راحتی قرار گرفت و شیر خوار را نیز به طور
صحیح بغل کرد می تواند با یک دست پستانش را به شکل حرف
C
انگلیسی نگه دارد یعنی انگشت شست را بالا و چهار انگشت دیگر را زیر
هاله پستان ( به موازات فک شیر خوار ) قرار دهد. در مادرانی که
پستان های کوچک دارند ، در این وضعیت انگشت کوچک حتی چسبیده به
قفسه سینه قرار می گیرد.( دو تصویر شماره
8)
·
 پستان
گرفتنLatch
on
پستان
گرفتنLatch
on
گرچه
گرفتن پستان برای شیرخوار یک امر طبیعی و غریزی است ولی لازم است
که نحوه شیر دادن را بیاموزند. یعنی برای این که شیرخوار را در
وضعیت درست در آغوش بگیرند تا شیرخوار بتواند به طور صحیح پستان را
در دهان بگیرد و با مکیدن موثر ، به اندازه ی کافی شیر دریافت
نماید، نیاز به راهنمایی و کمک دارند که این امر با آموزش مادر و
تمرین و کسب تجربه او ، حاصل می شود مثلاً
در وضعیت گهواره ای متقابل یا زیر بغل ، بعد از این که مادر پستانش
را به شکل
C
در دست گرفت با تماس دادن نوک پستان به گونه و لب شیر خوار منتظر
می ماند تا وی دهانش را کاملاً باز نماید و زبانش را در حالی که در
کف دهان قرار دارد به طرف جلو بیاورد ( سه تصویر شماره 9 ).پس
از باز شدن کامل دهان ، در حالی که مادر با کف دستش قاعده گردن و
شانه شیر خوار را طوری گرفته که دو انگشت شست و اشاره اش در دو طرف
سر و نزدیک گوش های شیر خوار باشد ( تصویر
صفحه بعد )، سر شیر خوار را در حالی که کمی به طرف عقب
متمایل است با ملایمت اما به سرعت به طرف پستان خود می آورد تا شیر
خوار بتواند نوک و بخش وسیعی از هاله پستان را در دهان بگیرد به
نحوی که نوک پستان در نزدیکی مرز کام سخت و نرم وی قرار گیرد و او
بتواند با آرواره ها ، کام و قسمت جلوی زبانش به مخازن شیر فشار
بیاورد . حرکات موجی شکلی که از جلوی زبان شیر خوار به عقب آن
جریان می یابد همچنین فشار عمودی بر پستان بین کام سخت و زبان ،
باعث دوشیده شدن شیر به داخل دهان شیر خوار و نهایتاً قورت دادن آن
می شود.
مسلماًآن چه که در گرفتن پستان توسط شیر خوار نقش دارد ، قابلیت
کشش بافت پستان است و شکل نوک پستان اعم از صاف ، کوتاه ، بلند یا
کمی فرورفته در صورتی که اقدامات کمکی لازم و مشاوره شیردهی به
موقع انجام شده باشد نقش چندانی ندارند.
زمانی که روش در آغوش گرفتن شیر خوار توسط مادر و گرفتن پستان توسط
شیر خوار درست انجام شود، نشانه های زیر به خوبی قابل مشاهده است:
-
بدن شیرخوار در تماس نزدیک با بدن مادر است.
-
سر ( گردن ) و تنه ( شانه و باسن ) شیرخوار در یک امتداد قرار
دارد . ( سر شیر خوار کمی متمایل به عقب است).
-
صورت شیرخوار روبروی پستان مادر یعنی نزدیک پستان و چانه اش
به پستان چسبیده است.
-
دهان شیرخوار کاملا" باز است و لب پایین او به بیرون برگشته و
قسمت بیشتری از هاله پستان در بالای لب فوقانی او مشاهده می
شود و شاید در زیر لب تحتانی نشانه ای از هاله پستان دیده
نشود. (فقط در صورت بزرگ بودن هاله ، قسمتی از آن قابل مشاهده
خواهد بود).
-
پستان به خوبی توسط انگشتان دست مادر و دور از هاله ،قرار
گرفته است .
-
پس از چند بار مکیدن های سریع تر و سطحی تر،مکیدن ها آهسته
ولی عمیق شده و گونه های شیرخوار موقع مکیدن برآمده می شود .
-
صدای بلعیدن شیر به خوبی شنیده می شود.
-
پستان مادر با سوراخ های بینی شیرخوار کمی فاصله دارد و راه
تنفس او را نمی بندد.
-
شیرخوار پس از این به مقدار کافی شیر خورد، احساس رضایت نموده
، ممکن است بدنش شل شده و به خواب برود و پستان را رها کند.
-
مادر هنگام شیردادن احساس درد و ناراحتی نمی کند و متوجه علایم
بازتاب جهش شیر ( رگ کردن ) می شود .
( تصویر شماره 10 )
اگر روش در آغوش گرفتن شیر خوار و گرفتن پستان درست نباشد:
-
بدن شیر خوار چرخیده و روبروی بدن مادر و در تماس نزدیک با او
نیست.
-
سرش خیلی به عقب برگشته و یا به جلو خم شده است.
-
فقط سر و شانه اش توسط مادر حمایت می شود.
-
چانه اش در تماس با پستان مادر و دهانش کاملا" باز نیست .
-
لب ها به خصوص لب پایین یا به داخل برگشته اند(
دو تصویر شماره 11 ) و یا به طرف جلو جمع شده و به حالت
غنچه قرار دارند .
-
قسمت بیشتری از هاله پستان در پایین لب تحتانی مشاهده می شود.
-
مکیدن ها در طول شیر خوردن بسیار سطحی و تند است.
-
صدای بلعیدن شیر شنیده نمی شود و در عوض صدایی شبیه "ملچ و
ملوچ" ویا " تق تق " به گوش می رسد.
-
مادر هنگام شیردادن به دلیل مکیده شدن نوک پستان ، احساس درد
می کند و ممکن است حتی دچار زخم و یا شقاق نوک پستان گردد.
فصل سوم
نکات اساسی در تغذیه با شیرمادر
در روزها و هفته های اول زندگی
·
تماس پوست با پوست مادر و نوزاد
تماس پوست با پوست مادر و نوزاد باید بلافاصله بعد از تولد شروع و
در طی اولین ساعت ، تغذیه با آغوز نیز شروع شود . ارجح است که در
اتاق زایمان پس از تولد، نوزاد را از طرف شکم به روی شکم مادر قرار
دهند. او
را بلافاصله خشک کنند و پس از قطع بند ناف و پوشاندن سر ، او را
سینه به سینه مادر طوری قرار دهند که سر نوزاد بین دو پستان مادر
باشد سپس هر دو را با پوششی گرم، بپوشانند تا تماس با پوست با
پوست به خوبی برقرار شود. پس از آن نیز نوزاد باید در تمام مدت 24
ساعت در کنار مادر خود باشد( هم اتاقی کامل ).
معمولاً اگر نوزاد بلافاصله پس از تولد بر روی شکم و سینه مادر
قرار گیرد پس از دقایقی استراحت ، علائم آمادگی برای شیرخوردن را
نشان می دهد که این علائم شامل ترشح بزاق ، بردن دست ها به دهان و
انجام عمل مکیدن ، ایجاد صدا و سپس خزیدن به طرف نوک پستان و لمس
نوک پستان با دستهاست و به این ترتیب مادرش را متوجه می نماید که
می تواند پستان را بمکد.
مزایا ی تماس پوست با پوست مادر و نوزاد
1)
این تماس اگر بلافاصله بعد از تولد برقرار شود ضامن تحریک غریزه
عاطفی ، دادن گرما ، عشق و احساس امنیت در نوزاد شده و پیوند عاطفی
مادر و نوزاد را مستحکم می کند .
2)
با توجه این که نوزاد در ساعت اول بعد از تولد هوشیار و قدرت مکیدن
او نیز بسیار قوی است بنابراین اگر تغذیه نوزاد بعد از تماس پوست
با پوست و ظرف همان ساعت اول بعد از تولد شروع شود می تواند در
گرفتن صحیح پستان توسط نوزاد و تداوم شیردهی مادر بسیار موثر باشد.
3)
در اثر این تماس ، امکان استقرار باکتری های روده و پوست نوزاد با
باکتری های طبیعی پوست مادر که نه تنها بیماری زا نیستند بلکه برای
نوزاد نقش دفاعی هم دارند ، فراهم می شود.
4)
تعداد تنفس و ضربان قلب نوزاد پایدارتر می ماند .
5)
به نوزاد استرس کمتری وارد می شود، کمتر گریه می کند و بیشتر اوقات
آرام است لذا مصرف آب و انرژی او کاهش یافته و احتمال کاهش قند خون
او نیز به مراتب کمتر مي شود.
تمام شیر خواران به تماس و گرمای
بدن مادر به ویژه به مهر و محبت مادر احتیاج دارند لذا به در آغوش
گرفتن شیرخوار حتی بعد از دوران نوزادی نیز تأکید می شود . آنان با
صدای قلب مادر آرام شده و در آغوش او احساس امنیت می کنند. از همه
مهمتر این که تحریک مطلوب و مکرر حواس نوزاد و شیرخوار در ارتقای
تکامل او نقش بسیار ارزشمندی دارد به همین دلیل بر شروع زود هنگام
تماس پوست با پوست مادر و نوزاد و استمرار آن فوق العاده تاکید می
شود.
برخی از شیرخواران نیز که بیش از
بقیه بی قرارند و گریه می کنند با در آغوش گرفتن ، راه بردن ، صحبت
و نوازش کردن و لالایی گفتن مادر یا پدر آرام تر می شوند.
·
آغوز
شير مادر در چند روز اول پس از زايمان ، آغوز يا ماک يا کلستروم
ناميده مي شود که غليظ و زرد رنگ بوده و سرشار از مواد ايمني بخش
است و نوزاد را در برابر عفونت ها محافظت مي کند به حدي که آن را
به منزله اولين اقدام ايمن سازي نوزاد مي دانند. آغوز در مقايسه با
شيري که پس از آن توليد مي شود ، داراي مقادير بيشتري پروتئين و
ويتامين هاي محلول در چربي و برخي مواد معدني مثل سديم و مقادير
کمتري چربي و ويتامين هاي محلول در آب است. گرچه حجم آغوز محدود
است ودر هر نوبت شير خوردن ممکن است حتي بيش از يک تا دو قاشق مربا
خوري در هر پستان نباشد ، اما نياز نوزاد هم در يکي ، دو روز اول
در همين حد است . مقدار شير معمولاً از روز سوم تا ششم بعد از
زايمان بيشتر مي شود.
بديهي است مکيدن هاي موثر و مکرر و به مدت کافي نوزاد در روز هاي
اول و نيز پس از آن ، مقدار شير مادر را مطابق نياز و رشد او
افزايش مي دهد. استفاده از آغوز بلافاصله پس از تولد و ادامه
دريافت آن نه تنها نوزاد را در مقابل انواع ميکروب ها و عوامل
بيماري زا حفظ مي کند بلکه احتمال بروز و شدت زردي نوزاد را نيز
کاهش مي دهد.
·
تغذيه از يک پستان يا هر دو
تا زمان آمدن شير ( برقراري کامل شير ) و اطمينان از کافي بودن حجم
شير و مناسب بودن منحني رشد ، مادر بايد در هر وعده تغذيه ، از هر
دو پستان به نوزاد شير بدهد تا سبب تحريک توليد و ترشح شير شود
يعني بعد از تخليه يک پستان ، نوزاد به پستان ديگر گذاشته شود. از
آن پس بر حسب نياز و ميل شير خوار ، مي توان از يک يا هر دو پستان
استفاده نمود. به طور طبيعي نوزاد پس از آمدن شير ، پستان اول را
کاملاً تخليه مي کند و سير مي شود و ممکن است پستان ديگر را نگيرد
ولي باتوجه به اين که مقدار چربي شير مادر در انتهاي هر نوبت
شيردهي بيشتر است ، توصيه مي شود در هر
نوبت حتماً يک پستان به طور کامل توسط نوزاد تخليه و سپس به پستان
ديگر گذاشته شود زيرا اگر در هر وعده شير خوردن ، تغذيه به
مدت کوتاه از هر دو پستان باشد اين امر ممکن است سبب شود که فقط
شير اوليه که کم چربي ( کم انرژي ) است دريافت شده و نوزاد از قسمت
چرب آخر شير که سبب افزايش وزن او مي شود ، محروم گردد.
به طور کلي در شير دادن بهتر است تناوب استفاده از پستان ها رعايت
گردد به عنوان مثال اگر در يک وعده ، شير خوار ابتدا از شير پستان
چپ تغذيه کرد و از پستان راست شير نخورد و يا آن را تخليه نکرد در
وعده بعد بايد اول از پستان راست شروع کند.
طول مدت و دفعات شير خوردن
از روز اول تولد ، طول مدت و دفعات شير خوردن بايد مطابق ميل و
دلخواه شير خوار سالم و رسيده باشد و هرگز نبايد براي آن محدوديتي
قائل شد. اکثر شيرخواران خودشان بعد از تخليه پستان ها پستان را
رها مي کنند . بايد اجازه داده شود که شير
خوار از شير انتهايي نيز که غني از چربي و براي رشد او مناسب است
تغذيه نمايد، محدوديت بيش از حد طول زمان شير خوردن ( کمتر
از 10 تا 15 دقيقه از هر پستان ) مي تواند سبب شود که شير خوار فقط
شير ابتدايي دو پستان را دريافت نمايد که شير کم چربي است و در
نتيجه موجب وزن گرفتن کمتر و مدفوع آبکي تر مي شود.
زمان بندي براي شير دادن مثلاً هر 3 يا 4 ساعت يک بار درست نيست و
شير خوار بايد بر حسب نياز و ميل خود در هر ساعت از شب يا روز که
مايل است از شير مادر استفاده کند . در هفته اول ، نوزادان بايد به
طور مکرر تغذيه شوند. به طور طبيعي در دو
روز اول ممکن است نوزاد حتي هر نيم ساعت نياز به تغذيه داشته باشد
و عموماً در ماه اول تولد دفعات شير خوردن در طي شب و روز تا 14
بار يا حتي بيشتر هم مي شود يعني هر يک يا 1.5 ساعت در روز و چند
بار در طي شب نوزاد شير مي خورد.
به تدريج که شير خوار رشد مي کند و سن او بيشتر مي شود با افزايش
حجم معده وي و اين که در هر نوبت ، شير بيشتري مي خورد فواصل شير
خوردن بيشتر و تعداد دفعات شير خوردن کمتر مي شود
به طوري که در سن دو تا سه ماهگي ، با
توجه به اين که حجم شير افزايش مي يابد شير خوار حدوداً هر دو تا
سه ساعت يک بار شير مي خورد.در شير خواران بزرگتر از سه ماه
، اغلب شير خوار شب ها 4 ساعت مي خوابد و براي شير خوردن بيدار نمي
شود که ممکن است طبيعي باشد و نبايد او را بيدار کرد ( اين امر
براي يک بار در 24 ساعت قابل قبول است ) ولي در مورد شير خواران
سنگين وزن ، خواب بيش از 4 ساعت نيز اشکالي ندارد.
بعضي از شير خواران در عصر و ابتداي شب که حجم شير نسبت به صبح
کمتر است ممکن است در طي دو ساعت چندين بار شير بخورند.
·
هر چه
مکيدن پستان از مواقع تولد ، زودتر انجام شود و مکيدن ها قوي و
درست باشد طول مدت شير دهي مادر در دراز مدت بيشتر خواهد شد.
·
متوسط
طول مکيدن موثر ( قوي ) از هر پستان معمولاً 10 دقيقه است و در شير
خواران ضعيف تر مکن است 15 تا 20 دقيقه باشد
اهميت تغذيه مکرر
تغذيه مکرر نوزاد در هفته ها ي اول به ويژه روزهاي اول موجب کاهش
احتقان پستان مادر ، افزايش توليد شير و طول مدت شير دهي و بر
قراري ارتباط عاطفي قوي تر بين مادر و فرزند و نيز افزايش اعتماد
به نفس مادر مي گردد در نتيجه اين مادران قادرند کودکان خود را به
خوبي تا دو سال يا حتي بيشتر شير دهند.
نکات قابل توجه
الف )
در هر نوبت شير دادن بايد به علائم گرسنگي شير خوار توجه کرد و
فوراً او را به پستان گذاشت اگر در اين زمينه تأخيري صورت بگيرد که
موجب گريه شير خوار شود ممکن است سبب امتناع او از گرفتن پستان
گردد.
ب)
با گذشت زمان ، حجم شير مادر متناسب با نياز شير خوار تغيير پيدا
مي کند . چربي شير مادر در شروع هر نوبت شير دهي کمتر است و سپس
ميزان آن به تدريج با ادامه مکيدن در همان نوبت ، بيشتر مي شود .
اين تغييرات کمک بزرگي به سير نگهداشتن شير خوار و وزن گيري او مي
کند.
ج)شير
خواران بيمار به اين دليل که اشتهايشان کمتر است به يک ماده غذايي
سهل الهضم ، مغذي و حفاظتي که همان تغذيه با شير مادر است
نيازمندند. در زمان بيماري با وجود کاهش ميزان اشتها ، تحمل شير
مادر براي کودکان بهتر از هر ماده غذايي ديگر است و علاقه آنان
نسبت به شير مادر معمولاً همانند قبل و يا حتي ممکن است بيشتر بشود
.
د)
عموماً شير مادر به تنهايي 40% انرژي و مواد غذايي مورد نياز در
سال دوم زندگي را تأمين مي کند ، به علاوه مزاياي متعدد جسمي ،
عاطفي ، رواني و دفاعي براي کودک دارد. بايد ترتيبي اتخاذ شود که
دوران شير خوردن از پستان مادر کامل شود و کودک تا پايان دو سالگي
و يا بيشتر از شير مادر همراه با غذاي خانواده استفاده نمايد.
چند توصيه مهم
·
قبل
از هر بار شير دادن ، مادر بايد دست هايش را با آب و صابون بشويد
ولي شستن پستان ها در هر بار شير دادن لزومي ندارد. در صورت امکان
اگر مادر روزي يک بار استحمام کند کافي است ولي اگر اين عمل برايش
مقدور نيست روزي يک بار پستان هايش را با آب تميز و سالم بشويد و
از هيچ محلول ضد عفوني کننده نظير صابون يا الکل و .... استفاده
ننمايد زيرا ممکن است منجر به خشکي بيش از حد پوست و نهايتاً صدمه
به نوک پستان شود ، به عبارت ديگر قبل و بعد از هر نوبت شير دادن
نيازي به شستشوي پستان نيست.
·
در صورت صدمه نوک پستان ، مادر مي تواند بعد از خاتمه شير دادن يک
يا چند قطره شير خود را بر روي نوک پستان بمالد و بگذارد در معرض
هوا خشک شود.
·
بعضي از مادران هنگام شير دادن ( حتي اگر وضعيت شير دادن آنان هم
صحيح باشد ) احساس ناراحتي و سوزش در نوک پستان مي کنند که معمولاً
حدود 3 تا 5 روز بعد از زايمان است . اين امر طبيعي و به دليل
تغييرات هورموني بعد از تولد است و کاهش دفعات تغذيه و يا مدت
مکيدن نيز اثري در پيشگيري از اين حساسيت نوک پستان ندارد. آن چه
که مهم است همان درست گرفتن پستان توسط شير خوار است.
·
ممکن است حدود 2 تا 4 روز پس از تولد ، پستان ها دچار حالت پري ،
سفتي و حتي گرمي زياد شود ( به شير آمدن ) که معمولاً از روز پنجم
به بعد اين حالت بر طرف مي شود. اگر مادر از اين وضعيت اطلاع
نداشته باشد ، امکان دارد از بين رفتن آن را از روز پنجم به بعد
ناشي از کاهش شير خود تصور نمايد که علاوه بر ايجاد اضطراب و
نگراني ، حتي موجب شروع مصرف شير مصنوعي براي شير خوار بشود.
·
براي اين که ترشح شير ، لباس را خيس نکند مي توان از يک قطعه پارچه
تميز و لطيف غير پلاستيکي يا پد مخصوص که در داخل سينه بند قرار مي
گيرد استفاده نمود و در صورت خيس شدن ، مرتباً آن را عوض کرد. اين
کار ضمن پيشگيري از بروز عفونت هاي قارچي ، در صورتي که نوک پستان
هم زخم باشد ، از بدتر شدن آن ، جلوگيري مي کند . دستمال کاغذي به
علت چسبندگي و احتمال ايجاد حساسيت ، توصيه نمي شود.
·
براي آن که شير خوار بتواند به راحتي و به مقدار کافي از شير مادر
تغذيه کند ، بهتر است درجه حرارت محيط ( از نظر سرما ) مناسب بوده
و پوشک او خشک و تميز باشد. در مواردي که پوشک شير خوار خيس است
اما احساس ناراحتي نمي کند مي توان بدون تعويض پوشک او را شير داد
سپس پوشک را عوض کرد زيرا ديده شده که تعويض پوشک در بعضي شير
خواران سبب امتناع آنان از گرفتن پستان و شير خوردن و حتي کاهش
قدرت مکيدن شان مي شود. پيچيدن محکم شير
خوار و يا محيط بسيار سرد يا گرم هم تمايل اشتهاي کودک را براي شير
خوردن کم مي کند.
·
اگر لازم باشد شير خوار را از پستان جدا کنند مثلاً زماني که به
شيوه نادرستي پستان را به دهان گرفته است ، به جاي اين که پستان را
از دهان او بيرون بکشند بايد با وارد کردن انگشت کوچک دست از گوشه
دهان شير خوار يا با فشردن انگشت شست به روي هاله پستان و يا فشار
به آرواره تحتاني شير خوار به طرف پايين ، خلاء ناشي از مکيدن را
بر طرف نمايند تا پستان به آساني رها شود سپس براي گرفتن صحيح
پستان و ادامه تغذيه ، اقدامات لازم را انجام دهند.(
تصوير شماره 12 )
·
راههای تشخیص کافی بودن شیرمادر
مهم
است که مادر اطمینان و اعتماد به نفس لازم در مورد توانایی تغذیه
فرزندش را داشته باشد . این اعتماد به نفس می تواند در تحریک ،
تولید و ترشح شیر او بسیار موثر باشد .به علاوه در همان هفته هاي
اول تولد هم راه هايي وجود دارد که سبب مي شود مادر اطمینان خاطر
پیدا کند که شیرخوارش به مقدار کافی شیر دریافت نموده است .
افزايش وزن ، دفعات دفع ادرار
(تعداد کهنه هاي خيس ويا پوشک مرطوب ) و
دفعات دفع مدفوع بهترين نشانه هاي دريافت شير است.
الف) افزايش وزن
معمولاً نوزادان پس از تولد ، مقداري از وزن خود را از دست مي دهند
( آب اضافي ذخيره شده در بين سلول ها ). کاهش وزن اگر بيش از 5%
باشد بايد نوزاد را قبل از اين که دچار مشکل جدي شود ارزيابي نمود.
کاهش
وزن تا 10% هم به شرطي که شير دادن به خوبي پيش برود و نوزاد در
معاينه طبيعي باشد قابل قبول است ولي اين کاهش وزن تا روز 10 الي
14 بعد از تولد جبران شده و نوزاد به وزن هنگام تولد خود رسيده
باشد و از آن پس نيز به طور مطلوب وزن او اضافه شود.
نوزاداني که به طريق زايمان طبيعي متولد شده و به طور انحصاري و به
طور مکرر با شير مادر تغذيه مي شوند نسبت به نوزاداني که از طريق
سزارين به دنيا مي آيندوزن کمتري از دست مي دهند و کاهش وزن آنان
سريع تر جبران مي شود
( 40% در مقابل 20% که روز ششم به موقع تولد خود رسيده بودند).
به
طور کلي در سه ماه اول زندگي ، شير خوار 25 تا 30 گرم در روز وزن
مي گيرد که در حدود 750 تا 1000 گرم است.
ب: دفع ادرار و مدفوع
به
عنوان يک قانون سر انگشتي ، حداقل دفعات ادرار و مدفوع در روز اول
يک بار ادرار و يک بار مدفوع ، روز دوم دو بار ادرار و دو بار
مدفوع و روز سوم سه بار ادرار و سه بار مدفوع است.
ادرار نوزاد
بايد رقيق و زرد کم رنگ بوده و بوي تندي نداشته و کدر نباشد . خيسي
پوشک بايد در حد خيس شدن با 30 ميلي ليتر آب باشد. توصيه مي شود تا
دو ماهگي از پوشک هاي با قابليت جذب بالا استفاده نشود زيرا مقدار
واقعي ادرار را مشخص نمي کند . از روز چهارم تولد به بعد نوزادي که
فقط شير مادر مي خورد در هر 24 ساعت حداقل شش کهنه را خيس مي
نمايد.
بعد از
6 تا 8 هفته اول زندگي ، دفعات دفع ادرار به دليل افزايش حجم
مثانه او کمتر ولي حجم ادرار بيشتر مي شود.
مدفوع نوزاد
در 3 تا 4 روز اول غليظ ، سياه رنگ و چسبيده است ( قيري ) . بعد از
روز چهارم مدفوع بينابيني و به رنگ سبز متمايل به سياه تا قهوه اي
شده و در طي دو تا سه روز بعد به رنگ زرد طلايي با قوام شل ولي
دانه دانه تغيير مي يابد.
در ماه
اول زندگي معمولاً نوزاد چهار بار و يا بيشتر در روز مدفوع دفع مي
کند ولي ممکن است به ازاء هر نوبت شير خوردن يک بار دفع مدفوع
داشته باشد.
از
هفته چهارم زندگي به بعد اگر دفعات دفع مدفوع حداقل سه بار يا
بيشتر در روز باشد نشانه دريافت کافي شير مادر است.
فاصله
بين دفعات دفع مدفوع به تدريج افزايش مي يابد به طوري که در شير
خواران بزرگ تر ممکن است چند بار در روز و يا حتي هر سه يا هفت روز
يک بار باشد به شرط اين که فرم مدفوع طبيعي بوده و قوام سفت نداشته
باشد.
ج) ساير نشانه هايي که دال بر دريافت خوب شير مادر است
·
ريتم
مکيدن در طي شير خوردن از 6 بار مکيدن و يک بار قورت دادن ( بلعيدن
) در شروع هر نوبت شير خوردن ، به يک يا دو بار مکيدن و يک بار
قورت دادن تغيير مي کند. ( مکيدن هاي سريع تر و سطحي تر به مکيدن
هاي آرام تر و عميق تر تبديل مي شود).
·
وزن نوزاد در روز دهم تا حداکثر روز 14 تولد به وزن تولدش مي رسد.
·
شير خوار در فاصله دفعات تغذيه ، راضي به نظر رسيده و به مدت يک تا
دو ساعت مي خوابد ، خودش بيدار شده و علائم گرسنگي را بروز مي دهد.
·
شير خوار هوشيار و فعال است.
·
پستان هاي مادر بعد از شير دادن نرم تر مي شود ( بعضي از مادران
ممکن است اين احساس را نداشته باشند ).
به طور کلي افزايش وزن مطابق منحني رشد ، دفع ادرار و مدفوع طبق آن
چه که گفته شد ، ظاهر سالم ، چشم هاي براق ، پوست شاداب با قوام و
رنگ طبيعي ، هوشياري ، فعال بودن و خواب خوب نشانه هاي در يافت
کافي شير مادر است.
v
ترشح شير
·
مقدار شير مادر معمولاً از روز سوم تا چهارم بعد از زايمان به سرعت
افزايش مي يابد . در زايمان اول ممکن است اين زمان 5 الي 6 روز
باشد.
·
در طول دو هفته اول عمر ، آغوز به تدريج با شير کامل جايگزين مي
شود.
·
در طول ماه اول شير دهي ، بعضي از مادران به دليل تغييرات هورموني
بعد از زايمان اظهار مي دارند پستان هايشان نرم تر شده و مانند روز
هاي اول و بعد از زايمان پر و سفت نيست. اين امر طبيعي است و نبايد
به تصور اين که شيرشان کم شده است نگران شوند.
·
يک شير خوار سالم ، خود برنامه تغذيه اش را تنظيم مي کند ولي در
مورد نوزادان نارس ، ضعيف و يا بيمار ممکن است لازم باشد نوزاد را
به طور منظم جهت شير خوردن بيدار کرد.
·
مقدار توليد شير مادر بستگي به دفعات مکرر تغذيه شير خوار و مکيدن
صحيح و موثر و تخليه پستان دارد.
·
دادن شير خشک ، آب ، آب قند ، داروهاي گياهي و هر ماده غذايي به
نوزاد در هر زمان به خصوص در چند روز اول عمر با اين تصور که حجم
شير مادر کم است مي تواند علاوه بر خطر آلودگي و ايجاد آلرژي و
اختلال در تغذيه انحصاري با شير مادر ، مانع افزاش مناسب حجم شير
مادر و حتي عدم موفقيت او در ادامه شيردهي شود.
v
ترخيص نوزاد و معاينات دوره اي
مادر و
نوزاد 3 تا 5روز بعد از تولد نوزاد ، بايد ويزيت شوند. اين زمان بر
حسب طول مدت اقامت در زايشگاه متفاوت است مثلاً اگر ترخيص قبل از
24 ساعت باشد ، روز سوم و اگر ترخيص در روز دوم باشد روز چهارم و
اگر ترخيص روز سوم به بعد باشد زمان مراجعه روز پنجم خواهد بود. به
عبارت ديگر مراجعه بعدي دو روز بعد از زمان ترخيص است. در هنگام
ويزيت ، وضعيت جسمي و روحي مادر همچنين نحوه شير دادن او و وضعيت
پستان ها از نظر توليد شير کنترل مي شود. نوزاد هم از نظر تغيير
وزن ، دفعات دفع ادرار و مدفوع ، نحوه شير خوردن ، دفعات و مدت آن
و بلع شير ، زردي و کم آبي ، ارزيابي مي گردد. مراجعه بعدي در سال
اول ماهي يک بار ، سال دوم هر دو ماه يک بار ، سال سوم هر سه ماه
يک بار و سپس هر شش ماه يک بار مي باشد.
آگاهي مادر از اين که بداند و
مطمئن شود شير خوارش به اندازه کافي از او شير دريافت مي کند ممکن
است از شروع بي مورد شير مصنوعي و احياناً قطع شيردهي به دليل تصور
بي مورد کمبود شير جلوگيري نمايد لذا بايد مادر با آگاهي و در
اختيار داشتن پمفلتي که حاکي از اين مطالب باشد از بيمارستان مرخص
شود.
فصل چهارم
تغذیه با شیرمادر در نوزادان نارس
مادری
که نوزاد نارس دارد شیرش مناسب و مخصوص نوزاد نارس خود اوست. این
شیر بر حسب سن حاملگی مادر دارای فواید و ترکیبات خاصی است. ترکیب
شیر این مادران حتی تا یک ماه پس از تولد و چربی های مخصوص آن حتی
تا شش ماه بعد از تولد و مواد حفاظتی ، کلسیم ، ویتامین
D،
ویتامین E
و بتاکاروتن و تورین و...آن بیشتر از شیر مادرانی است که نوزاد
ترم به دنیا آورده اند.این تغییرات طبیعی به گونه ای است که ضمن
فراهم نمودن نیاز های نوزاد نارس برای رشد و نمو بهتر او جهت
پیشگیری از بروز برخی بیماری های شایع این دسته از شیرخواران از
جمله رتینوپاتی ( اختلالات ته چشم ) ، بیماری های روده ای و (
NEC)
و مرگ و میر ناشی از آن ها بسیار موثر می باشد. . به جز مواد
حفاظتی موجود در شیرمادران دارای نوزاد نارس که برای بقای آنان از
اهمیت بی شماری برخوردار است شیرمادر نوزاد نارس سبب تکامل سریع
تر دستگاه گوارش و تقویت و هماهنگی در مکیدن و بلع و برقراری
ارتباط بهتر عاطفی بین مادر و نوزاد ، بهبود و تسریع تکامل عصبی ،
حفظ گرمای مناسب و تأمین سطح اکسیژن بالاتر در آنان می شود .
شیرمادر نوزاد نارس برای وی زود هضم و مناسب است و به همین دلیل
این شیرخواران نسبت به شیرخوارانی که از شیرمادر محرومند به مراتب
کمتر دچار مشکلات معده و روده ای(NEC)
می شوند .
به
مادران نوزادان نارس ویا بیماری که مجاز به تغذیه از راه دهان
نیستند بایدتوصیه کرد که حداکثر از حدود 6 ساعت پس از تولد، دوشیدن
پستان های خود را شروع نموده و حداقل هر 3 ساعت یک بار آن را تکرار
کنند و شیر دوشیده شده خود را ذخیره نمایند( به فصل ششم مراجعه
شود).برای تغذیه نوزادانی که مجاز به تغذیه از راه دهان هستند ولی
توانایی مکیدن را ندارند می توان از این شیر دوشیده شده استفاده
نمود تا در اولین فرصتی که توانایی مکیدن حاصل شد ، مادر او را به
پستان بگذارد. در مواردی که نوزاد مجاز
نیست از شیر پستان تغذیه کند ، مادر باید هر دو پستان تخلیه شده
خود را فقط برای مکیدن در اختیار او قرار دهد تا هم نوزاد تمرین
کافی داشته باشد و هم پستان های مادر تحریک شود.
هنگامی
که نوزاد نارس از نظر فیزیکی وضعیت ثابتی پیدا کرد توانست شیر را
از پستان مادر مستقیما" بمکد و بلع کند، تغذیه با شیرمادر باید
شروع شود ولی تا جایی که ممکن است باید نوزاد نارسی که بیماری
خاصی ندارد بیشتر اوقات زیر پستان مادر باشد حتی اگر هنوز قادر به
مکیدن پستان نیز نباشد . ( مراقبت آغوشی یا
KMC
).
در
ابتدا ممکن است این نوزادان فقط نوک پستان را لیس بزنند و گاهی به
مقدار کمی بمکند لذا باید صبور بود و به مادر اجازه داد که در صورت
خوب بودن حال عمومی نوزاد نارس، او را در اولین فرصت به پستانش
بگذارد . این نوزادان آرام آرام شیر می خورند و ممکن است در صورت
تغذیه طولانی مدت خیلی زود خسته شوند . طریقه مکیدن آن ها نیز شبیه
شیرخوارن رسیده نیست به طوری که عموما" در ابتدا به مدت کوتاه تری
پستان را می مکند و در بین مکیدن ها وقفه های طولانی تری دارند و
حتی در ابتدا ممکن است پس از چند بار مکیدن چند دقیقه توقف نموده و
دوباره شروع به مکیدن نمایند . از طرفی مدت شیرخوردن در این
نوزادان ممکن است در هرنوبت تغذیه به 40 تا 45 دقیقه برسد بنابراین
در صورت خوب بودن حال عمومی نباید آنان را سریعا" از پستان جدا
نمود چون دوباره شروع به مکیدن می نمایند فقط در صورتی که این
نوزادان خودشان پستان را رها کرده و به خواب روند و از مکیدن
امتناع کنند، وعده شیردهی متوقف می شود .
نباید
چنین انتظار داشت که نوزاد نارس در شروع ، مقدار زیادی شیر بخورد
.بلکه به تدریج و با افزایش سن و بهتر شدن
قدرت مکیدن و بیشتر شدن طول مدت مکیدن ، تغذیه از پستان مادر به
راحتی انجام می شود به طوری که مکیدن های هر نوبت بیشتر و وقفه های
بین مکیدن ها نیز کمتر خواهد شد ضمنا" ممکن است این شیرخواران در
ابتدا جهت گرفتن صحیح پستان به کمک مادر نیاز داشته باشند یعنی
مادر ضمن گرفتن پستانش ، با انگشت اشاره و فشار ملایمی به فک پایین
نوزاد وارد می کند تا او دهانش را باز نماید .
گرچه
فواصل تغذیه با شیرمادر در نوزادان به موقع متولد شده هر 1 تا 2
ساعت و تا 3 ساعت ولی بر حسب نیاز و میل آنان انجام می شود اما در
نوزادان نارس ممکن است علاوه بر میل و تقاضای آنان به شیرخوردن،
تغذیه بر اساس یک برنامه زمان بندی خاصی نیز انجام شود چون احتمال
دارد این شیرخواران نتوانند شیر مورد نیاز خود را صرفاً برحسب میل
و تقاضای خود دریافت نمایند .
بهتر است به منظور تحریک هر دو
پستان مادر ولو برای مدت کوتاه هم که شده ، نوزاد نارس را برای
مکیدن ، به تناوب بر روی هر دو پستان مادر قرار داد. در پایان
تغذیه مستقیم نوزاد نارس در هر نوبت شیرخوردن ، لازم است هر دو
پستان مادر از طریق دوشیدن با دست یا دوشیدن با پمپ تخلیه و شیر
دوشیده شده مادر با قاشق یا فنجان به نوزاد نارس خورانده شود.
تغذیه
نوزادان نارس در حین انجام
KMC
( مراقبت آغوشی ) از اهمیت ویژه ای برخوردار است لذا روش مراقبت
آغوشی در این نوزادان از اقدامات معمول پرستاری در بخش های
NICU
به شمار می رود . به این منظور نوزاد نارس به صورت عریان ( فقط با
پوشک و کلاه ) به شکم بر روی قفسه سینه عریان مادر و در بین
پستانهای وی قرار داده می شود و مادر با پوشیدن لباس مخصوص، او را
در آغوش خود کاملاً امن و راحت نگه می دارد( تصویر شماره 13). این
نوزادان با این روش مراقبت خیلی بهتر و سریع تر با پستان مادر آشنا
شده و تغذیه با شیر مادر را زودتر شروع می کنند ، این روش ضمناً
سبب افزایش تولید شیر و طول مدت شیردهی هم می شود.
·
تغذیه نوزادان نارس نزدیک ترم با شیر مادر
این دسته از نوزادان هر چند اغلب جثه ای نسبتاً درشت و وزن مناسبی
دارند ولی قدرت مکیدن آنان برای تخلیه کامل پستان های مادر نا کافی
است. در طی چند روز اول که حجم شیر مادر زیاد نیست این شیرخواران
ممکن است بتوانند پستان های مادر را تخلیه کنند ولی اغلب آنان پس
از افزایش حجم شیر مادر قادر نیستند از طریق مکیدن ، پستان ها را
تخلیه کنند و در حقیقت خسته می شوند لذا این نوزادان باید در
روزهای اول فقط برای دقایقی کوتاه شاید حدود دو دقیقه در هر نوبت
به صورت مستقیم هر پستان مادر را بمکند و سپس فردی بلافاصله شیری
را که قبلاً دوشیده شده است با فنجان ، استکان ، قاشق و یا قطره
چکان به آنان بخوراند و مادر نیز در کنار نوزاد مشغول دوشیدن پستان
های خود شود و این شیر دوشیده شده را برای نوبت بعدی تغذیه نگهداری
کند. به تدریج که قدرت مکیدن نوزاد نارس نزدیک به ترم بیشتر می شود
طول مدت مکیدن مستقیم بیشتر و نیاز وی به شیر دوشیده شده کمتر می
شود تا زمانی که قدرت کافی برای تخلیه هر دو پستان را بدون خسته
شدن پیدا می کند.
متأسفانه عدم توجه به محدودیت توان فیزیکی این دسته از نوزادان
نارس ( معمولاً 35 تا 37 هفته داخل رحمی ) که ناشی از توجه صرف به
وزن آنان است موجب می شود که تغذیه مستقیم طولانی مدت از پستان
مادر، آنان را خسته کند و مصرف انرژی زیاد برای مکیدن ، مانع
افزایش مناسب وزن آنان شده و در نتیجه ممکن است وزن زیادی از دست
داده و تغذیه نا موفقی داشته باشند.
·
روش شیردادن به نوزادان نارس
به
منظور سهولت در گرفتن صحیح پستان و در آغوش گرفتن مناسب نوزادان
نارس دو روش شیردهی گهواره ای متقابل و روش زیر بغلی توصیه شده
است ( به روش های شیر دادن صفحه 25 مراجعه شود).
در روش
زیر بغلی مادر پستانش را با دست ، جهت عدم فشار آن به فک و سینه
نوزاد نگه می دارد و با انگشت اشاره، فک پایین او را به طرف پایین
می کشد تا دهانش را کاملا" باز کند و باید مطمئن شود که زبان نوزاد
در کف دهان وی قرار گرفته است .
استفاده از شیردوش و یا دوشیدن با دست بخشی از اصول تغذیه با
شیرمادر در نوزادان نارس است. همان طوری که قبلا" ذکر شد دوشیدن
شیر در صورت عدم تغذیه از پستان و یا به دلیل عدم توانایی در
تخلیه کامل پستان ، هر چه زودتر ظرف مدت شش ساعت اول پس از تولد ،
باید شروع شود . این عمل باعث ترشح هورمون تولید شیر و تحریک
پستان در استقرار شیردهی ( به شیر آمدن ) می شود زیرا این مادران
دیرتر از مادران دارای نوزاد رسیده شیرشان برقرار می شود .دوشیدن
شیر این مادران حتی در طی ساعت اول پس از تولد نیز نتایج خیلی خوب
داشته و توصیه شده است. مطالعات نشان داده که بادوشیدن شیر در قبل
از یک ساعت بعد از تولد ، حجم شیر تولید شده در هفته اول دو برابر
و طول زمان استقرار شیردهی ( به شیر آمدن ) کمتر و تولید شیر در
هفته های بعد بیشتر بوده است.
در
صورت استفاده از پمپ دوبل ، دوشیدن شیر در ابتدا روزانه هر سه ساعت
یک بار و حداقل به مدت 10 تا 15 دقیقه در هر بار انجام می شود .
استفاده از پمپ حداقل 8 بار در 24 ساعت توصیه می شود ولی در طی شب
، فاصله دوشیدن را تا 5 ساعت ( جهت خوابیدن مادر ) می توان به
تعویق انداخت .
استفاده از شیردوش با قیف دوتایی ضمن صرفه جویی در وقت ، در افزایش
حجم شیر و تحریک هورمون تولید شیر( در مدت کوتاه) موثر بوده است .
·
نکات مهم
-
مادرانی که نوزاد نارس دارند مطمئن باشند که می توانند به
شیرخوار نارسشان شیر بدهند.باید به آنان اطمینان خاطر داده شود
که در صورت دوشیدن های مکرر و تخلیه پستان ها ، شیرشان به
مقدار کافی تولید خواهد شد.
-
بهترین و مناسب ترین غذا برای نوزاد نارس ، شیر مادر خود اوست.
-
نوزادان نارس در ابتدا به دلایل زیر در مقایسه با نوزادان
رسیده خوب تغذیه نمی شوند :
_ به سرعت خسته شده و مکیدن ضعیف دارند .
_ به مدت کوتاه تری می مکند .
_ به مدت طولانی تر شیر می خورند و ممکن است بعد از چند نوبت مکیدن
مدت زیادی مکث کنند و دوباره پستان را بمکند.
-
این نوزادان پس از شیرخوردن نیاز به آروغ گرفتن بیشتری دارند و
چون هماهنگی در مکیدن ، بلعیدن و نفس کشیدن در آنان تکامل
نیافته است ، ممکن است شیر به گلویشان بپرد لذا مادر باید
بیشتر متوجه این موضوع باشد.
-
در صورتی که این نوزادان نارس خواب آلودگی زیاد داشته باشند
نباید به تغذیه آنان اصرار ورزید .
-
تغذیه نوزاد تا حدی که ممکن است باید در محیط آرام و امن باشد
و از سر و صدا و نور زیاد و تکان دادن شدید او در حین تغذیه ،
پرهیز شود.
فصل پنجم
حفظ و تداوم شیردهی
برای حفظ و تداوم شیردهی اصول زیر باید رعایت شود:
·
مکیدن مکرر و صحیح شیرخوار
مهم
ترین عامل در افزایش شیرمادر، مکیدن درست و مکرر از پستان و به مدت
کافی ،همچنین تغذیه بر حسب میل و تقاضای شیرخوار و نهایتا" تخلیه
شیر از پستان است. اگر شیر ترشح شده در پستان ها مرتباً تخلیه
نشود، به تدریج تولید و ترشح آن کاهش یافته و سپس متوقف می گردد.
هرچه تغذیه با شیرمادر زودتر شروع شود، احتمال موفقیت در امر
شیردهی بیشتر است.
·
آرامش خاطر و اعتماد به نفس مادر
یکی
دیگر از عوامل مهم در شیردهی موفق ، آرامش خاطر و اعتماد به نفس
مادر است. در حالی که ، نگرانی و اضطراب می تواند در کاهش جاری
شدن شیر یا به اصطلاح رگ نکردن پستان بسیار موثر باشد. از مهم ترین
عواملی که ممکن است که در روزهای اول، باعث نگرانی مادر شود، تصور
کم بودن حجم شیر است. باید به مادران یادآوری نمود که در روزهای
اول پس از زایمان گر چه به نظر می رسد مقدار شیر کم است ولی این
مقدار به اندازه ای است که تکافوی نیاز نوزاد را نموده و متناسب
با حجم معده او است و دلیل کمبود شیرمادر نیست . به تدریج که نوزاد
به دفعات بیشتر و مکرر پستان مادر را می مکد بر حجم شیر هم افزوده
شده و نیازهای بعدی وی تأمین خواهد شد.
حمایت
همسر و سایر افراد خانواده همچنین حمایت کارکنان بهداشتی ، درمانی
نقش بسیار موثری در توفیق و تداوم شیردهی مادر دارند. بدیهی است
تلاش دولت ، انجمن ها ، موسسات حمایتی و بیمه ها از نظر فراهم
نمودن اطمینان خاطر و تأمین اقتصادی و شغلی مادر و خانواده ، در
تداوم شیردهی مادران جامعه نقش بسزایی دارند.
وضعیت درست شیر دادن و گرفتن صحیح پستان
گرفتن
درست پستان توسط شیرخوار و وضعیت درست شیر دادن نقش ارزنده ای در
تداوم شیردهی دارند به طوری که بیش از 90% مشکلات شیردهی ناشی از
رعایت نکردن این دو عامل مهم است در حالی که اگر نحوه در آغوش
گرفتن و شیر دادن صحیح باشد می توان از بروز احتقان و درد پستان ،
ترک خوردن نوک پستان ، انسداد مجاری شیر ، ماستیت و آبسه پستان
جلوگیری نمود. اگر شیرخوار هنگام به دهان گرفتن پستان ، نوک آن و
بخشی از هاله را به درستی در دهان بگیرد ، مکیدن نوک پستان به
تنهایی ، می تواند موجب صدمه و زخم و ترک خوردن آن شود.
در این
گونه موارد ضمن اصلاح روش شیر دادن یعنی بغل گرفتن صحیح شیرخوار و
پستان گرفتن صحیح او ، باید شیردهی به طور مکرر ادامه یابد زیرا در
صورت عدم تخلیه مکرر پستان ، در ابتدا تورم و فشار زیادی در آن
ایجاد می شود که خود زمینه ساز بروز عفونت و آبسه خواهد شد . به
طور کلی اگر شیر خوردن شیرخوار سالم به طور مکرر از هر دو پستان و
بر حسب میل و تقاضای او باشد ، هرگز احتقان و تورم پستان به وجود
نخواهد آمد.
v
تغذیه درست و فعالیت جسمی مناسب
در
دوران شیردهی مادر باید از خستگی مفرط پرهیز نمودهواز خواب استراحت
کافی برخوردار باشد. ضمن انجام فعالیت جسمی مناسب به تغذیه خود
نیز توجه نماید و از کم خوردن ، رژیم گرفتن و کاهش عادی وزن احتراز
کند همچنین مادر باید از حمایت روانی بقیه
اعضای خانواده به ویژه همسر خود برخوردار باشد تا احساس شادابی و
سلامت کند.
ارتباط
بین تغذیه مناسب دوران شیردهی و غلظت چربی شیرمادر به اثبات رسیده
است این ارتباط مستقیم وزن گیری مادر در زمان بارداری و غلظت چربی
شیر او در گزارشات علمی آمده است .
تغذیه
خوب و داشتن ذخایر کافی از دوران بارداری و همچنین تغذیه مناسب در
دوران شیردهی به ترشح بیشتر شیر و تغذیه موفق شیرخوار کمک می کند.
مادر در دوران شیردهی احتیاج به انرژی بیشتری برای ساختن شیر مورد
نیاز کودک دارد که این انرژی باید از طریق غذاهای کافی و متنوع
تأمین شود.
برخلاف آن چه که در بعضی از فرهنگ ها رواج دارد و ممکن است توسط
افراد فامیل یا کادر پزشکان برخی غذاهای خاص را برای مادرانی که
شیر می دهند توصیه نمایند،اگر مادر از برنامه ی غذایی سالم و کافی
برخوردار باشد نیازی به مصرف غذای خاص برای این که شیری با کیفیت
بهتر تولید کند ندارد، همچنین نیازی نیست که محدودیت یا پرهیز
غذایی خاصی از قبیل حبوبات ، میوه و سبزی خام ، ادویه و شکلات
داشته باشد.
رژیم
غذایی سالم و طبیعی ولی با مقدار بیش از دوران غیر شیردهی
،عموماًهمه نیازهای آنان را تأمین می کند .اما مادران بسیار جوان
و یا مادرانی که به دو یا چندقلوهایشان شیر می دهند یا مادرانی که
در دوران شیردهی باردار می شوند ممکن است نیاز داشته باشند که غذای
دریافتی خود را افزایش دهند . این مادران می توانند در هر وعده کمی
بیشتر از معمول غذا بخورند و یا به دفعات غذا خوردن خود بیفزایند
.
مصرف
شیر در برنامه غذایی مادرانی که شیر می دهند به عنوان یک ماده
غذایی مفید و دریافت کلسیم مورد نیاز بسیار ضروری است. در صورت عدم
دسترسی یا عدم تحمل شیر می توان از ماست، دوغ، کشک و پنیر به
میزان مناسب استفاده کرد.اگر فرآورده های شیر تحمل نشوند باید با
نظر پزشک از قرص های کلسیم همراه با سایر غذاهایی که حاوی کلسیم
هستند استفاده نمود.
علاوه
بر مصرف روزانه شیر یا ماست، مادر باید برای رفع تشنگی خود آب و یا
سایر مایعات را بنوشد ولی متوجه باشد که نوشیدن بیش از حد مایعات
تولید شیر را بیشتر نمی کند. مصرف ویتامین (آ)مورد نیاز مادر ، از
طریق مصرف انواع سبزی های زرد مانند هویج و کدو حلوایی و سبزی ها ی
سبز مانند اسفناج و میوه هایی مانند خرمالو ، طالبی ، نارنگی ، و
زرد آلو تأمین می شود.
مادری
که شیر می دهد، ضمن رعايت يک رژيم غذايي متعادل
بايد توجه داشته باشد که نبايستي در تغذيه خود افراط کند چون
دچاراضافه وزن و چاقي مي شود همچنين اگر اضافه وزن دارد نبايد از
وزن اضافي خود نگران باشد زيرا چند کيلوگرم وزن اضافي به دست آمده
از دوران بارداري ، به عنوان ذخيره اي در جهت توفيق شيردهي اوست و
عموماً در شش ماه اول و نهايتاً تا پايان دوران شيردهي ، اين
افزايش وزن به تدريج از بين رفته و وزن مادر نسبت به آن هايي که به
فرزند خود شير نمي دهند خيلي بهتر و بيشتر به حالت طبيعي باز مي
گردد به نحوي که متوسط کاهش وزن در سال اول زندگي کدک در مادراني
که شير مي دهند دو کيلوگرم بيشتر از مادراني است که به کودک خود
شير مصنوعي مي دهند.
در
شرايطي که مادر نسبت به برخي غذاها عدم تحمل و يا عدم علاقه داشته
باشد ، مي توان با بهره گيري از روش هاي جانشيني ، مواد غذايي
ديگري را جايگزين نمود.
براي
جلوگيري از ابتلاي مادر به پوسيدگي استخوان و کم خوني و يا مشکلات
ديگر بهتر است مادر علاوه بر بهرهگيري از گروه هاي اصلي غذايي از
يکي از انواع فرآورده هاي خوراکي ويتامين ، مواد معدني و آهن
استفاده نمايد. نرمش و حرکات ورزشي سبک 6-4 درهفته پس از شش تا هشت
هفته بعد از زايمان براي اکثر مادران مناسب است و توصيه مي شود حتي
الامکان همه روزه در هواي پاک و سالم ، پياده روي نموده و پوست بدن
خود ، به خصوص دست ها و
صورت
را در معرض نور مستقيم آفتاب قرار دهند.
به طور کلي مادران در هر شرايطي
که هستند قادرند شيري توليد کنند که از نظر کمي و کيفي رشد و
سلامتي شيرخوران را تضمين کندحتي اگر دريافت غذاي آنان محدود باشد.
v
سایر عوامل
سایر
عوامل مؤثر در حفظ و تداوم شیردهی عبارتند از:
الف)
هم اتاق بودن و ترجیحا" هم بستر بودن مادر و نوزاد در روز هاي اول
پس از زايمان
ب)
مکیدن موثر و مکرر و به مدت کافی پستان
ج)توجه
به علائم اوليه گرسنگي
د)
ترخیص نوزاد و مادر از زایشگاه با یکدیگر
در
مواردی که نوزاد نارس یا بیمار و در بیمارستان بستری است ولی برای
حفظ و تداوم شیردهی باید امکاناتی فراهم شود تا مادر نيز در تمام
ساعات شبانه روز در کنار نوزاد خود مانده و علاوه بر شير دادن
مکرر به نوزاد در بخشی از مراقبت های کودکش نیز مشارکت نماید.
ه)
عدم استفاده از شير مصنوعي ، بطري و گول زنک ( پستانک )
و)
حمايت روحي ، رواني : پشتيباني همه جانبه جامعه ، به ويژه همسر ،
اطرافيان ، کارفرما و پزشک از مادر و تشويق او به تغذيه کودک با
شير مادر
ز)
شروع به موقع تغذيه تکميلي در پايان شش ماهگي زيرا وقتي غذاي کمکي
قبل از پايان 6 ماهگي به کودک داده شود علاوه بر افزايش احتمال
بيماري هاي عفوني و آلرژي موجب کاهش دفعات شيردهي مادر و کمتر
مکيدن پستان توسط شيرخوار شده و اين امر سبب توليد کمتر شير مادر
در نتيجه کاهش وزن شير خوار مي شود.
v
تداوم تغذیه با شیرمادر تا پایان سال دوم زندگی يا بيشتر و مزاياي
آن
تغذيه
انحصاري با شير مادر در شش ماه اول زندگي براي رشد و تکامل شيرخوار
از اهميت ويژه اي برخوردار است زيرا تغذيه مستقيم از پستان مادر نه
تنها نياز هاي عاطفي شيرخوار را تأمين مي کند که به دليل ترکيب خاص
شير مادر با ميزان و کيفيت بسيار مناسب چربي ، پروتئين ، قند ،
ويتامين ها ، املاح ، مواد ايمني بخش و.... نياز هاي تغذيه اي
شيرخوار را نيز فراهم و او را در برابر بسياري از عفونت ها و
بيماري ها محافظت مي نمايد.
از
پايان شش ماهگي اکثر شيرخواران علاوه بر شير مادر نيازمند دريافت
مقداري انژي اضافي و برخي مواد غذايي و ريز مغذي ها هستند. به اين
دسته از مواد غذايي ، غذاي کمکي و به اين نوع تغذيه، تغذيه تکميلي
مي گويند. کودکاني که با شير مادر تغذيه مي شوند نسبت به شير
خواراني که شير مصنوعي ( شير خشک ) مي خورند خيلي بهتر و راحت تر
غذاي کمکي را تحمل مي کنند.
از
پايان شش ماهگي تا پايان دوازده ماهگي ، شيرخوار
علاوه بر شير مادر که هنوز غذاي اصلي اوست
به غذاهاي سالم ، مناسب ، کم حجم و پر انرژي ديگري نيازمند
است که به تدريج و همزمان با افزايش مهارت هاي تغذيه اي او بر
مقدار ، غلظت و تنوع غذاهاي کمکي افزوده مي شود.
-
يک سالگي تا پايان دو سالگي
در اين
سن هنوز هم کودک با شير مادر تغذيه مي شود
اما بر خلاف سال اول زندگي ، ساير غذاها منبع اصلي تغذيه کودک
هستند به همين دليل در هر وعده ، بايد کودک اول غذا بخورد
سپس با شير مادر تغذيه شود.
برنامه
غذايي کودک در سال دوم زندگي از سه وعده غذاي اصلي که بايد مقوي و
پر انرژي باشد و دو بار ميان وعده که مناسب و کمل وعده هاي اصلي
است تشکيل مي شود و با ادامه تغذيه با شير مادر نيز بخشي از انرژي
و مواد مغذي مورد نياز او از اين طريق در اختيارش قرار مي گيرد.
-
شير مادر تا 40% از ميزان انرژي ، پروتئين ، آهن ، همچنين قسمت
بيشتر ويتامين هاي ( آ ) و ( ث )مورد نياز شيرخوار رابين يک تا دو
سالگي تأمين مي نمايد.
-
شير مادر مواد مغذي با ارزشي را که ممکن است در غذاي خانواده موجود
نباشد ، براي شيرخوار فراهم کرده و به اين ترتيب از سوء تغذيه او
پيشگيري مي کند.
-
نقش تغذيه با شير مادر در سال دوم زندگي در پيشگيري از اسهال و
غفونت هاي حاد تنفسي کاملاً شناخته شده است و اگر احتمالاً کودک
مبتلا هم بشود ، شدت بيماري در او بسيار کمتر است . کودکان بيمار
اغلب براي خوردن ساير غذاها اشتها ندارند اما چون شير مادر براي
آنان مغذي و سهل الهضم است ، به تغذيه با شير مادر تمايل نشان مي
دهند که اين امر در سرعت بهبود کودکان و پيشگيري از سوءتغذيه بسيار
موثر است.
در پايان دو سالگي ، مادر مي تواند در صورت نياز کودک به ادامه
شيرخوردن همچنين علاقه و آمادگي خودش شير دادن را ادامه دهد و
زماني که هر دو رضايت داشتند ، کودک را به تدريج از شير بگيرد.
v
چند توصیه مهم
چون در
سال دوم زندگی کودک، هنوز مادر قادر است روزانه حدود 500 میلی لیتر
شیر تولید کند، لذا برای ادامه تولید شیر لازم است حداقل روزی 5 تا
6 بار و تا هر زمان که کودک مایل به مکیدن است به او شیر بدهد.
ضمن این که مادر باید به تغذیه خود نیز توجه داشته باشد.
-
برخی از مادران در سال دوم زندگي کودک يا حتي قبل از آن، ممکن است
با مسئله گاز گرفتن پستان توسط کودک روبرو شوند. در این گونه
موارد، مادر باید با صبر و حوصله از هرگونه خشونت پرهیز نماید و
به کودک بفماند که کار درستی انجام نداده است.
- گاهی
کودک در سال دوم ،تمایل کمتری به غذاخوردن از خود نشان می دهد، در
این صورت بهتر است براي او غذاهای مورد علاقه اش را تهيه و دفعات
تغذیه را بیشتر کرد. در عین حال از عدم وجود بیماری در کودک نیز
اطمینان پيدا کرده و در صورت وجود استرس و مشکل عاطفي
–
رواني ، در رفع مشکل تلاش نمود.
بعضي
از مادران بر اين باورند که اگر تغذيه با شير مادر قطع شود ،
اشتهاي کودک به غذا افزايش مي يابد ولي چون مطالعات انجام شده اين
امر را ثابت نکرده است بنابراين توصيه نمي شود.
فصل ششم
v
موارد ضرورت دوشيدن شير مادر
گاهي
لازم مي شود مادر ، شير خود را بدوشد و به وسيله فنجان ، قاشق ،
قطره چکان ، سرنگ و يا حتي لوله معده به کودک بخوراند. از جمله :
الف)
نوزاد نارس و يا بيماري که در بيمارستان بستري است و ناز به شير
مادر دارد. در مورد اين نوزادان توصيه مي شود در اولين فرصتي که
مقدور باشد نوزاد بتواند پستان هاي مادر را ولو پس از تخليه کامل و
حتي براي مدت کوتاه هم که شده بمکد تا هم پستان ها ي مادر تحريک
شود و هم نوزاد مکيدن را تمرين کند.
ب)آن
دسته از شير خواراني که به دليل نقايص مادرزادي مانند شکاف بزرگ
کام قادر به مکيدن مستقيم پستان نيستند.
ج)
مادري که در خارج از منزل اشتغال دارد و به هيچ وجه امکان تغذيه
مستقيم شير خوار در ساعت کار براي او وجود ندارد و يا مجبور است
مدتي از فرزندش دور باشد. در اين صورت مادر بايد هر 3 ساعت يک بار
هر دو پستان خود را بدوشد و شير را در يخچال ويا يخدان نگهداري کند
و در پايان ساعت کار آن را در يخدان کوچکي به منزل منتقل کند.
د)
برای جلوگیری و درمان پری، احتقان و یا التهاب پستان یا در شرایط
و موارد خاص و معدودی که به دلیل بیماری مادر و کودک و یا هر علت
دیگری مکیدن و تخلیه پستان توسط کودک برای مدتی مقدور نباشد که می
بایستی تخلیه پستان جهت تداوم شیردهی انجام شود.
ه) به
منظور افزایش تولید شیر ، چون با تخلیه پستان ، تولید شیر افزایش
می یابد.
و) به
منظور جمع آوری و اهدای آن برای شیر خوار دیگری که از شیر مادر
محروم است.
v
آمادگی اولیه برای دوشیدن شیر
-
زمانی از روز را می توان برای دوشیدن شیر انتخاب کرد که پستان پر
از شیر باشد . در بیشتر مادران صبح ها پستان پرتر است ولی عملاً در
هر موقعی از روز می توان پستان ها را دوشید برای مثال می توان بعد
از هر وعده تغذیه شیر خوار ، شیر اضافی همان پستانی که کا ملاً
تخلیه نشده و یا پستانی که شیر خوار از آن شیر نخورده است را دوشید
و ذخیره کرد.
-
بهتر است 10تا 20 دقیقه قبل از شروع دوشیدن شیر ، مادر کمی استراحت
کند و یک نوشیدنی مثل آب میوه و ترجیحاً نوشیدنی های گرم ( به جز
قهوه ) مانند شیر ، چای کم رنگ یا سوپ بخورد . مایعات گرم بیشتر از
مایعات سرد به ترشح شیر کمک می کنند . مادرانی که سیگار می کشند و
نتوانسته اند آن را ترک کنند قبل از دوشیدن شیر باید از مصرف سیگار
پرهیز کنند.
-
برای بهتر جریان یافتن شیر و رگ کردن پستان ، قبل از دوشیدن شیر
توصیه می شود یک حوله گرم و مرطوب به مدت 5 تا 10 دقیقه روی پستان
ونوک آن قرار داده شود. حمام کردن ، ماساژ ستون فقرات ناحیه پشت و
یا نوک پستان هر کدام به مدت یک تا دو دقیقه هم به این کار کمک می
کند ، برای ماساژ پستان باید یک دست را زیر پستان و دست دیگر را
بالای آن قرار داد و با حرکت یک یا هر دو دست هم زمان با هم از طرف
قفسه سینه به طرف نوک پستان ، مجاری شیر را لمس نمود تا شیر به طرف
مخازن آن که در هاله زیر پستان قرار دارند ، جریان پیدا کند.(
دو تصویر فوقانی صفحه بعد )
-
وسایلی که برای دوشیدن شیر به کار می روند باید تمیز و در صورت
امکان عاری از میکروب یعنی استریل باشند به ویژه در موارد تغذیه
نوزاد نارس و یا بیمار بستری در بیمارستان.
v
روش های دوشیدن شیر مادر
شیر مادر
را می توان با دست یا شیردوش نوع دستی و یا برقی دوشید . بخشی از
این وسایل از قبیل قیف و بطری جمع کننده شیر بعد از هر بار استفاده
باید فوراً شسته شوند ( شیر دوش های دستی
به شکل بوق دوچرخه به دلیل ایجاد خلاء دائم سبب آسیب نوک پستان شده
و مناسب نیستند و بهتر است مورد استفاده قرار نگیرند ).
چون شیری
که دوشیده می شود امکان آلودگی دارد لذا قبل از دوشیدن شیر ، باید
دست ها را با آب و صابون شست ، ولی پستان را فقط با آب ساده شستشو
داد.
هنگام
دوشیدن شیر ، اگر مادر به کودکش فکر کند و یا تصور شیر دادن و در
آغوش گرفتن او را داشته باشد به ترشح و جاری شدن شیر کمک می شود .
کنار کودک نشستن و به او نگاه کردن و حتی دیدن عکس یا لباش او همین
اثر را دارد.
چون
مخازن جمع کننده شیر درست زیر هاله پستان قرار دارند، برای خروج
شیر باید روی این قسمت فشار وارد شود نه به نوک یا قسمت های دیگر
پستانزیرا فشار دادن نوک پستان نه تنها سبب جاری شدن شیر نمی شود،
بلکه موجب ترک خوردگی، سوزش و نازک شدن پوست نوک پستان هم می شود.
از مالش و فشار دادن ( چلاندن ) پستان و یا فشار دادن و ساییدن
انگشتان به روی پوست پستان نیز باید پرهیز نمود .
در این
روش ، انگشتان دست باید طوری قرار گیرند که انگشت شست در بالای
لبه فوقانی هاله ، و انگشت اشاره و انگشت میانی درست در لبه تحتانی
هاله پستان و روبروی انگشت شست باشد.(
تصویر زیر ). اول باید پستان را کمی به طرف قفسه سینه برد
و سپس به طرف جلو آورد تا ضمن فشردن هاله که همراه با حرکات غلتکی
انگشتان در این ناحیه است شیر به آسانی خارج شود.با قرار دادن
انگشتان در جهات مختلف هاله ، مجاری دیگر شیر هم تخلیه می شوند.
( دو تصویر پایین صفحه قبل و تصویر شماره
14 )
هنگام
دوشیدن شیر با دست، باید برای جمع آوری شیر از لیوان یا ظرف هایی
که دهانه گشاد دارندو قبلاً جوشانده شده باشند استفاده نمود. گاهی
لازم است ظرف تمیز دیگری هم زیر پستان دیگر قرار داد تا قطره های
شیری که همزمان با دوشیدن شیر از پستان دیگر ترشح می شود جمع آوری
گردد.
-
دوشیدن شیر به روش مکانیکی
در این
روش از شیردوش های مکانیکی دستی و یا شیردوش های برقی استفاده می
شود .
-
شیردوش مکانیکی دستی
مادر
با کشیدن پیستون مربوطه و یا فشردن دسته پمپ ماشه ای ، عمل دوشیدن
شیر را انجام می دهد این روش بسیار ساده و تمیز
کردن وسایل آن نیز آسان است . دستگاه هم نسبتا" ارزان و قابل حمل
است . ( تصویر شماره 15 )
-
شیردوش های برقی
این
شیردوش ها به صورت تک قیفی یا دو قیفی (جهت دوشیدن همزمان دو پستان
مادر) ساخته شده اند و با برق یا باطری کار می کنند. گرچه بهترین
وسیله برای تخلیه پستان، همان مکیدن شیرخوار است ولی این پمپ ها به
ویژه بعضی پمپ های پیشرفته با تقلیدی از دهان شیرخوار و نحوه مکیدن
او طراحی شده اند . قدرت مکش آنها متغیر بوده و پمپ های دو قیفی
می توانند مقدار بیشتری شیر را در زمان بسیار کمتری از پستان های
مادر بدوشند این شیردوش ها در منزل و یا محل کار مادران شاغل
،قابل استفاده هستند. ( تصویر شماره 16 )
لازم
به ذکر است بیشترین اکسی توسین از طریق مکیدن شیر خوار ، در خون
مادر تولید می شود و ترشح پرولاکتین با پمپ های دو قیفی بیشتر از
پمپ های تک قیفی است.
v
عوامل موثر در موفقيت يا عدم موفقيت دوشيدن شير
شيري
که توسط شير دوش و يا با دست دوشيده مي شود مقدار دقيق شير توليد
شده در پستان را تعيين نمي کند. مقدار شير دوشيده توسط شير دوش
بستگي به کيفيت پمپ شير دوش ، اتصال صحيح قيف آن به پستان و وضعيت
بافت پستان و تجربه خود مادر دارد.
بعضي
از مادران حتي با استفاده از پمپ هاي دوشيدن شير که کيفيت خوبي هم
دارند ، نمي توانند خوب و به اندازه کافي شير بدوشند در حالي که
بعضي ديگر موفق ترند.
دوشيدن
شير با پمپ اگر درست انجام شود به دليل تخليه بهتر سبب توليد شير
بيشتر مي شو.
بسياري
از مادران مي توانند شيرشان را با دست بدوشند که بسيار ساده و سريع
است . دوشيدن شير با دست يک مهارت است و مي تواند سبب تحريک و
توليد شير شود ولي مادران بايد آموزش ببينند و در اين امر تجربه
کسب کنند . مسلماً تأثير مکيدن مستقيم پستان توسط شير خوار در
تخليه پپستان و افزايش حجم شير مادر در مقايسه با دوشيدن شير ،
خيلي بيشتر است.
v
ظروف مورد استفاده و روش نگهداري و ذخيره کردن شير دوشيده شده مادر
v
ظروف
ظروف
شيشه اي بهترين انتخاب براي جمع آوري و ذخيره کردن شير هستند چون
مواد حفاظتي ، پروتئين هاي شير و مواد ايمني بخش را به خود جذب نمي
کنند،خراش بر نمي دارند و به سادگي تميز شده وسبب حفاظت شير از
آلودگي مي شوند . ظروف پلاستيکي با جنس مخصوص و سخت ( پلي پروپيلن
) انتخاب دوم هستند .به دليل احتمال سوراخ شدن و آلودگي همچنين
چسبيدن مواد حفاظتي شير به جدار آن ضمن اين که براي کودکان نارس
مناسب نيستند فقط براي مدت کوتاه 24 تا 48 ساعت ( کمتر از 72 ساعت
) در يخچال ( نه فريزر ) قابل نگهداري و استفاده هستند.
در
صورتي که مادر بخواهد شير دوشيده شده جديد را به شير قبلي داخل
يخچال اضافه نمايد بايد اول ظرف محتوي شير تازه را يک ساعت در
يخچال بگذارد تا خنک شود سپس به نمونه قبلي اضافه کند . در اين
صورت تاريخ مصرف از همان زمان اولين نمونه شير در يخچال خواهد بود.
حجم
ظرفي که براي فريز کردن شير به کار مي رود بايد 60 تا 120 ميلي
ليتر باشد و فقط تا سه چهارم آن از شير پر شود تا جاي يخ زدن هم
داشته باشد . لازم است تاريخ دوشيدن شير بر روي ظرف ثبت شود تا اول
، شيرهايي که زودتر دوشيده شدهاند مورد استفاده قرار گيرند. به
مادراني که شير دوشيده شده خود را به مهد کودک ها مي سپارند توصيه
مي شود که روي ظرف شير ، نام کودک را هم علاوه بر تاريخ دوشيدن شير
، ثبت نمايند.
v
مدت نگهداري
مدت
نگهداري شير مادر در هواي اتاق ( بر حسب درجه حرارت محيط ) ، يخچال
و يا فريزر و اين که آيا مورد استفاده شيرخوار سالم يا بيمار و يا
نارس قرار مي گيرد متفاوت است. مدت نگهداري شير دوشيده شده مادر در
دماي اتاق به شرطي که دور از آفتاب ، گرماي چراغ ، شوفاژ ، دستگاه
فتوتراپي و يا بالاي انکوباتور نوزاد ( در بخش نوزادان ) باشد،
براي شيرخوار نارس حداکثر 4 ساعت و براي شير خوار سالم حداکثر8
ساعت است . اگر امکان استفاده از شيري که تازه دوشيده شده در ظرف
مدت مذکور فراهم نباشد بايد آن را داخل يخچال معمولي ، تا دو هفته
و در فريز هاي معمولي ( 18- درجه ) 3 تا 6 ماه قابل نگهداري است.


|
شیرمادر |
براي شیرخوار بیمار، نارس
و یا بستری
در بیمارستان |
براي شیرخوار سالم |
|
شیرتازه
دوشيده در دمای اتاق:24-15 درجه سانتي گراد
37-25 درجه سانتي گراد |
4 ساعت
- |
8 ساعت
4 ساعت |
|
شیرتازه دوشيده شده درون یخچال ( دماي صفر تا 8 درجه)
|
48ساعت |
5_3روز
|
|
شیر
قبلا" فریز شده که در دماي اتاق ذوب شده
|
- |
براي يک نوبت به محض ذوب شدن |
|
شير
قبلاً فريز شده
که
با قرار دادن
در
يخچال 12
ساعت 24 ساعت
24 ساعت
ذوب
شده است.*
|
-
* شير ذوب شده در يخچال را مي توان در هواي اتاق ( 15 تا 25
درجه سانتي گراد ) به مدت 4 ساعت نگهداري کرد يعني اگر کودک
بار اول همه شير را نخورد تا 4 ساعت بعد هم مي تواند به دفعات
مکرر از اين شير استفاده کند.
روش ذوب کردن شير فريز شده
برای
ذوب کردن شیر يخ زده ،دو روش توصیه می شود:
الف)
ظرف محتوی شیر فریز شده را شب قبل از استفاده در يخچال بگذارند تا
به تدريج ذوب و براي مصرف روز بعد آماده شود.
ب)اگر
عجله در کار است اول ظرف محتوي شير فريز شده را زير آب سرد و به
تدريج زير آب گرم ( آب با دماي 37 درجه ) بگيرند و به آرامي
بچرخانند تا کم کم يخ آن باز شود.
هرگز
نباید برای ذوب کردن شیر فریز شده از حرارت مستقیم اجاق یا فر یا
مایکروویو استفاده نمود زیرا این کار باعث می شود که ویتامین های
شیر به سرعت تخریب شده مواد حفاظتی و پروتئین های آن نيز کاهش و یا
تغییر یابد. ضمناً نبايد شير ذوب شده را دوباره فريز کرد.
فصل هفتم
مشکلات احتمالی دوران شیر خواری
گریه و
بیفراری شیر خوار ممکن است به علت گرسنگی و یا به دلایل دیگری نظیر
تجمع هوا در معده ، گرفتگی بینی ، گرما ، سرما، خیس بودن کهنه ،
درد ، آلرژی و یا بیماری ، خستگی ، محیط شلوغ ، شرایط نا مساعد و
یا پر خوری ،
GER
( برگشت شیر از معده به مری ) و.... باشد و مادر نباید آن را همیشه
ناشی از گرسنگی و کم بودن شیر خود تصور کند،چرا که این امر موجب
اضطراب و نگرانی او شده و به طور ثانوی ممکن است مانع جاری شدن شیر
( رگ کردن پستان ) شود . گاهی نوع گریه شیر خوار به شناسایی مشکل
او کمک می کند مثلاً:
-
گریه ناشی از گرسنگی 5/1 تا 2 ساعت بعد از شیر خوردن است و
بیشتر در غروب و سر شب اتفاق می افتد چون حجم شیر مادر در این
زمان کمتر می شود و شیر خوار خودش با تغذیه مکرر آن را جبران
می کند به همین دلیل
Cluster Feeding
( تغذیه به صورت خوشه ای ) در ابتدای شب شایع تر است.
-
شیر خواری که معمولاً آرام بوده ناگهان شروع به گریه می کند،
ممکن است دچار کولیک ، دل درد ( قولنج ) شده یا در جریان
سرماخوردگی گوش درد داشته باشد. در این صورت باید با مراجعه به
پزشک برای درمان او اقدام نمود.
-
برخی از شیر خواران پس از مدت کوتاهی بعد از شیر خوردن گریه
کرده و تقاضای شیر می کنند که نشان می دهد شیر خوار به مقدار
کافی از شیر انتهایی تغذیه نشده است. در این گونه موارد مادر
باید به طرز صحیح و به مدت کافی شیر خوار را تغذیه نماید و
حتماً از خورده شدن شیر انتهایی که دارای چربی بیشتری است و به
سیر نگه داشتن و رشد بهتر شیر خوار کمک می نماید ، مطمئن گردد
( احساس سبک شدن پستان ها نیز ممکن است به این تشخیص کمک کند
).
-
شیر خواران در سنین 2 تا 3 هفتگی ، شش هفتگی و 12 هفتگی رشد
سریع تری دارند و ممکن است مثل 3 تا 7 روز اول تولد شیر بیشتری
طلب کنند و به نظر می رسد که دائماً گرسنه اند. این حالت
عموماًدر طی 5 تا 8 روز فروکش می کند .
اگر مادر از این زمان های جهش رشد مطلع باشد و شیر خوارش را
مکرراً و از هر دو پستان شیر دهد ، گریه و بی قراری و یا
تقاضای شیر بیشتر را به حساب نا کافی بودن شیر خود نمی گذارد.
-
گاهی اوقات زیاده روی مادر در نوشیدن چای ، قهوه ، نوشابه های
کافئین دار ( کوکا ، پپسی و.....) و شکلات موجب گریه و بی
قراری شیر خوار می شود.
-
برخی شیر خواران که بیشتر از دیگران گریه می کنند ، فقط احتیاج
به آغوش مادر و ابراز محبت او دارند و یا می خواهند پستان مادر
را بیشتر بمکند بدون آن که الزاماً شیر بیشتری نیاز داشته
باشند.
به همین جهت به مادران توصیه می شود موقع شیر دادن ، به شیر
خوار خود نگاه کنند ، با او با مهربانی و ملایمت صحبت نموده و
نوازشش کنند و اجازه دهند که شیر خوار مدت بیشتری در آغوش آنان
بماند.
-
برخی دیگر از شیر خواران ممکن است تا پایان 3 ماهگی هر روز در
ساعت معینی مثلاً غروب و اول شب بی قراری و گریه کنند که آن را
گریه قولنجی می گویند. این گریه ها به صورت بی قراری بوده و به
مدت سه ساعت و 3 بار در هفته هم طول می کشد. در این مواقع ،
شیر خوار زانوهایش را روی شکم جمع کرده و به شدت گریه می کند .
برخی مادران از این موضوع ناراحت شده و ممکن است تصور کنند که
علت بی قراری شیر خوار عدم دریافت شیر به مقدار کافی است. در
حالی که در آغوش گرفتن و به روی شکم قرار دادن شیر خوار روی
دست مادر یا پدر موجب فشار به معده او و آرام شدن کودک می شود
. پدر می تواند در حالتی که ایستاده است شیر خوار را طوری در
آغوش بگیرد که پشت و بالای سر کودک زیر چانه او قرار گیرد ، آن
گاه برای کودک زمزمه نماید. بسیاری از اوقات آغوش پدر و صدای
بم و مردانه او که با ملایمت با شیر خوار صحبت می کند سبب
آرامش کودک می گردد.در برخی موارد اگر فردی غیر از مادر ، شیر
خوار را در آغوش بگیرد ممکن است آرامش کودک را تسریع نماید چون
در ضمن درد های قولنجی ، اگر کودک در آغوش مادر باشد استشمام
بوی پستان و شیر مادر موجب تمایل او به شیر خوردن می شود د
حالی که شیر خوردن در این شرایط می تواند ناراحتی او را تشدید
نماید.
-
گاهی اوقات ممکن است با شروع عادت
ماهیانه مادر ، حجم شیر موقتاض کاهش پیدا کند و در نتیجه شیر
خوار بی قرار شود . مادر باید در طی این روز ها شیر
خوار را با فواصل زمانی کمتری شیر بدهد.
-
گاه علت گریه شیر خوار ، اضطراب ، استرس ، نگرانی و یا عصبانیت
مادر است که به شیر خوار منتقل می شود لذا مادر باید از آرامش
کافی بر خوردار باشد. لازم است اطرافیان مادر به ویژه همسر او
با حمایت ، تشویق برای شیردهی و کمک در کارهای منزل امکان
آرامش ، آسودگی خاطر و خواب بیشتر را فراهم آورند.
توجه
در مورد شیر خواری که زیاد
گریه می کند ، باید اطمینان حاصل شود که گرسنه نبوده ، خوب
تغذیه شده و از رشد خوبی بر خوردار است . بدین منظور باید او را
وزن کرد و با رسم منحنی رشد او در کارت پایش رشد ، وضعیت رشدش را
بررسی نمود. همچنین باید نحوه پستان گرفتن و شیر خوردن کودک را
مشاهده و در صورت لزوم اصلاح کرد. انجام این اقدامات با مراجعه به
پزشک و یا کارکنان بهداشتی درمانی میسر می شود. در صورتی که شیر
خوار از وزن مطلوب برخوردار باشد ، مادر نباید نگران بوده و یا
تصور کند که شیرش نا کافی است. معمولاً با در آغوش گرفتن و راه
بردن شیر خوار و شیر دادن مکرر ، گریه او کمتر می شود.
v
برگشت شیر از معده به مری در شیر خواران ، گاستروازوفاژیال ریفلاکس
(GER
)
برگشت محتویات معده به مری ،
Gastro Esophageal Reflux
(GER
) یک پدیده فیزیولوژیک ( طبیعی ) است که در شیر خوران سالم ،
کودکان و حتی بالغین بروز می کند . اغلب حملات مختصر و جزئی بوده و
به دلیل مکانیسم های دفاعی طبیعی بدن موجب صدمه به مری و عوارض
بعدی آن نمی شود.
بر خلاف
Gastro
Esophageal Reflux Disease
(GERD
) یا ریفلاکس پاتولوژیک زمانی اطلاق می شود که حملات ریفلاکس همراه
با بروز علائم بالینی و یا عوارض آن باشد.
ریفلاکس معده به مری ممکن است به طور اولیه یا ثانویه رخ دهد. در
موارد اولیه بیشترین علت آن شل شدن خود به خودی و گذرای اسفنگتر
تحتانی مری است. نوع ثانویه در مواردی از جمله افزایش فشار داخل
شکم ، سرفه های مکرر ، بیماری عصبی
–
عضلانی ، انسداد روده و.... ممکن است ایجاد شود.
علائم بالینی : علائم بالینی(
GERD
) به سه گروه تقسیم می شود : علائم گوارشی ، تنفسی ، عصبی که در
گروه های سنی مختلف متفاوت بوده و در شیر خواران ، مهم ترین علائم
آن عبارت است از بی قراری ، خوب شیر نخوردن ، گریه های مداوم ، آب
ریزش از دهان ، ورود شیر به ناحیه حلق و گلو ، احساس مزه مزه کردن
شیر در دهان ، عدم وزن گیری مناسب و سرفه.
در سنین بالاتر با علائم درد زیر قفسه سینه ، آروغ زدن های مکرر ،
ترش کردن ، نفخ شکم ، بی اشتهایی و دیسفاژی همراه است . گاهی ممکن
است علائم خارج مجرای گوارشی به صورت اوتیت میانی مزمن ، سینوزیت و
لارنژیت مزمن خودش را نشان دهد و در سنین بالاتر حتی به صورت آسم
مقاوم به درمان باشد.
تشخیص :
مهم ترین راه تشخیص بر اساس پرسش از مادر و نتایج معاینه فیزیکی
است . سایر اقدامات تشخیصی شامل بلع باریم (UGI
Series)
، آندوسکوپی و گرفتن نمونه بیوپسی ،PH
مری و اسکن تکنتیوم است.
درمان :
اصلاح شیوه زندگی (
life
style)
است که در سنین شیر خواری شامل تغذیه با شیر مادر با حجم کم و
دفعات مکرر ، وضعیت ( پوزیشن ) مناسب هنگام خواب،به پشت خوابیدن (
سوپاپن ) است . وضعیت خوابیده به شکم ( پرون ) به دلیل بروز ایست
تنفسی ( آپنه ) توصیه نمی شود . در سنین پس از یک سالگی خوابیدن ،
به صورت خوابیده به پهلوی چپ (Left
Lateral)
توصیه می شود . تغلیظ شیر در مواردی که ریفلاکس با رگورژیتاسیون (
ورود شیر در دهان ) باشد پس از سه ماهگی مفید است . تغییر شیر (
حذف پروتئین شیر گاو ) در موارد لازم با نظر پزشکی باید انجام شود.
درمان دارویی :
مهار ترشح اسید با مصرف شربت رانیتیدین در سنین زیر یک سال و
ترکیبات
PPI (
Proton Pump Inhibitor)
پس از یک سالگی است.
v
امتناع شير خوار از گرفتن پستان
-
بسته به
سن
شير خوار علل امتناع از پستان و در نتيجه روش هاي تشويق وي به
گرفتن پستان متفاوت است.
-
اگر نوزاد از
روز اول
پستان مادر را نگيرد بايد از نظر تمام مشکلات پزشکي و بيماري
ها معاينه شود ، مانند شکستگي ها و احساس درد ، خواب آلودگي و
کاهش قدرت مکيدن نوزاد در اثر دارو هاي تجويز شده براي مادر
هنگام زايمان ، با خشونت جا به جا کردن يا فشردن نوزاد به
پستان در تغذيه هاي اول و در نتيجه بيزاري وي از پستان ، وضعيت
نادرست بغل کردن و شير دادن و مسائل مربوط به نوک پستان مادر
و......
-
اگر امتناع در روز هاي دوم تا چهارم و هفتم باشد
، احتقان پستان مادر ، بازتاب قوي جهش شير ( رگ کردن شديد
پستان ) تأخير و يا مهار آن را بايد در نظر گرفت.
-
در صورتي که امتناع بين هفته هاي اول تا چهارم عمر اتفاق بيفتد
، مي تواند به علت سر در گمي شير خوار در گرفتن پستان ( اگر
قبلاً از بطري و پستانک استفاده شده باشد ) ، زخم نوک پستان
ناشي از وضعيت نادرست شيردهي ، احتقان پستان مادر ، برفک دهان
، عفونت گوش نوزاد ، حساسيت به مواد غذايي يا دارويي خورده شده
توسط مادر و تغيير مزه شير ، باشد.
-
در سن يک تا 3 ماهگي
ممکن است شير خوار به علت دل دردهاي قولنجي ( کوليکي ) در موقع
شير خوردن ، از گرفتن پستان امتناع نمايد.
-
از سن 3 ماهگي به بعد
امتناع او ممکن است به علت کاهش تمايل او به شير خوردن به دليل
مصرف زودتر از موعد غذاي کمکي يا آب ميوه باشد.در شير خوران
بزرگتر علت امتناع گاهي به دليل خوردن بيش از معمول غذا ،
آشفتگي و بازيگوشي و توجه بيشتر شير خوار به محيط اطراف و يا
دندان در آوردن است .
پي بردن به اين که شير خوار در چه مرحله اي از شير خوردن ، امتناع
مي نمايد ، به تشخيص علت کمک مي کند.
اگر شير خوار در
شروع تغذيه
( قبل از اين که شير مادر جاري شود ) از گرفتن پستان امتناع نمايد
، ممکن است سردر گمي در گرفتن پستان ، وضعيت نادرست شير دهي و به
پستان گذاشتن ، نوک پستان صاف يا فرو رفته ، مهار يا تأخير جهش شير
، عفونت گوش يا کاهش قدرت مکيدن از علل آن باشند.
-
در صورتي که شير خوار ،
بعد از جاري شدن شير
، پستان را رها کند ، جهش زياد شير يا کاهش آن و يا بسته بودن
سوراخ بيني به علت عفونت تنفسي ممکن است عامل اصلي باشد . (
وقتي سرعت
بازتاب جهش شير زياد باشد
، شير خوار احساس خفگي مي کند چون نمي تواند خوب شير بخورد و
پستان را رها مي کند).
اگر اين امتناع در
اواخر هر وعده تغذيه
از پستان مادر باشد ، احتمال دارد به دليل نياز شير خوار به آروغ
زدن يا دفع گاز باشد.
به طور کلي مي توان علل امتناع شير خوار را در هر سني به سه دسته
تقسيم کرد :
علل مربوط به شير خوار ، مربوط به مادر و مربوط به توليد شير
مواردي که به شير خوار مربوط مي شود عبارتند از :
1-
عفونت هاي تنفسي :
که به علت گرفتگي بيني ، مکيدن و بلعيدن شير خوار سبب درد مي شود .
چکاندن قطره کلرور سديم در بينني و دادن مسکن هاي ساده مثل
استامينوفن درد را تسکين داده همچنين مرطوب کننده هاي هوا ممکن است
به رفع گرفتگي بيني کمک نمايد .
گاهي امتناع شير خوار از گرفتن پستان در جريان سرما خوردگي ، باعث
تشخيص اتفاقي انحراف تيغه بيني مي شود.
2-
دندان در آوردن :
علاوه بر دادن مسکن هاي ساده ، گذاشتن پشت يک قاشقق سرد يا گاهي
جويدن دندان گير هاي پلاستيکي قبل از شير خوردن يا ماساژ ملايم لثه
با انگشت تميز درد شير خوار را کاهش مي دهد.
3-
هواي گرم :
احتمال دارد شير خوار به علت گرما از شير خوردن امتناع نمايد ولي
در محل خنک و يا شب ها شير بخورد . بايد حرارت بدن شير خوار را
کنترل و او را در درجه حرارت مناسب نگهداري نمود.
4-
ترس :
واکنش مادر به گاز گرفتن شير خوار ممکن است سبب ترسيدن او و در
نتيجه امتناع از گرفتن پستان باشد.
5-
خواب آلودگي زياد ، بي قراري ناشياز مصرف دارو ها ، برفک يا تبخال
دهان شير خوارهم
از علل امتناع از گرفتن پستان هستند که در اين موارد بايد به پزشک
مراجعه نمد.
اعتصاب شير خوار به شير نخوردن :
گرچه قبل از 9 ماهگي شايع نيست ولي اگر شير خوار ناگهان از پستان
مادر رويگردان شده و به گرفتن پستان تمايل نشان ندهد، همه روش هاي
ممکن براي تشويق او به دوباره شير خوردن بايد به کار رود گاهي هم
نتيجه نمي دهد و احتمال دارد منجر به قطع کامل شير خوردن شود.
مواردي که به مادر مربوط مي شوند عبارتند از :
1)
بيماري مادر و مصرف برخي دارو ها
که اغلب سبب کاهش توليد شير ، مهار واکنش جهش شير و يا تغيير مزه
شير مي شود . اگر يک پستان مادر عفوني شود ممکن است شير خوار از
شير خوردن از همان پستان به علت تغيير مزه شير امتناع کند و يا به
دليل مصرف برخي دارو ها توسط مادر ، هر دو پستان را نگيرد.
2)
قرص هاي ضد بارداري خوراکي :
قرص هاي ترکيبي و به ندرت قرص هاي حاوي پروژسترون تنها ، همچنين
بارداري مجدد احتمال داردتوليد شير مادر را کاهش داده و مزه شير را
تغيير دهد . تخمک گذاري يا عادت ماهيانه نيز گاهي به علت تغيير مزه
شير ( شور شدن شير ) سبب امتناع شير خوار از گرفتن پستان مي شود.
3)
استفاده مادر از عطر ، صابون ، ادکلن يا کرم هاي مختلف
، عرق کردن زياد مادر ، شنا کردن در استخر با آب کلردار يا آب دريا
همچنين تغيير در ظاهر مادر مثل رنگ کردن مو ، عينک زدن يا تغيير در
آرايش معمولي ممکن است سبب ناراحتي شير خوار شده و پستان مادر را
نگيرد.
4)
برخي غذاهاي مورد مصرف مادران :
بعضي از شير خواران به تغيير مزه شير حساس هستند و ممکن است از
گرفتن پستان امتناع نمايند.
5)
سيگار کشيدن مادر ، ورزش هاي طولاني
و سنگين قبل از شير دادن و يا
مصرف زياد نوشيدني هاي داراي کافئين
مانند نوشابه ها ، چاي و قهوه مي توانند سبب امتناع شير خوار از
گرفتن پستان شوند.
مواردي که به توليد شير مربوط مي شود عبارتند از :
1)
توليد کم يا کاهش موقتي شير :
در اين صورت شير خوار ممکن است از گرفتن پستان امتناع کند که براي
افزايش توليد شير بايد تلاش نمود.
2)
آهسته بودن جهش شير ( رگ کردن پستان ) :
شير خوار شروع به مکيدن شير مي کند ولي به علت دريافت کم شير خسته
شده و از گرفتن پستان امتناع مي نمايد . در اين موارد مي توان شير
را کمي در دهان شير خوار دوشيد تا وقتي که شير جهش پيدا کند آن
گاه پستان را به دهان او گذاشت . رگ کردن پستان قبل از تغذيه شير
خوار را مي توان با روش هايي مانند نوشيدن آب يا يک نوشيدني گرم ،
گوش دادن به موسيقي آرام و يا نشستن در محل هميمشگي شير دادن ،
شرطي نمود.
3)
سريع بودن جهش شير :
شير خوار ممکن است به علت عدم توانايي در برابر آن پيش دستي کرده و
از گرفتن پستان امتناع نمايد. در اين مورد هم مادر مي تواند شيرش
را کمي بدوشد و سپس شير خوار را به پستان بگذارد و يا دقايقي قبل
از شروع شير دادن وي را حتي المقدور بدون لباس روي سينه هايش قرار
دهد و با نگاه کردن ، صحبت کردن ملايم ، بوييدن ،بوسيدن و يا لمس
کردن او محبت و توجه خود را نشان داده و او را به گرفتن پستان
علاقه مند کند.
براي رفع اين مشکل چه بايد کرد؟
در
درجه اول بايد به علت امتناع را با توجه به علل گفته شده تعيين و
در رفع آن اقدام نمود.عليرغم اقدامات لازم ، در صورتي که شير خوار
در گرفتن پستان مادر سر سختي نشان دهد و يا امتناع نمايد
روش هاي زير به مادران توصيه مي شود:
1)
در زماني که شير خوار هنوز زياد گرسنه نيست و يا وقتي که خواب آلود
است ( درست قبل از بيدار شدن يا موقع به خواب رفتن) به او شير
بدهيد.
2)
قبل از تلاش براي شير دادن ، شير خوار را با آواز خواندن ، تکان
ملايم دادن و يا ماساژ دادن بر روي پستان هاي عريان خود قرار دهيد.
3)
ابتدا شير تان را به لب هاي شير خوار بدوشيد و سپس پستان را به
داخل دهان او بلغزانيد.
4)
اگر شير خوار سعي در گرفتن پستان دارد مي توانيد مقداري از شيرتان
را بدوشيد و با قطره چکان شير دوشيده شده را روي پستان بريزيد تا
به صورت قطره قطره وارد دهان وي شود . اين کار ممکن است شير خوار
را آرام کند و او را چسبيده به پستان نگهدارد و به تداوم مکيدن
تشويق نمايد.
5)
اگر کودک پستان را مي گيرد ولي آن را نگه نمي دارد مي توانيد از
Nursing
supplement
استفاده کنيد ( تصوير صفحه بعد و دو تصوير شماره 17 ) و اگر پستان
را نمي گيرد به روش
Finger Feeding
( يعني تغذيه از طريق انگشت با بستن لوله بيني
–
معده به انگشت )
او را تغذيه کنيد تا از شير مادر محرومم نشود .( دو تصوير شماره 18
)
6)
وضعيت هاي مختلف شير دهي از جمله :ايستاده شيردادن ، تکان دادن وي
پس از چسباندن به پستان ، شير دادن در حمام گرم و.... را نيز مي
توانيد امتحان کنيد.
به
خاطر داشته باشيد که گرسنه نگهداشتن کودکي که پستان را نمي گيرد ،
کار درستي نيست زيرا علاوه بر اين که ممکن است دچار کم آبي شود چون
انرژي مناسب را نيز دريافت نمي کند به تدريج ضعيف تر شده و قدرت
گرفتن پستان و مکيدن آن را از دست مي دهد.
فصل هشتم
مشکلات احتمالی دوران شیر دهی
درد ، زخم و شقاق پستان
یکی از
مشکلات شایع مادران پس از زایمان ، زخم و شقاق نوک پستان است که
علل متعددی دارد از جمله :
1)
وضعیت نادرست بغل کردن و پستان به دهان گرفتن شیر خوار
2)
فشار ناشی از مکیدن نادرست چون فقط نوک پستان مکیده می شود.
3)
کشیدن پستان از دهان شیر خوار
4)
ضربه به نوک پستان از قبیل بند زبان کوتاه ، کام عمیق ، گاز گرفتن
نوک پستان ( فشار شدید با لثه چون هنوز شیر خوار دندان ندارد).
5)
شستشوی مکرر پستان با صابون و شامپو یا استفاده از محلول ها یا کرم
هایی که نوک پستان را تحریک می کنند.
6)
استفاده نادرست از شیر دوش
7)
برفک پستان
درمان
-
برای درمان شقاق ضمن رفع علت به وجود آورنده آن ، باید کودک را
به دفعات مکرر ، در وضعیت صحیح و در حالاتی که مادر درد نداشته
باشد ، شیر داد.
توصیه
می شود شیر خوار ، تغذیه را از پستان سالم شروع کند تا با تحریک
رفلکس بازتاب جهش شیر تغذیه از پستان مبتلا با درد کمتری همراه
باشد. به این ترتیب از فشار و مکیدن قوی پستان مبتلا در ابتدای شیر
دهی جلوگیری می شود. ضمناً طرز در آغوش گرفتن شیر خوار طوری باشد
که چانه او در طرف مخالف محل ضایعه قرار بگیرد.(
تصویر زیر )
-
از شستن پستان با آب و صابون قبل از هر بار شیر دهی پرهیز شود
و از مصرف مواد تحریک کننده نوک پستان نیز خودداری به عمل آید.
-
تا مدت ها پیش ، یکی از روش های موثر درمان شقاق پستان را
استفاده از پماد لانولین ذکر می کردند ولی اخیراً ثابت شده که
قرار دادن چند قطره از شیر مادر بر روی محل شقاق خیلی موثرتر
از پماد لانولین است.
سایر
روش هایی که برای بهبود شقاق پستان توصیه می شوند عبارتند از :
-
اصلاح وضعیت در آغوش گرفتن و پستان گرفتن شیر خوار
-
گذاردن یک یا چند قطره شیر مادر روی محل شقاق در پایان هر نوبت شیر
دادن
-
در معرض هوا و نور خورشید قرار دادن پستان
-
زود به زود شیر دادن شیر خوار و محدود نمودن زمان شیر خوردن برای
شیر خوارانی که مایلند بیشتر شیر بمکند ( حداکثر به مدت ده دقیقه )
تا زمانی که زخم بهبود یابد.
-
استفاده از پماد ویتامین
A
و D
و یا کرم هایی که برای درمان شقاق پستان تهیه شده اند . ( پس از
استفاده از کرم های شقاق پستان نیازی به شستشوی پستان نیست).
-
ماساژ و فشردن پستان در مرحله توقف مکیدن شیر خوار کمک به تخلیه
پستان می کند.
-
استفاده از نیپل شیلد ( محافظ نوک پستان ) در مواقعی که مادر درد
داشته باشد ممکن است موثر باشد.( تصویر شماره 19)
-
استفاده از گرمای مو خشک کن ( سشوار ) ولی با درجه کم ، روزی 3 تا
5 بار هر بار 3 تا 5 دقیقه و با فاصله 20 سانتی متر از محل شقاق و
یا یک لامپ 60 وات رشته ای روشن در فاصله 40 سانتی متری نوک پستان
برای مدت 20 دقیقه 4 بار در شبانه روز نیز توصیه شده است ( در این
مورد باید دقت نمود که رطوبت طبیعی پوست حفظ شود.)
برفک پستان
برفک
پستان مادر معمولاً به دنبال برفک دهان شیر خوار و یا مصرف آنتی
بیوتیک توسط مادر به وجود می آید. پوست ناحیه مبتلا قرمز ، براق و
گاهی اوقات پوسته پوسته شده و نوک پستان نیز اغلب با لکه های سفید
رنگ پوشیده می شود. برفک پستان ممکن است به صورت یک ورم خفیف در
هاله پستان تظاهر نماید. مادر معمولاً حین و بعد از شیر دادن ، درد
و سوزش شدیدی در پستان دارد و درد را
مانند احساس یک طناب داغ در دیواره قفسه سینه خود ذکر می کند.
معمولاً وقتی مادر برفک نوک پستان داشته باشد دهان شیر خوار هم
دچار برفک است و یا بر عکس لذا مادر و شیر خوار باید هر دو به طور
همزمان درمان شوند حتی اگر یکی از آن ها علائم واضح هم نداشته
باشد.
درمان
-
مالیدن پماد ضد قارچ مانند پماد کلوتریمازول بر روی ناحیه مبتلا
بعد از هر بار شیر دادن و یا حداقل هر شش ساعت یک بار برای مدت 14
روز یا حداقل 7 روز بعد از برطرف شدن علائم بیماری ( با مالیدن
پماد کلوتریمازول بعد از شیر دادن و در وعده بعدی تغذیه شیر خوار
نیاز به شستشوی پستان نیست).
-
روش دیگری که برای درمان به کار می رود آغشته کردن نوک پستان با
ویوله دژانسیان 1% بعد از شیر دادن است که معمولاً یک بار در روز و
برای سه روز توصیه می شود. در صورت وجود و یا ادامه درد ، می توان
آن را تا هفت روز هم ادامه داد.
-
جوشاندن لباس های مادر که در تماس با پستان اوست مانند سینه بند و
بلوز و.... به مدت 20 دقیقه ، همچنین جوشاندن قیف شیر دوش و نپیل
شیلد ( محافظ پستان ) در صورت استفاده از آن زیرا جوشاندن ،
کاندیدا را از بین می برد.
-
اگر نوک پستان بعد از چند روز درمان ، بهبودی قابل ملاحظه ای پیدا
نکند یا عفونت قارچی دوباره بروز کند ( عفونت راجعه ) فلوکونازول
خوراکی با نظر پزشک معالج تجویز می شود.
-
مالیدن یک سی سی از محلول نیستاتین در داخل دهان شیر خوار ، هر شش
ساعت یک بار ( 4 بار در روز ) و به مدت 10 تا 14 روز و یا حداقل تا
چند روز بعد از برطرف شدن علائم بیماری
-
استفاده از ویوله دژانسیان 1% روزی یک بار و فقط برای چند روز
-
عدم استفاده از بطری ، گول زنک و دندان گیر
-
شستشوی اسباب بازی های کودک و یا هر وسیله ای که با دهان او در
تماس است با آب داغ و صابون و جوشاندن آن ها به مدت 20 دقیقه یک
بار در روز
احتقان پستان
در
وهله اول باید بین پری پستان که یک پدیده فیزیولوژیک و مورد انتظار
در شیر دهی است و در روزهای اول که آغوز به شیر مادر تبدیل می شود
به وجود می آید با احتقان پستان فرق گذاشت. در پری پستان ، پستان
ها بزرگ و پر شیر و مجاری شیر باز هستند و نوزاد می تواند به راحتی
از پستان مادر شیر بخورد ولی در احتقان پستان به علت هجوم خون ،
لنف و شیر به پستان ، پستان ها متورم و دردناک شده و مجاری شیر تحت
فشار هستند و به علت کشیدگی پوست پستان و هاله ، نوزاد نمی تواند
به راحتی نوک پستان و هاله رها به دهان بگیرد
( تصویر شماره 20 ).
علت
علت
احتقان پستان عدم شیر دهی مکرر یا کوتاه بودن مدت شیر دهی در هر
وعده شیر دادن است که سبب می شود پستان ها کاملاً تخلیه نشوند .
این موضوع معمولاً به دلیل وضعیت نادرست شیر خوردن یا خواب طولانی
مدت شیر خوار ، زخم یا شقاق پستان ، جدایی مادر و نوزاد و یا
استفاده از بطری و پستانک اتفاق می افتد.
پیشگیری
بهترین
راه پیشگیری از بروز این مشکل نحوه درست تغذیه نوزاد در طی ساعت
اول تولد است که پستان را صحیح به دهان بگیرد ، سپس پیوسته در کنار
مادر نگهداری شود و مکرر پستان مادر را به طور درست ، بمکد.
درمان
-
در صورت بروز احتقان پستان ، اگر نوزاد قادر به گرفتن پستان
نبود مادر باید با استفاده از دوش آب نسبتاً داغ بر روی پستان
و یا کمپرس گرم ( حوله گرم و مرطوب ) و یا خم شدن در ظرف آب
گرم به طوری که پستان ها در آب غوطه ور باشند به تحریک رفلکس
اکسی توسین و جاری شدن شیر کمک نماید و مقداری از شیرش را
بدوشد. اسپری ( افشانه ) آب نسبتاً داغ بر روی پشت و شانه های
مادر هم همین اثر را دارد . به این ترتیب با دوشیدن مقداری از
شیر ، درد و تورم نوک پستان و هاله کاهش می یابد و شیر خوار می
تواند هاله پستان را در دهان بگیرد.
-
جهت کاهش ورم و کم شدن درد ، کمپرس سرد بر روي پستان ها در بين
وعده هاي شير دادن مفيد است.
-
تخليه مکرر پستان چه از طريق تغذيه مستقيم شيرخوار از پستان
مادر و چه از راه دوشيدن مکرر شير ، براي پيشگيري از کاهش
توليد شير مادر بسيار موثر است در صورتي که به علت دردناک بودن
پستان ، مادر نتواند با دست شيرش را بدوشد از شير دوش براي مدت
محدود( يکي دو روز ) استفاده مي شود. بهتر است که فشار پمپ شير
دوش با درجه کم و مقدار دوشيدن شير نيز مختصر باشد تا سبب
احتقان بيشتر پستان نشود.
-
براي کاهش احتقان نوک و هاله پستان توصيه مي شود که مادر با دو
انگشت خود در اطراف نوک پستان ( روي هاله ) به طرف قفسه سينه
به مدت چند ثانيه ( 30 تا 60 و يا بيشتر در صورت نياز ) فشار
بياورد تا ضمنکاهش احتقان همان ناحيه ، نوک پستان برجسته شده و
شير خوار بتواند پستان را به راحتي بگيرد.
( تصوير شماره 21 )
-
در روش ديگر ، از 30 گرم سولفات منيزيم استفاده مي شود که در
يک ليتر آب نسبتاً داغ حل مي کنند و مادر مي تواند تا وقتي که
آب سرد مي شود پستانش را در آن بگذارد سپس پستان را بشويد و به
دان شير خوار بگذارد.
-
با استفاده از کلم ( برگ هاي سبز کلم ) نيز مي توان احتقان
پستان رادرمان نمد بدين ترتيب که ابتدا برگ هاي کلم را جدا مي
کنند ، آن را با آب سرد کاملاً شسته و ضد عفوني و خشک نموده و
پس از فشار به رگبرگ ها ي آن ، قسمت وسط يک برگ را به اندازه
نوک پستان جدا کرده و آن را روي پستان مي گذارند و يا تعدادي
از برگ هاي کلم را دور تا دور نوک پستان قرار مي دهند.( تصوير
شماره 22 )
اين
کار را هر دو ساعت و هر بار به مدت 200 دقيقه در بين وعده هاي شير
دهي مي توان انجام داد.
بقيه
کلم را بايد در يخچال گذاشت تا در نوبت هاي بعد ، مورد استفاده
قرار گيرد.
·
شروع شير دادن بايد از پستاني باشد که محتقن تر است.
اگر
احتقان پستان به درستي درمان نشود ممکن است عفونت پستان ( ماستيت )
عارض شود.
انسداد مجاري شير
گاهي
مادران برچستگي کوچکي را درپستان خود لمس مي کنند که اغلب با فشار
يا تماس ، دردناک بوده و باعث شکايت مادر مي شود . علت آن معمولاً
بسته شدن يکي از مجاري اصلي شير است . اين انسداد ممکن است به علت
عدم تخليه کامل پستان و يا در اثر فشار از خارج نظير لباس تنگ ،
سينه بند محکم و سفت ، بند محکم آغوشي ها ، کمربند اتومبيل و.....
يا خوابيدن به روي پستان و يا ناشي از نگهداشتن و يا حمل شير خوار
فقط در يک حالت خاص باشد. گاهي اوقات فشار لبه هاي قيف پمپ شير دوش
هم سبب انسداد مجاري شير مي شود.
در
صورت بسته شدن يک يا چند مجراي شير ، شير خوار بايد مکرراً با شير
مادر تغذيه شود بهتر است تغذيه از پستان مبتلا شروع شود ومادر ، هم
زمان با مکيدن شير خوار و يا دوشيدن شير ، پستان خود را از بالاي
محل توده به طرف نوک پستان ماسا÷ دهد. همچنين مادر در وضعيت هاي
مختلف کودک را شير دهد تا تمام مجاري شير تخليه شوند . همچنين مادر
در وضعيت هاي مختلف کودک را شير دهد تا تمام مجاري شير تخليه شود.
در پايان تغذيه ، اگر به نظر مي رسد شيري در پستان باقي مانده است
بايددوشيده شود. تغذيه مکرر از پستان ، دوش گرفتن و کمپرس با آب
گرم يا حوله نسبتاً داغ و مرطوب قبل و يا بين وعده هاي شيردهي ،
براي تسکين درد و جاري شدن بهتر شير مفيد است.
اگر با
اين اقدامات ، توده دردناک برطرف نشد بايد مشاوره پزشکي انجام و به
پزشک مربوطه ارجاع شود.
ماستيت
ماستيت
التهاب بافت همبند پستان و معمولاً ناشي از عفونت است . علائم آن
قرمزي ، تورم و گرمي در بخشي از پستان است که همراه با علائمي شبيه
آنفلوآنزا در مادر ( تب و لرز ) و معمولاً در شش هفته اول پس از
زايمان مشاهده مي شود اما در هر مرحله اي ممکن است اتفاق بيفتد.
علت
آن معمولاً زخم نوک پستان ، تغذيه محدود ولي زمان بندي شده ، درست
نگرفتن پستان ، بيماري مادر يا کودک ، از شير گرفتن سريع ، سوء
تغذيه مادر ، زياد بودن شير و عدم تخليه پستان و يا استرس مادر
است.
يکي از
مهمترين اقدامات براي درمان ماستيت ، تخليه موثر و مکرر شير از
پستان است زيرا در اثر ماندن شير در پستان ، عفونت تشديد مي شود
لذا توصيه مي شود براي تخليه شير ، چون
مکيدن هاي شير خوار در شروع شير خوردن قوي تر است اول تغذيه را از
پستان مبتلا شروع کند سپس به پستان سالم گذاشته شود. بعد از
هر نوبت شير خوردن از پستان مبتلا ، اگر مادر احساس مي کند که هنوز
پستانش کاملاً خالي نشده بهتر است که شير باقي مانده را با دست يا
شير دوش بدوشد.
v
چون ممکن است مادر به مصرف آنتي بيوتيک نيز نياز داشته باشد
بنابراين مراجعه به پزشک الزامي است.
v
استفاده از مسکن هاي معمولي و ضد لتهاب ، کمپرس گرم و مرطوب پستان
قبل از شيردهي و کمپرس سرد در فاصله شير دادن ها جهت تسکين درد و
ورم مفيد هستند.
اگر
درمان ماستيت زود شروع نشود و يا کامل نباشد مي توان منجر به آبسه
پستان گردد بنابراين عليرغم استراحت مادر ، تخليه پستان و مصرف
مايعات فراوان در ظرف 24 ساعت اگر تب ادامه يافت و لايم فروکش نکرد
طبق توصيه پزشک مادر بايد به مدت 10 تا 14 روز از آنتيبيوتيک مناسب
و موثر استفاده نمايد.
آبسه پستان
آبسه
پستان عفونت موضعي پستان است و معمولاً به دنبال ماستيت عارض مي
شود ( 3% ماستيت ها به آبسه تبديل مي شوند). حال عمومي مادر شبيه
ماستيت بوده ( تب و لرز و... ) و محل مبتلا قرمز ، دردناک و حساس
مي باشد.
درمان آبسه
نيز شبيه درمان ماستيت عفوني است هر چند ممکن است براي تخليه چرک
نياز به خروج چرک با سرنگ و يا شکافتن آبسه باشد.
به طور کلي تغذيه شير خوار با شير مادر در
موارد بروز آبسه پستان ، از پستان مبتلا منعي ندارد مگر اين که
آبسه به مجاري شير سرباز کرده باشد و يا مادر خيلي درد
داشته باشد که موقتاً شير دادن را قطع مي کند ولي شيرش را مي دوشد
و دور مي ريزد. اگر آبسه پستان شکافته شود و شکاف نزديک به نوک
پستان نباشد ضمن مصرف آنتي بيوتيک و پوشاندن محل برش جراحي باگاز
استريل ، ادامه تغذيه از پستان مبتلا بدون اشکال است اما اگر محل
شکاف به نوک پستان و هاله نزديک باشد مادر مي تواند تا بهبودي محل
مربوطه ، شير آن پستان را مکرراً بدوشد و دور بريزد ولي تغذيه کودک
را از پستان ديگر ادامه دهد.
بعضي
از اوقات ممکن است هنگام شير دادن از محل برش شير خارج شود که مي
توان با گاز استريل روي آن فشار آورد.
فصل نهم
پاسخ به پرسش های رایج مادران
1) آیا شکل نوک پستان در نحوه شیردهی مادر موثر است ؟
نوک
پستان مادر ممکن است به شکل صاف ، کوتاه ، بلند یا فرورفته و با
اندازه های کوچک و بزرگ باشد. به طور کلی اگر وضع قرار گرفتن شیر
خوار در آغوش مادر و نحوه به دهان گرفتن پستان صحیح باشد شکل نوک
پستان مادر در شیر دهی او تأثیر چندانی ندارد . زیرا هنگام شیر
خوردن ( به روش صحیح ) نوک پستان در روی زبان و انتهای کام سخت شیر
خوار قرار می گیرد و او با فشار آرواره هایش به روی هاله پستان که
مخازن شیر در زیر آن قرار دارند شیر را به داخل دهانش می دوشد.
بنابراین در مورد فرم های کوتاه یا صاف و نه در نوک ÷ستان فرو رفته
مادر غالباً مشکلی ندارد و به خوبی می توان به کودک خود شیر دهد.
در
مورد نوک پستان فرورفته نیز در
صورتی که خیلی عمیق نباشد جای نگرانی نیست زیرا بعد از تولد نوزاد
و شروع تغذیه او با شیر مادر ، آموزش مادر و نحوه گرفتن صحیح پستان
، کم کم شکل نوک پستان تغییر کرده و اکثر این مادران می توانند به
خوبی کودک خود را شیر دهند. در زمان مراقبت های بارداری بهتر است
وضعیت پستان مادر بررسی و به مادر اطمینان خاطر داده شود که در
صورت قابل کشش بودن پستان مشکلی به وجود نخواهد آورد.
در
مورد نوک پستان بلند ممکن است شیر
خوار هنگام مکیدن پستان دچار حال تهوع شود لذا توصیه می شود مادر
در روز های اول شیرش را در دهان نوزاد بچکاند . مسلماً با رشد شیر
خوار و بزرگ تر شدن دهان او ، گرفتن نوک پستان بلند هم امکان پذیر
خواهد شد.
2) چرا بعضی مادران اظهار می کنند که شیرشان رقیق و آبکی است ؟
بعد از
گذشت دو تا سه هفته اول پس از زایمان ( دوره تولید آغوز و دوره
تولید شیر بینابینی ) ، رنگ شیر مادر آبی رنگ می شود اما بر حسب
غذایی که مادر می خورد ممکن است رنگ شیر کمی تغییر پیدا کند . شیر
در ابتدای شیر دادن که شیر اولیه یا
ابتدایی نام دارد کم رنگ تر و رقیق تر است و تشنگی شیر خوار را
برطرف می کند ولی در انتهای شیر دادن غلیظ تر و زردتر به نظر می
رسد زیرا حاوی چربی و در نتیجه کالری بیشتری است و سبب سیری و وزن
گرفتن بهتر شیر خوار می شود. بنابراین مادرانی که اظهار می
کنند شیرشان رقیق و آبکی است همان شیر ابتدایی را ملاک قرار می
دهند لذا این مادران باید آگاه باشند که کیفیت شیز مادر منطبق بر
نیاز های تغذیه ای شیر خوار بوده و انرژی و مواد مغذی شیر مادر
نسبت به بقیه شیر ها از ارزش بسیار بالاتری برخوردار است.
3) چرا بعضی پستان ها نرم و سبک هستند و نشت شیر ندارند ، آیا
مقدار شیر ناکافی است ؟
حدود 6
هفته پس از زایمان یا حتی زودتر که میزان هورمون ها کمتر شده و بین
عرضه شیر مادر و تقاضای شیر خوار تعادل برقرار می شود ، پستان ها
سبک تر می شوند که این حالت کاملاً طبیعی است . لازم یه یادآوری
است که قسمت اعظم شیر در فاصله بین وعده
های تغذیه شیر خئوار ترشح و در مجاری شیر ذخیره می شوند اما جریان
ندارند ( در بعضی خانم ها جریان دارد که همان نشت شیر است)
وقتی شیر خوار شروع به مکیدن می کند همراه با مکیدن شیر خوار ، ضمن
به جریان افتادن شیر ذخیره شده در مجاری شیر ، همزمان شیر هم تولید
می شود. نشت نکردن پستان ها دلیل نا کافی بودن شیر نیست زیرا در
بسیاری از خانم ها نشت شیر و خروج خود به خود شیر از پستان فقط در
طول چند هفته اول پس از زایمان است.
4) آیا شیر دادن به شییر خوار در طی خواب شبانه لازم است ؟
در شیر
خوارانی که با شیر مادر تغذیه می شوند این امر طبیعی است که شیر
خوار تا یک سالگی متناوباً هر 3 تا 4 ساعت یک بار به منظور شیر
خوردن بیدار شود ولی اگر شیر خوار سالم و فول ترمی ( به موقع متولد
شده ) در طی ماه اول ، دوم و سوم شب ها بیش از 4 ساعت بخوابد شیر
کافی دریافت نخواهد کرد.
شیردهی
در طی شب به خصوص در فاصله ساعت 2 تا 6 صبح به دلیل افزایش هورمون
تولید شیر ( پرولاکتین ) سبب تولید بیشتر شیر می شود . برخی شیر
خواران که سنشان بیش از سه ماه است ، ممکن است به مدت طولانی مثلاً
بیش از 4 ساعت در شب بخوابند ، اگر رشد کودک مناسب باشد جای نگرانی
نیست . از طرف دیگر به مادران شاغل توصیه می شود چون در طول روز
ازفرزندشانجدا هستند و او را کمتر شیر داده اند برای جبران آن ، شب
ها بیشتر به شیر خواران شیر بدهند.
5) اگر مادری سزارین شده باشد چه موقع باید شیر دادن را شروع کند؟
سزارین
یک جراحی بزرگ شکمی است و بهبودی بعد از آن احتیاج به زمان دارد
لازم است مادر در دوران بارداری درباره سزارین اطلاعات کافی به دست
آورد و خود او داوطلب انجام آن نباشد مگر آن که از نظر پزشک ضروری
شناخته شود زیرا درصد تولد نوزاد نارس و یا مبتلا به سندرم نارسایی
تنفسی ، مرگ و میر نوزادان همچنین ابتلای مادران به عفونت ،
خونریزی ،غ درد و افسردگی پس از زایمان در سزارین بیشتر از زایمان
طبیعی است.
نوزادانی که با سزارین متولد می شوند ممکن است خواب آودتر از
نوزادانی باشند که داروهای بیهوشی دریافت نکرده اند و بر طرف شدن
خواب آلودگی آنان احتمال دارد چند روز طول بکشد و موقتاً رفلکس
مکیدن ضعیفی داشته باشند.
چنانچه
سزارین با بی حسی نخاعی انجام شده باشد ، باید در بیمارستان تماس
اولیه بین مادر و نوزاد را بلافاصله پس از تولد نوزاد و خشک کردن و
ارزیابی سریع سلامت او برقرار کرده و او را به پستان بگذارند و تا
پایان عمل مادر و نوزاد را با ملافه گرم بپوشانند، سپس آنان را با
هم به بخش انتقال دهند و هم اتاق نمایند.
اما در
موارد سزارین با بیهوشی عمومی ، تماس بین مادر و نوزاد و شروع
تغذیه با شیر مادر به محض آماده بودن مادر و نوزاد بلافاصله در
اتاق عمل یا ریکاوری و سپس در بخش بعد از زایمان انجام می شود.
مراقبت های اولیه نوزاد نظیر توزین ، تزریق ویتامین
K
، و واکسن های ضروری ، احیاناً چکاندن قطره یا مالیدن پماد در چشم
نوزاد به بعد از برقراری اولین تماس بین مادر و نوزاد موکول می
گردد.
در این فاصله یعنی تا به هوش آمدن مادر ، نوزاد سالم و فول ترم
نیاز به هیچ نوع خوراکی و نوشیدنی نداردو اولین تغذیه او باید با
آغوز و مستقیماً از پستان مادر خودش باشد و مانند سایر نوزادان با
مادر هم اتاق شود و بذر حسب تقاضا از شیر مادر استفاده کند . در
این صورت پرستار ، ماما یا همراه مادر باید کمک کنند تا مادر به یک
طرف بچرخد و با استفاده از چند بالش ، نوزاد را به پستان بگذارد و
او را شیر بدهد.
6) آیا ملدری که شیر دهی خود را قطع کرده می تواند مجدداً به کودکش
شیر بدهد؟
بله ،
اگر او واقعاً مایل به انجام آن باشد می تواند و موفق هم خواهد شد
. این مسئله بیشتر در مورد مادرانی مطرح است که به علت بیماری کودک
و یا مسافرت ، مدتی از کودک خود دور بوده اند. مدت به شیر آمدن
مجدد بر حسب سن شیر خوار و زمان جدایی متفاوت و ممکن است 1 تا 2
هفته و یا بیشتر هم طول بکشد تا شیر به مقدار زیاد جریان پیدا کند.
علاوه بر ترغیب شیر خوار به مکیدن مکرر پستان که تولید شیر را
تحریک می کند ، دوشیدن پستان مادر به دفعات مکرر با استفاده از شیر
دوش برقی و یا دوشیدن با دست نیز کمک کننده است. برای تشویق شیر
خوار به مکیدن و تحریک تولید بیشتر شیر می توان از وسیله کمک شیر
دهی هم استفاده کرد. این وسیله لوله باریکی است ( لوله معده شماره
5 ) که یک انتهای آن را باید در ظرف محتوی شیر ، ترجیحاً شیر دایه
مطمئن یا شیری که از بانک شیر گرفته شده و نهایتاً در صورت عدم
دسترسی به شیر دایه ، در شیر مصنوعی قرار داد و انتهای دیگر آن را
از زاویه بین دو لب شیر خوار وارد دهان او کرد. وقتی کودک پستان
مادر را می مکد ، شیر داخل ظرف را هم از طریق لوله دریافت می کند
یعنی در حین مکیدن به جز شیری که از پستان مادر می مکد شیر کمکی را
نیز از این طریق دریافت می نماید. به این ترتیب پستان مادر به دلیل
مکیدن های مکرر کودک برای تولید شیر ، تحریک می شود . لازم به ذکر
است حتی خانمی که زایمان نکرده و کودکی را به فرزندی می پذیرد با
استفاده از این روش و داروهای خاص و دوشیدن مکرر پستان می تواند
شیر تولید نموده و شیردهی موفقی داشته باشد.
بعضی
از کارخانه ها وسیله ای را به نام
SNS
ساخته و ارائه می کنند که عملاً کار همین لوله تغذیه را انجام می
دهد . هنگام استفاده از این وسیله می توان با فشار انگشت روی لوله
آن جریان شیر را کنترل کرد.
7)
آیا مادر در صورت حاملگی مجدد می تواند به شیردهی ادامه دهد؟
در
زمان حاملگی ، قطع شیردهی ضروری نیست. کیفیت شیر مادر در زمان
حاملگی کماکان خوب است فقط ممکن است مقدار آن کمی کاهش یابد و رنگ
آن کمی متمایل به زرد شود. در مورد ادامه تغذیه با شیر مادر ،
معمولاً تا پایان ماه پنجم را توصیه می کنند ولی بعضی از مادران به
مدت طولانی تر شیردهی خود را ادامه می دهند. از جمله تا پایان
بارداری و تولد نوزاد جدید و آن گاه هر دو کودک را با هم شیر می
دهند. اگر شیردهی مادر در طی حاملگی مجدد سخت ،دردناک و یا همراه
با استرس باشد مادر می تواند شیر دادن را قطع کند همچنین اگر دچار
لکه بینی ، انقباضات رحم و یا علائم زایمان زودرس شده و یا وزن
گیری نامناسب داشته باشد نباید شیر بدهد.
مساماً
مادر بارداری که شیر می دهد به غذای بیشتری نیاز دارد و مواد غذایی
کافی و مناسب باید در اختیار او قرار گیرد و استراحتش را بیشتر
کند.
8) آیا می توان با استفاده از مواد غذایی شیر افزا ، شیر را زیاد
کرد ؟
در
بسیاری از مناطق ، از دم کرده ها و چای های مختلف گیاهی به منظور
افزایش شیر مادر استفاده می کنند و معتقدند که برخی مواد غذایی
مانند مخمر آبجو ، بادام خام ، شبدر ، رازیانه ، جو و بسیاری مواد
گیاهی دیگر سبب افزایش شیر می شوند. اگر
مادر احساس می کند با خوردن بعضی مواد غذایی ، شیر بیشتری تولید می
کند در صورت اطمینان از این که برای او و شیر خوار خطری نداشته
باشد ، مصرف آن بلامانع است چون این باور می تواند رگ کردن
یا رفلکس بازتاب جریان شیر ( اکسی توسین ) را تحریک کند اما در هر
حال ضرورت مکیدن مکرر شیر خوار را نباید فراموش کرد.
9) با داشتن کودک شیر خوار می توان به مسافرت رفت ؟
وقتی
شیر خوار به سن شش هفتگی رسید مادر می تواند برای مدتی نسبتاً
طولانی با فرزندش از منزل خارج شده و یا حتی به مسافرت برود . شیر
خواری که از شیر مادر تغذیه می کند از سن
شش هفتگی تا شش ماهگی یک مسافر خوب محسوب می شود چون هنوز
غذای کمکی برای او شروع نشده ، فعالیت فیزیکی چندانی ندارد و اغلب
در طول سفر در اتومبیل یا اتوبوس ، قطار و هواپیما می خوابد و سفر
آسانی را برای والدین مهیا می کند و پدر ومادر هم از حمل شیر
مصنوعی و وسایل مربوطه ، همچنین مشکلات ناشی از آن در امان هستند.
اگر
مسافرت با اتومبیل انجام می شود از تغذیه شیر خوار در حین حرکت
باید پرهیز نمو مگر این که او در صندلی مخصوص طوری قرار گیرد که
صورتش روبروی پستان مادر باشد. بهترین توصیه آن است که هر ، دو تا
سه ساعت اتومبیل را متوقف کنند و او را شیر بدهند و اجازه دهند که
کمی آزاد باشدو دست و پایش را تکان بدهد.
اگر
سفر با هواپیما انجام می شود به علت تغییر فشار هوای داخل هواپیما
که می تواند سبب احساس ناراحتی گوش شیر خوار شود تغذیه با شیر مادر
علاوه بر طول مسیر ، در هنگامم بلند شدن و نشستن هواپیما نیز توصیه
می شود زیرا این امر در پیشگیری و یا کاهش ناراحتی گوش شیر خوار
بسیار موثر است.
10) آیا می توان در ملاء عام هم به کودک شیر داد؟
از آن
جا که شیر دادن عملی ضروری و مفید برای شیر خوار است و زمان نیاز
شیر خوار به شیر ، غیر قابل پیش بینی است اهمیت شیر دادن در خارج
از منزل مشخص است.
شیر
ندادن در خارج از منزل سبب جدایی مادر و شیر خوار و اختلال در
تغذیه انحصاری با شیر مادر و یا استفاده از بطری یا شیر مصنوعی و
نهایتاً کاهش تولید شیر مادر می شودبه همین منظور
دولت ها قوانین خاصی برای مادران شیرده و
کودکانشان وضع کرده اند و مادران در بیشتر کشور های جهان حق شیر
دادن در اجتماع ( محل کار ، ساختمان های دولتی ، اتوبوس و...) را
دارند و هیچ مانعی نباید جلوی این امر ضروری را بگیرد. عده
ای از مادران ممکن است از شیر دادن در انظار عمومی پرهیز کنند ولی
می توانند با حفظ حریم خصوصی و پوشش مناسب مثلاً استفاده از روسری
بلند ، شال ، مقنعه ، چادر و یا پیش بند مخصوص به راحتی به کودک
خود شیر بدهند.
11)مادری که سیگار می کشد یا الکل می نوشد می تواند شیر خوارش را
با شیر خود تغذیه کند؟
در
مادرانی که سیگار می کشند و یا مقادیر زیادی چای پر رنگ ، قهوه و
یا نوشابه های کافئین دار می نوشند ، به دلیل ورود مواد محرک به
شیر ، ممکن است شیرخواران بی قرار شوند بنابراین لازم است مادران
از مصرف این مواد پرهیز نموده و یا مصرف آن ها را به حداقل برسانند
. سیگار کشیدن دوره شیردهی را کوتاه و حجم شیر را کاهش می دهد.
نیکوتین سیگار علاوه بر بی قرار کردن شیر خوار سبب وزن گیری
نامناسب او هم می شود و ارتباط آن با دردهای قولنجی ، مرگ ناگهانی
، عفونت گوش میانی و عفونت های تنفسی تحتانی شیر خواران ثابت شده
است لذا به مادر توصیه می شود که آن را ترک کند اما اگر اصرار به
کشیدن سیگار دارد ضمن تشویق به ادامه شیردهی و برای این که شیر
خوار در مقابل بیماری های تنفسی محافظت شود ، سیگار کشیدن را به
5/2 ساعت قبل از شیر دادن که آن هم در حضور شیر خوار نباشد موکول
نماید.
در
مورد الکل نیز در جوامعی که مادران الکل می نوشند با توجه به مضرات
فراوان آن ، بهتر است مادرانی که شیر می دهند از مصرف آن خودداری
نمایند.
12) براي مادراني که شير مي دهند مصرف چه دارو هايي بي ضرر است و
مصرف کدام دارو ها با شير دادن مغايرت دارد ؟
در
دوران شيردهي هم مانند دوران بارداري بايد از مصرف دارو بدون تجويز
پزشک خودداري نمود و به نکات زير توجه داشت:
v
آيا مصرف دارو ضرورت دارد؟
v
آيا داروي مورد نظر بهترين و کم ضررترين است ؟
v
آيا ترشح دارو در شير ناچيز و حداقل است ؟
v
آيا دارو در صورت ترشح در شير مادر به شير خواري که زمينه مساعد
دارد ضرر مي رساند( فاويسم )؟
گرچه تقريباً هر دارويي که مادر مصرف مي کند به مقدار کم ( حدود 1
تا 2 درصد کل دارو ) وارد شيرش مي شود ولي چون اين مقدار در شير ،
بسيار کم و ناچيز است و اکثريت قابل توجهي از داروها براي شير خوار
عارضه اي ندارند نبايد مادران را از شير دادن منع نمود.
به طور کلي با توجه به فوايد فراوان شير مادر ، مادر در همه شرايط
، به ويژه در دوران شير دهي اگر نياز به مصرف دارو داشته باشد بايد
آن را با نظر پزشک آگاه ، مطلع و معتقد به اهميت تغذيه کودک با شير
مادر ، مصرف نمايد.
·
مصرف دارو هايي که مانعي براي شير دادن نيستند و هر گاه ضرورت مصرف
آن ها توسط پزشک تأييد شود مادر مي تواند از آن ها استفاده نموده و
در عين حال به شير دهي هم ادامه دهد ، عبارتند از : استامينوفن ،
مسکن هاي ساده ، داروهاي ضد فشار خون ، داروهاي ضد ديابت ، داروهاي
قلبي و آنتي هيستامين ها به مقدار معمولي و مدت کوتاه همچنين
اکثريت قريب به اتفاق آنتي بيوتيک ها و داروهاي ضد افسردگي و ضد
تشنج.
·
در برخي موارد نيز بايد مادر به شير دادن ادامه دهد ولي شير خوار
تحت نظر قرار گيرد و به هرگونه وضعيت غير عادي او توجه شود.
·
در صورت
امکان ، بهتر است مصرف دارو بعد از اتمام يک وعده شيرذهي و يا قبل
از موقع خواب طولاني مدت شير خوار باشد.
-
دارو ها و موادي که مصرفشان در دوران شيرهي ممنوع است و يا به
عبارت ديگر در صورت لزوم مصرف ، شيردهي بايد قطع شود
بسيار اندک و از چند قلم تجاوز نمي کنند. چنانچه مادر نياز
حتمي به مصرف کوتاه مدت اين دارو ها داشته باشد و پزشک متخصص
مربوطه تأکيد بر استفاده از آن ها بنمايد و اين دارو ها بدون
جايگزين باشند مادر مي تواند پس از قطع دوره درمان و يا
استفاده از دارو ، به شير دهي ادامه دهد ولي براي حلوگيري از
خشک شدن شير ،در طول مدت مصرف اين دارو ها ، مرتباً شيرش را
بدوشد و دور بريزد.
اين دارو ها به سه دسته تقسيم مي شوند:
1-
دارو هاي ضد سرطان
و مهار کننده سيستم ايمني و تاموکسيفن
2-
دارو هاي راديواکتيو
که براي درمان مصرف مي شوند.
ولي اگر
از داروهاي راديو اکتيو براي تشخيص بيماري ها استفاده شود ، طول
مدت منع شيردهي بستگي به دوز و نوع ماده مصرفي دارد و از 5 ساعت تا
14 روز متفاوت است مثلاً در مورد يد 131 ، حتي تا دو ماه نيز ذکر
شده است. جهت تداوم شيردهي لازم است در اين مدت مادر شير خود را
مکرراً بدوشد و دور بريزد تا پس از قطع دارو بتواند شيردهي را
ادامه دهد . قبل از مصرف اين دارو ها نيز مادر مي تواند به دفعات
شير خود را بدوشد و براي تغذيه شير خوار ذخيره نمايد تا در مدت
کوتاهي که نبايد کودک را شير بدهد از شير هاي دوشيده شده براي
تغذيه او استفاده کند.
3-سوء مصرف داروها ، اعتياد دارويي و مخدرها:شامل
آمفتامين ، کوکائين ، هروئين و فن سيکليدين
13) چرا قبل از شروع شير مادر نبايد مواد ديگري به نوزاد داده شود
؟
برخي
مادران يا مادربزرگ ها قبل از شروع تغذيه نوزاد با آغوز ، موادي
مثل شير خشت ، ترنجبين ، آب ،آب قند ،کره ، شير مصنوعي يا نوشيدني
هاي ديگر به نوزاد ميدهند.
تغذيه با اين موارد خطرناک است چون :
-
جانشين تغذيه نوزاد با آغوز که اولين تغذيه او بايد باشد مي
شود.
-
احتمال ابتلاي کودک به عفونت هايي نظير اسهال ، سپتي سمي و
مننژيت و احتمال بروز حساسيت و اگزما را افزايش مي دهد.
-
مکيدن نوزاد را به تءخير مي اندزد .
-
باعث ارضاي گرسنگي نوزاد شده و تمايل او را به مکيدن پستان
مادر کمتر مي کند.
-
اگر شير مصنوعي يا ساير مواد را به وسيله بطري و سرشيشه به
نوزاد بدهند ،
به دليل متفاوت بودن نحوه مکيدن پستان با نحوه مکيدن از بطري ،
نوزاد هنگام پستان گرفتن ، دچار سردرگمي شده و نمي تواند پستان
را خوب بگيرد و خوب بمکد
در نتيجه با کم شدن مدت مکيدن پستان ، هم شير کمتري توليد مي
شود و هم شير ديرتر جريان پيدا مي کند.
-
اگر نوزادي حتي يکي دو بار با موادي غير از شير مادر تغذيه شود
، مادر با مشکلات بيشتري نظير احتقان پستان ها روبرو شده و
احتمال قطع تغذيه با شير مادر در اين نوزادان نسبت به آن هايي
که به طور انحصاري با شير مادر تغذيه مي شوند ، بيشتر است.
14)آيا مي توان براي آرام کردن شير خوار از گول زنک ( پستانک )
استفاده کرد؟
رايج ترين
و بدترين را آرام کردن شير خوار استفاده از گول زنک است . مکيدن ،
از نياز ها و غرايز طبيعي شير خوار بوده و او اين نياز ها را با
مکيدن پستان مادر ارضا مي کند و اگر انگشتان دستش را بمکد خيلي
بهتر از وابسته شدن به گول زنک است. گول زنک به سهولت آلوده مي شود
و شير خوار را بيمار مي کند ، تميز کردن و ضد عفوني کردن آن ساده
نيست ، در بلند مدت نيز به شکل و حالت فک و دهان و رويش دندان هاي
کودک لطمه مي زند
15 ) استفاده از گول زنک و سر شيشه چه عوارضي دارد؟
عوارض
زيادي دارند که برخي از آن ها عبارتست از :
-
سردر گمي شيرخوار در مکيدن ، در نتيجه امتناع او از گرفتن
پستان مادر
-
کوتاه شدن طول مدت مکيدن پستان ، در شبانه روز ، به دليل عدم
مکيدن و تحريک پستان و نهايتاً کم شدن توليد و برداشت شير
وکندي افزايش وزن شير خوار
-
کاهش مدت تغذيه انحصاري با شير مادر ، کوتاه شدن دوره تغذيه با
شير مادر و در نهايت احتمال قطع شير دهي و محروم شدن شيرخوار
از شير مادر
-
عفونت گوش مياني ( گوش درد ) ، عفونت قارچي دهان و برفک ،
پوسيدگي دندان و رشد دنداني نام مناسب شير خوار
-
اثر سوء بر تمايل کودک براي تقليد صداها و تکلم صحيح
-
اثر زيانبار بر تکامل رواني اجماعي کودک
-
وابستگي مداوم شير خوار به گول زنک ( پستانک )
-
افزايش احتمال حاملگي مجدد مادر ، همچنين احتمال بروز ماستيت و
آبسه پستان در برخي مادران
بايد توجه
داشت که برخي از اين اثرات نامطلوب دائمي بوده و اصلاح پيامدهاي آن
در مراحل بعدي زندگي بي نهايت مشکل است.
16) در سال اول زندگي ،شير خوار چقدر بايد وزن بگيرد؟
معمولاً
شير خوار سالم و رسيده اي که با وزن متوسط متولد مي شود در سن 5 تا
6 ماهگي دو بربر و در سن يک سالگي به سه بربر وزن تولدش مي
رسد.جدول زير راهنماي مناسبي براي پي بردن به وزن گرفتن شير خواران
است :
|
سن |
متوسط وزن گيري در روز ( گرم ) |
متوسط وزن گيري در ماه ( گرم ) |
|
سه ماه اول |
30-26 |
900-780 |
|
سه ماه دوم |
18-17 |
540-510 |
|
سه ماه سوم |
13-12 |
حدود 360 |
|
سه ماه چهارم |
9 |
270 |
17) چرا زياد در آغوش گرفتن شير خوار توصيه مي شود؟
تمام شير
خواران به تماس ،گرماي بدن مادر و به خصوص به مهر و محبت او احتياج
دارند. آنان با صداي قلب مادر آرامش پيدا کرده و در آغوش او احساس
امنيت مي کنند.اين محبت را نبايد از کودکان دريغ نمود . برخي از
شير خوران نيز که بيش از بقيه بي قرارند و گريه مي کنند . با در
آغوش گرفتن ، راه بردن ، صحبت کردن و نوازش کردن توسط پدر و لالايي
مادر آرام تر مي شوند.
18) آيا در جريان ابتلاي شير خوار به بيماري هاي تب دار و يا اسهال
، تغذيه با شير مادر بايد قطع شود؟
خير ، در
اين گونه موارد هرگز نبايد تغذيه کودک با شير مادر قطع شود بلکه
براي بهبودي سريع تر و جبران مايعات
از دست
رفته کودک به علت ابتلا به اسهال علاوه بر استفاده از محلول
ORS
( در صورت نياز)، بايد دفعات تغذيه کودک با شير مادر به دليل مواد
حفاظتي در آن افزايش يابد.
نگام
ابتلاي کودک به بيماري به خصوص اگر همراه با تب باشد ، نياز کودک
به مايعات و مواد مغذي بيشتر است و اين نياز از طريق تغذيه با شير
مادر بهتر تأمين مي شود زيرا شير مادر علاوه بر کيفيت عالي و تحمل
مناسب ( به دليل وجود مواد مغذي مطلوب و سهل الهضم بودن آن ) ،
داراي مواد حفاظتي و ايمني بخش فراواني است که مي تواند روند
بهبودي کودک را تسريع نمايد. با اينکه برخي کودکان در زمان ابتلا
به بيماري هاي تب دار و يا اسهال کم ماشتها مي شوند ولي علاقه
بيشتري به تغذيه با شير مادر نشان مي دهندو تغذيه مکرر با شير مادر
براي آنان بسيار مفيد و رضايت بخش است.
19) حالت خفگي ، نا آرامي و قوس زدن شير خوار هنگام شير خوردن به
چه علت است؟
اگر شير
خوار هنگام شير خوردن اين علائم را تشان دهد يعني بعد از گرفتن
پستان به طرف عقب خم شود و پستان را رها نموده و گريه کند و نتواند
به مقدار کافي شير بخورد ممکن است علت آن رگ کردن پستان مادر باشد
. اين شير خواران در اثر جريان زياد شير در حين شير خوردن به دليل
وارد شدن مقدار زيادي شير به دهان و جهش شير به گلو يشان دچار سرفه
مي شوند و چون به مدت کوتاه مثلاً 5 دقيقه شير مي خورند فقط قسمت
ابتدايي شير را دريافت مي کنند بنابراين ممکن است پس از شير خوردن
آروغ زيادي بزنند و شکم نفاخ و مدفوع آبکي و سبز رنگ پر فشار نيز
داشته باشند پس مادري که جريان شيرش زياد
است بايد:
-
در هر تغذيه فقط از يک پستان شير بدهد.
-
براي کاهش رگ کردن پستان ، مقداري از شيرش را بدوشد تا سرعت
جهش شير کمتر شود سپس پستان را به دهان شير خوار بگذارد ، شير
دوشيده شده را نيز با قاشق به شير خوار بدهد.
-
براي شير دادن ، به پشت بخوابد کمي متمايل به بالا و شيرخوار
را از طرف شکم ، به روي سينه خود قرار دهد .(
تصوير شماره 23 )
-
در صورتي که در حال نشسته شير مي دهد در حين شير دادن ، با
فشار کف دست بر روي نسج پستان ، تا حدودي جريان شير را کمتر
کند.
20) اگر شير خواري پستان را گاز گرفت چه بايد کرد؟
کودکي که
پستان مادر را گاز مي گيرد احتمالاً در آن زمان به مقدار کافي
گرسنه نيست بنابراين مادر مي تواند به شير دهي پايان داده و کودک
را در زماني که گرسنه است شير بدهد . اگر گاز گرفتن در اواسط شير
خوردن باشد مادر بايد بلافاصله شير خوار را وقتي که در حال مکيدن
است از پستان جدا کند ( چون عمل مکيدن و گاز گرفتن در يک زمان
انجام نمي شود ) و به شير خوار بگويد اين کار نه !! و به مدت چند
دقيقه صبر کند دوباره او را به پستان بگذارد و اگر او دوباره گاز
گرفت باز بگويد نه و احساس نارضايتي خود را اعلام کند.
گاز گرفتن
ممکن است در پايان تغذيه باشد درست وقتي که شير خوار در حال
خوابيدن است و فکش را مي بندد . در اين حالت بايد مادر انگشت کوچکش
را که تميز باشد از گوشه لب ها داخل دهان او کند تا پستان را رها
نمايد.
اگر مادر
احساس کند که کودک مي خواهد گاز
بگيرد بهتر است انگشت دستش را آماده داشته باشد تا به محض انجام
اين کار ، داخل دهان شير خوار برده و با شکستن خلاء داخل دهان او ،
پستان را آزاد نمايد. چنانچه کودک براي بار دوم بخواهد پستان مادر
را گاز بگيرد مادر مي تواند سر کودک را به آرامي روي پستانش فشار
دهد تا نسج پستان جلوي بيني او را بگيرد و کودک دهانش را باز کند
به اين ترتيب پستان رها مي شود و کودک نمي تواند آن را گاز بگيرد.
21) شير خواري که شکاف کام و لب دارد آيا مي تواند با شير مادر
تغذيه شود ؟
اگر فقط شکاف لب و يک طرفه و نيز شکاف کام کوچک
و در قسمت جلو دهان باشد ، در صورتي که شير خوار در وضعيت نشسته و
روبروي پستان مادر قرار بگيرد و مادر چانه او و پستان را بين دو
انگشت اشاره و شست و قسمتي از کف دست خود نگه دارد ( روش دانسر ) ،
تغذيه مستقيم از پستان مادر عملي است و شير خوار مي تواند قسمت
اعظم هاله پستان را در دهان بگيرد و با فشار آرواره و زبان ، شير
را بدوشد و به عقب دهانش هدايت کند. به اين ترتيب چون رشد مناسبي
خواهد داشت براي عمل جراحي ترميم شکاف لب در يک ماهگي يا زودتر
آماده مي شود. چنانچه با اين روش به تنهايي رشد مطلوب شير خوار
تأمين نشود لازم است مادر باقي مانده شيرش را بدوشد و با قاشق يا
سرنگ به شير خوار بدهد. گاهي هم ممکن است لازم شود او را بالوله
معده تغذيه نمايد.
چنانچه
شکاف کام وسيع و قسمت اعظم سقف دهان را
گرفتار کرده باشد ، احتمال دارد مراحل ياد شده به خوبي و
هماهنگ دنبال نشده و تذيه مسقيم از پستان با مشکلاتي همراه باشد
لذا براي اين گونه شير خواران ، استفاده از پروتز مخصوص براي
پوشاندن شکاف سقف دهان توصيه مي شود تا هم به شير خوردن شير خوار
از پستان مادر کمک شود و هم رشد و تکامل آرواره ها مناسب تر باشد و
از تغيير شکل زبان جلوگيري به عمل آيد. به اين ترتيب با پوشيده شدن
سقف دهان ، از برگشت شير به داخل بيني و ايجاد اوتيت و عفونت هاي
مکرر گوش مياني پيشگيري مي شود و امکان ترميم نهايي سقف دهان با
عمل جراحي در حدود يک سالگي فراهم مي گردد. مطالعات نشان داده اند
چنانچه شير خوار پس از عمل جراحي سقف دهان و يا لب ، بلفاصله پس از
به هوش آمدن به پستان مادر گذاشته شود زخم محل عمل بهتر و سريع تر
بهبود مي
يابد.
22
) شير خوار مبتلا به سندرم داون ( منگول ) را
چگونه بايد با شير مادر تغذيه نمود؟
اين شير
خواران به علت ضعف قدرت عضلاني در پستان گرفتن همچنين ناهماهنگي در
مکيدن و بلعيدن و نفس کشيدن ممکن است هنگام شير خوردن زود خسته شده
و يا حتي دچار حالت خفگي شوندد. براي تشويق شير خوار به مکيدن
پستان و استفاده بهتر از شير مادر ، موارد زير توصيه مي شود:
·
با ماليدن نوک پستان به گونه و لب هاي شير خوار ، مي توان رفلکس
جستجو را تحريک نمود.
·
با فرو بردن انگشت تميز به دهان و مالش لثه ، او مي تواند حالت
مکيدن را شروع کند.
·
با مالش دادن گردنش در خط وسط به طور عمودي ، عمل بلعيدن تحريک مي
شود.
·
شير خوار هنگام بيداري و گرسنگي در زماني که گريه نمي کند ، آمادگي
بيشتري براي شير خردن دارد.
·
براي بيدار کردن شير خوار ، کم کردن لباس هاي اضافي و صحبت کردن با
او ،تعويض پوشک و مالش دادن کف پاهاي شير خوار ، صبر و حوصله و
تأمل براي بيدار شدنش کمک کننده است.
·
براي اين که کودک شير کافي دريافت کند و رشد بهتر داشته باشد بايد
به او فرصت داد که به دفعات مکرر و مدت بيشتر شير بخورد.
·
براي اين که شير خوار پستان را بهتر بگيرد مادر بايد قبل از شير
دادن خود را آماده کند ، رفلکس جهش شير را تحريک کرده و ابتدا
مقدار کمي شير در دهان شير خوار بدوشد.
·
نکات کليدي وضعيت صحيح شير دادن را رعايت کند. براي اين شير خواران
روش دانسر براي گرفتن پستان توصيه شده (
دو تصوير شماره 24 ) و گاه از وضعيت زير بغلي و يا آغوشي هم
استفاده مي شود.
·
تغذيه بايد به صورت کوتاه مدت ، مکرر و توام با گرفتن باد گلو باشد
چون ممکن است شير خوار هواي زيادي بلعيده باشد.
·
براي اطمينان از کفايت دريافت شير توسط شير خوار ، بهتر است مادر
شيرش را بدوشد و به خصوص شير انتهايي را با قاشق و يا فنجان به او
بخوراند.
·
ابراز محبت به مبتلايان سندروم داون و تماس مکرر آن ها با مادر در
حال شير خوردن از پستان بدن شک به رشد بهتر آنان کمک مي کند.
آن دسته
از شير خواران منگول که دچار ناهنجاري مادرزادي قلب هستند ( حدود
50 درصد ) از تغذيه با شير مادر بيشتر بهره مي برند تا شير هاي
ديگر زيرا هنگام تغذيه مستقيم از پستان مادر اعمال مکيدن ، بلعيدن
، و نفس کشيدن را راحت تر و به طور هماهنگ انجام مي دهند، انرژي
کمتري مصرف مي کنند و اکسيژن بيشتري دريافت مي نمايند و با در يافت
شير مادر ترکيب مناسب با نياز هاي خود را به دست مي آورندو چون
سديم شير ممادر کمتر است بار کمتري بر قلب و گردش خون آنان تحميل
مي شود.
لازم به
يادآوري است که اين بيماران چه باشير مادر و چه با شير مصنوعي
تغذيه شوند ، به هر حال رشد مطلوب و مشابه شير خواران سالم را
ندارند لذا براي مراقبت دورهاي و پالايش رشد آنان از منحني رشد خاص
مبتلايان به سندروم داون استفاده مي شود.
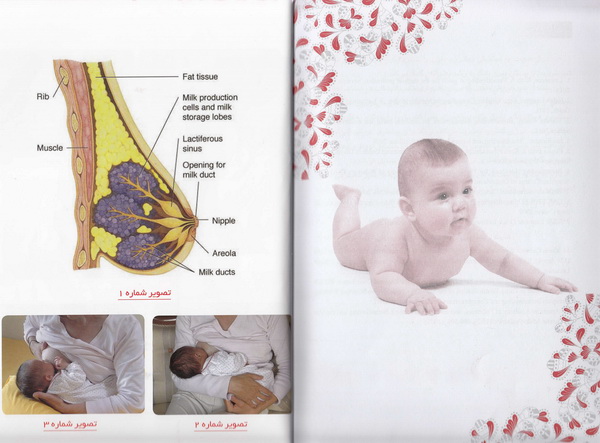
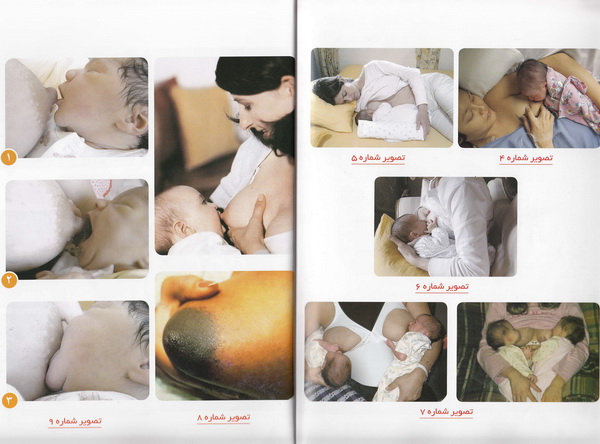
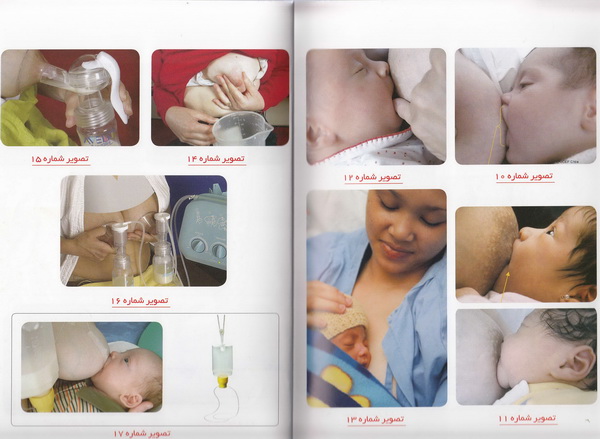
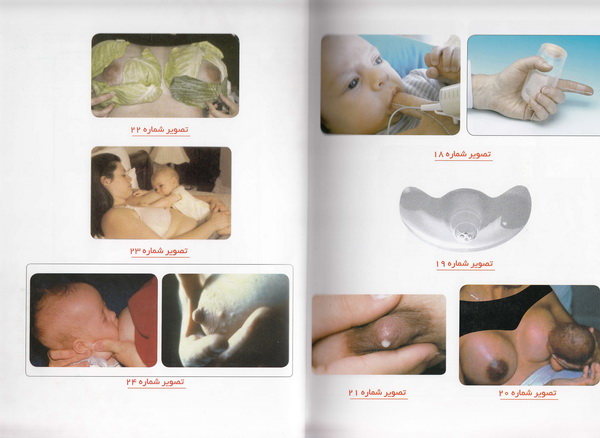
اهو که در
وسظ خیابان به بچه هاش شیر میدهد و ماشین ها
از دور به احترام مادر شیرده متوقف میکنند
بسیار ارزنده است و درسی است برای همه مردم.
پروفسور
سلطان زاده

.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)
.JPG)