برگرفته شده از کتاب تغذیه در سال دوم زندگی انجمن ترویج تغذیه با
شیر مادر
تغذیه در سال دوم زندگی
پروفسور محمد حسین سلطان زاده
متخصص کودکان ونوزادان
استاد دانشگاه علوم پزشکی شهید بهشتی
طی دوره بالینی عفونی از میو کلینیک آمریکا
فصل اول
.........................................................
کليات
نکاتي در مورد رشد و تکامل کودک 1 تا 2 سال
در سال دوم زندگي ، رشد فيزيکي کودک يعني افزايش قد ، وزن و دور سر
او قدري کندتر از سال اول زندگي است به طوري که
متوسط افزايش وزن حدود 5/2 کيلوگرم ،
افزايش قد 5/14_ 12 سانتي متر و افزايش دور سر تقريباً 3-2 متر مي
باشد. ( در طي سال اول زندگي ، به طور متوسط 7 کيلوگرم به
وزن ، حدود 25 سانتي متر به قد و حدود 12 سانتي متر به دور سر
هنگام تولد اضافه مي شود ) لذا وزن کودک در پايان سال دوم زندگي
چهار برابر و قد او حدود 75/1 برابر وزن وقد هنگام تولد او مي شود.
 مغز کودک تا پايان دو سالگي سريع ترين دوران رشد خود را پشت سر مي
گذارد و تکامل مغزي و حرکتي او در اين فاصله زماني بسيار زياد است.
مغز کودک تا پايان دو سالگي سريع ترين دوران رشد خود را پشت سر مي
گذارد و تکامل مغزي و حرکتي او در اين فاصله زماني بسيار زياد است.
 فرم بدن کودک نيز نسبت به سال اول زندگي تغيير فاحشي پيدا مي کند و
بسياري از چربي ها ي بدن به ويژه در نواحي پشت ، سرين و پاها از
بين مي روند و ماهيچه ها محکم تر و قوي تر شده و استخوان پاها
کشيده تر مي شوند.
فرم بدن کودک نيز نسبت به سال اول زندگي تغيير فاحشي پيدا مي کند و
بسياري از چربي ها ي بدن به ويژه در نواحي پشت ، سرين و پاها از
بين مي روند و ماهيچه ها محکم تر و قوي تر شده و استخوان پاها
کشيده تر مي شوند.
از نظر تکاملي ، کودک در اين سن راه مي رود ، کلماتي را بيان مي
کند ، محيط اطراف خود را با دقت نظاره مي کند ، کنجکاو
بوده و مرتب در حال اکتشاف است و مي خواهد چيز هاي جديد را بشناسد
. استقلال طلبي مي کند ولي به مراقبت
هاي بيشتري براي جلوگيري از خطر نياز دارد. او به امنيت خانواده
نيازمند است . دوست ندارد به او کمک کنند اما نبايد تنهايش گذاشت.
کارهايي مي کند تا مورد توجه قرار گيرد و احساساتش را بهتر بفهماند
. بازي را دوست دارد و ياد مي گيرد که چگونه با دنيايي که در آن
زندگي مي کند آشنا
شود.
رفتارهاي تغذيه اي او هم تغيير مي کند و در مورد نحوه غذا خوردن نه
تنها دخالت که گاهي اوقات کمک هم مي کند. بديهي است که سرعت کسب و
پيشرفت اين توانايي ها با ساختار ژنيتيکي ، محيط زندگي ، نوع تغذيه
و عوامل علطفي _ رواني کودک ارتباط دارد.
رشد کودک در سال دوم زندگي
هر يک از کودکان يک تا دو ساله ، الگوي رشد خاص خود را دارند و
نبايد با الگوي رشد ساير کودکان مقايسه شوند . معمولاً متناسب با
ميزان رشد و مراحل تکامل کودک ، نياز او به مواد مغذي تغيير مي
کند. عواملي مانند حرکت ، بازي و فعاليت ، اندازه بدن ، سوخت و ساز
بدن ، وضع سلامت يا بيماري کودک همه به عنوان نيازهاي تغذيه اي او
به شمار مي روند بنابراين مواد غذايي که در اختيار کودک قرار مي
گيرد بايد به گونه اي باشد که نيازهاي او را از جهات زير تاًمين
نمايد.
1.
سرعت رشد جسمي ( رشد استخوان ها ، ماهيچه ها و.....)
2.
رشد سريع مغز و افزايش تعداد سلول هاي آن
3.
تکامل سيستم ايمني
4.
فعاليت فيزيکي
5.
ترميم سريع بافت و جبران آن چه در جريان بيماري از دست مي روند.
مسلماً در سرعت رشد جسمي يک کودک 1 تا 2 ساله تأمين انرژي لازم ،
پروتئين به ويژه پروتئين با ارزش بيولوژيک بالا مانند تخم مرغ ،
چربي ، کربوهيدرات ، ريز مغذي ها به ويژه کلسيوم ، فسفر ، پتاسيوم
، روي و آهن نقش بسيار موثري داشته و کمبود هر يک از آن ها و يا
ساير مواد مغذي لازم ، مي تواند بر روند رشد اثر بگذارد و يا حتي
آن را مختل نمايد.
تکامل مغز نيز از اواسط دورران جنيني تا دو سالگي شامل رشد سريع و
فعاليت ميليارد ها زوائد سلول هاي عصبي است . سرعت تجمع چربي و
پروتئين نيز در مغز بسيار زياد است
لذا کودک در اين سن نيازمند دريافت مقادير زياد اسيد هاي چرب
اساسي و اسيد هاي آمينه اساسي است.
آهن نيز يک ماده مغذي اصلي براي تکامل مغز کودک است.
کندي طبيعي رشد (
Catch _ down growth)
بيشتر کودکان هنگامي که به سن 9 ماهگي مي رسند ، سينه خيز به همه
جا سر مي کشند ، مهارت هاي جديد پيدا مي کنند و براي شناخت دنياي
اطرافشان کنجکاوي مي کنند بنابراين به نظر مي رسد براي انجام چنين
فعاليت هاي مستمر به انرژي بيشتر و در نتيجه غذاي بيشتري نياز
دارند. در حالي که از حدود 6 ماهگي
يک کندي طبيعي رشد اتفاق مي افتد و معمولاً در 18 ماهگي به
پايان مي رسد ، اين کندي طبيعي رشد در کودکان با وزن تولد زياد (
5/4 تا 5 کيلوگرم ) که والدين آن ها جثه متوسط دارند ، بيشتر ديده
مي شود . گرچه برخي از اين کودکان وقتي با پدر و مادرشان که در
همين سن بودند مقايسه مي شوند به طور چشمگيري بلند قدتر و سنگين
وزن تر هستند ولي بعد از يک دوره اوليه رشد سريع ، آهنگ رشدشان کند
شده و در سطحي متناسب با ژني که به ارث برده اند ، قرار مي گيرند.
بديهي است وزن تولد کودک و توالي رشد او ، از آن چه بر اساس ژن و
سابقه فاميلي او حدس زده مي شود بيشتر به شرايط پزشکي خود او و
شرليط دوران بارداري مادرش بستگي دارد. در اين مورد مي توان نوزادي
را مثال زد که از يک مادر مبتلا به ديابت دوران بارداري متولد مي
شود.
کندي طبيعي رشد نقطه مقابل جهش رشد (
Catch _ upgrowth
)
است جهش رشد معمولاً در شير خواران با سن 3 هفتگي ، 8 هفتگي و 12
هفتگي اتفاق مي افتد. اين شير خواران به دليل رشد بيشتر ، شير
بيشتري طلب مي کنند همچنين در کودکاني مشاهده مي شود که قبلاً
بيمار بوده و پس از بهبودي ، براي جبران وزن از دست داده خود با
اشتهاي بيشتري غذا مي خورند.
اشتهاي کودکان
اشتهاي کودکان پس از يک سالگي کم مي شود زيرا ميزان رشد آنان نسبت
به سال اول عمر کندتر است . پس از آن نيز مدت ها اشتهاي آنان متغير
خواهد بود . گاهي اوقات به نظر مي رسد هر چه مي خورند سير نمي شوند
و بعضي اوقات هم لب به هيچ غذايي نمي زنند . در اين مرحله والدين
نبايد نگران باشند چون اشتهاي منظم ، به مرور زمان در کودکان به
وجود مي آيد و انرژي لازم براي رشد آنان را فراهم مينمايد.
کم غذا خوردن در سال دوم و سوم زندگي کودک بسيار شايع است و برخي
آن را به عنوان بي اشتهايي تلقي مي کنند . اگر چه غذا نخوردن ممکن
است به علت بيماري هاي مختلف باشد.
ولي در بيشتر موارد ، غذا نخوردن کودک چيزي نيست جز نتيجه رفتار
اشتباه والدين و تلاش ها و روش هايي که براي غذا دادن به کودک به
کار مي برند از جمله تشويق کردن ، جايزه دادن ، تهديد کردن
يا به زور غذا دادن. به عنوان مثال برخي والدين به ويژه مادران اين
تصور نادرست را دارند که بايد کودکشان را وادار به غذا خوردن کنند
تا مشکلي براي سلامتي او پيش نيايد اين مادران به متغير بودن
اشتهاي کودک توجه ندارند و نمي دانند اگر چه مقدار غذايي که کودک
مي خورد از يک وعده غذايي تا وعده ديگر تغيير مي کند ولي در کل ،
ميزان انرژي دريافتي او در روزهاي مختلف ثابت مي ماند يعني اگر در
يک يا چند وعده غذاي کمتري خورده باشد در وعده هاي بعدي اين کمبود
را جبران مي کند و يا بالعکس.
بديهي است که در اين مورد والدين نبايد بي تفاوت باشند و بايد به
کودکانشان کمک کنند اما متأسفانه برخي از والدين تصور مي کنند اگر
با فشار و اصرار بيشتري به فرزند خود غذا بدهند محبت بيشتري در حق
او کرده اند در حالي که همين رفتار اشتباه سبب بروز رفتار هاي
نادرست شده و ممکن است کودک حتي تا چندين سال ، براي اين که غذا
نخورد به بهانه هاي مختلف متوسل شود.
علل کم ئاشتهایی کودکان 1 تا 2 ساله چیست ؟
1)
کم شدن مقدار کالری مورد نیاز :
همان طور که قبلاً اشاره شد رشد کودک در این سن در مقایسه با سال
اول زندگی کندتر است یعنی فقط 2 تا 5/2 کیلوگرم به وزن او اضافه می
شود بنابراین نیاز او به کالری هم کمتر خواهد بود در نتیجه اشتهای
کودک به طور طبیعی کم می شود و خوراک کمتری می خورد . این کم شدن
مقدار خوراک را نباید به حساب بیماری یا لجبازی کودک گذاشت و
والدین هم نباید بی جهت نگران باشند و در مورد غذا خوردن کودک جنگ
و جدال راه بیندازند.
2)
مصرف بی حد شیر :
اگر معده کودک با حجم زیادی از شیر پر شود دچار کم اشتهایی شده و
از خوردن غذا امتناع می کند بنابراین مصرف شیر اعم از شیر مادر یا
هر شیر دیگر در سال دوم زندگی نباید بیش از 500 سی سی باشد و با
بطری و پستانک به کودک داده نشود.
3)
زیاده روی در خوردن میان وعده ها :
به ویژه اگر این میان وعده ها شیرین باشند ( شکلات ، شربت ، شیرینی
های خامه ای ) و به فاصله کوتاهی قبل از وعده غذایی اصلی به کودک
داده شوند اشتهای او را کم می کنند.
سایر علل کم اشتهایی عبارتند از :
عدم علاقه به نوعی از مواد غذایی ( مانند برخی بزرگسالان ) ،
افزایش حس استقلال در سال دوم زندگی ، اجازه ندادن به کودک جهت
مشارکت در غذا خوردن و عدم توجه پدر و مادر به روند طبیعی افزایش
وزن کودک ( مقایسه رشد کودک با سایر کودکان )
گرچه عامل اصلی بی اشتهایی کودکان همان اشکالات رفتاری خانواده و
اصرار در خوردنشان است ولی سایر علل
را که با شیوع کمتر سبب بی اشتهایی می شوند نباید از نظر دور داشت
از جمله عفونت های حاد و مزمن ، کمبود آهن ، کمبود روی ، اختلالات
گوارشی و مصرف برخی دارو ها از جمله دارو های ضد آسم .
کلیاتی در مورد انرژی و مواد غذایی مورد نیاز کودک در سال دوم
زندگی
در مورد میزان انرژی یا کالری دریافتی از مواد مغذی ، آن چه در
کتاب ها به عنوان مقدار مورد نیاز روزانه توصیه می شود به عنوان یک
راهنمای کلی و تقریبی است و چون این میزان از مواد غذایی ، برای
برنامه ریزی غذایی جمعی تدوین شده و ممکن است برای برخی از
کودکانبسیار بیشتر از نیاز های فیزیولوژیک آنان باشد لذا مقدار
انرژی مورد نیاز برای فرد فرد کودکان باید بر اساس عواملی مانند
جنس ، سن ، سرعت رشد ، ذخائر مواد مغذی در بدن ، اشتها ، میزان
فعالیت و عوامل وراثتی و حتی نوع رابطه مادر و کودک در نظر گرفته
شوند بنابراین وزن به تنهایی نمی
تواند معیار خوبی برای تعیین انرژی و مواد مغذی مورد نیاز کودک
باشد به ویژه در زمان هایی که کودک رشد سریع تری دارد مانند سال
اول زندگی و یا سال های بلوغ . همچنین برای کودکانی که زیر
وزن استاندارد هستند یا آن هایی که اضافه وزن دارند ، مقدار انرژی
و مقدار غذای مورد نیاز آنان با سایر کودکان متفاوت است.به هر حال
می توان گفت که معیار وزن فقط یک
راهنما است و مقادیری که در این کتاب ذکر شده برای کودکان با وزن
متوسط و معمولی است.
در سال دوم زندگی همزمان با کاهش آهنگ رشد ، میزان نیاز به پروتئین
و کالری بر اساس کیلوگرم وزن بدن کاهش می یابد ولی به میزان
دریافتی مواد مغذی دیگر مانند کلسیم ، آهن ، ویتامین
C
، ویتامین
A
، اسید فولیک و ویتامین
B6
توجه داشت.
کلسیم و آهن برای رشد کودک ضروری است
و فقط در صورتی که برنامه غذایی کودک حاوی مقدار مناسبی از مواد
غذایی نظیر لبنیات ( شیر و ماست و ....) باشد کلسیم او تأمین می
شود. گوشت ، حبوبات ، نان ( غلات ) ، بعضی از سبزی ها و میوه های
تازه و خشک غنی از آهن هستند و می توانند به رفع نیاز های تغذیهای
کودک از نظر آهن کمک کنند ولی هنوز
هم کودک باید آهن را به میزان 15 میلی گرم در روز تا پایان 24
ماهگی دریافت کند که معمولاً به صورت قطره یا شربت آهن است.
در برنامه غذایی روزانه کودک باید میوه و سبزی گنجانده شود تا کودک
علاوه بر استفاده از قطره
A
و
D
( یا مولتی ویتامین ) قسمتی از ویتامین های مورد نیاز خود را از
طریق میوه و سبزی هم دریافت نماید.
استفاده از قطره ویتامین
A
و
D
( یا مولتی ویتامین ) در این گروه سنی و با شرایط زیر اهمیت بیشتری
دارد:
·
آنان که در سن یک سالگی از شیر مادر محروم شده اند.
·
یا تماس کافی با نور خورشید ندارند.
·
یا غذاهای گوشتی و پروتئینی کم می خورند و مصرف مستمر لبنیات جزو
عادات غذایی خانواده نیست.
·
یا آن هایی که به مقدار کافی منابع مهم ویتامین را دریافت نمی
کنند.
·
یا کودکانی که بد غذا هستند.
·
یا به لبنیات علاقه نداشته و یا به آن حساسیت دارند.

فصل دوم
................................................
برنامه غذايي کودک
برنامه غذايي کودک در سال دوم زندگي
عبور از يک سالگي به دو سالگي و به عبارتي از مجموع تغذيه با
" شير مادر + غذاي کمکي " به
" غذاي خانواده + شير مادر "
مرحله مهمي از زندگي کودک است. در اين دوره همچنان بايد بخشي از
غذاهاي اواخر يک سالگي ادامه يابد و غذاهاي سفره خانواده به تدريج
وارد برنامه غذايي او شود به طوري که با بزرگ شدن کودک و گذشت زمان
، سهم او از مواد غذايي سفره خانواده بيشتر و غذاهاي مخصوص قبل از
يک سالگي کمتر باشد تا کودک بتواند بعد از چند ماه تقريبأ همه مواد
مورد نياز خود را از سفره خانواده تأمين نمايد. نمودار زير نشان مي
دهد که شير خوار 12_23 ماهه ، درصدي از نياز خود به پروتئين ، آهن
و ويتامين
A
را با دريافت روزانه 550 ميلي ليتر شير مادرتأمين مي کند
( قسمت روشن ) . قسمت تيره
رنگ هر ستون ، درصد کمبود آن ماده غذايي است که با غذا جبران شود.
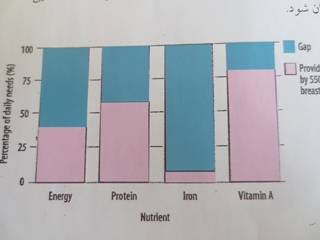
با توجه به نمودار فوق ، از بين ريز مغذي ها شير خوار به
آهن ، نياز بيشتري دارد
بنابراين غذاي او بايد از موادي تهيه شود که شامل آهن باشد. توصيه
مي شود در صورت امکان مواد غذايي با منبع حيواني مانند گوشت ، مرغ
يا ماهي مورد استفاده قرار گيرند. مصرف حبوبات ( نخود ، لوبيا ،
عدس ) و مغز ها ( گردو ، پسته ، بادام و ...) گرچه حاوي مقادير
مناسبي از آهن هستند و اگر با مواد غذايي حاوي ويتامينC
مصرف شوند آهن موجود در آن ها بهتر جذب مي شود ولي نمي توانند به
طور کامل جانشين مواد غذايي با منبع حيواني باشند.
يک برنامه غذايي مناسب بايد کليه مواد مغذي ، نشاسته اي ، پروتئيني
و چربي را به نسبت هاي متعادل در اختيار کودک قرار دهد تا
انرژي مورد نيازاو که در اين سن 100
کيلو کالري به ازاء هر کيلوگرم وزن بدن است تأمين نمايد.
ضمناً حاوي مقادير کافي از ويتامين ها و املاح باشد تا
نياز کودک به ريز مغذي ها نيز
بر آورده شود.
معمولاً 50% انرژي مورد نياز از مواد قندي ، 30% از مواد چربي و
حدود 20% از مواد پروتئيني به دست مي آيد . بديهي است بر حسب عادات
مختلف غذايي و افزايش وزن کودک ، نسبت هاي فوق بين 5 تا 10% قابل
تغيير هستند. غذاي کودکان يک تا دو
ساله بايد کم حجم ولي مقوي و مناسب و شامل همه گروه هاي غذايي
باشد. مقدار غذاي کودک در صورتي که اضافه وزن نداشته باشد
مي تواند بر حسب اشتهاي او افزايش يابد.

بنابراين کودک در سال دوم زندگي علاوه بر انرژي که از شير مادر
دريافت مي کند بايد حدود 550 کيلو کالري ديگر را هم از غذاي
خانواده تأمين نمايد يعني 3 تا 4 وعده غذاي اصلي و 1 تا 2 ميان
وعده . مقدار غذايي که در هر وعده مي خورد سه چهارم ليوان ( فنجان
) تا يک ليوان است.
لازم به ذکر است که انرژي دانسيته هر وعده غذا بايد حدود 0.8 تا 1
کيلو کالري در هر گرم غذا باشد. اگر انرژي دانسيته هر وعده غذا
حدود 0.6 کيلو کالري در هر گرم غذا باشد بايد يا انرژي دانسيته غذا
را افزايش داد يعني از مواد غذايي با ارزش غذايي بالا استفاده نمود
و يا در هر وعده ، مقدار بيشتري غذا در اختيار کودک قرار داد .
مثلاً در هر وعده به جاي سه چهارم ليوان يک ليوان پر ، به اوغذا
داده شود.
نبايد انتظار داشته باشيم کودکان مانند بزرگ ترها غذا بخورند چون
معده آنان هنوز کوچک است و ظرفيت کمي دارد ( 200 ميلي ليتر ) .
اين امر ايجاب مي کند وعده هاي غذايي آنان 5 تا 6 بار در شبانه روز
باشد. سه وعده اصلي که بايد مقوي و پر انرژي بوده و دو ميان وعده
که مناسب و مکمل وعده هاي اصلي است.

همانطور که قبلاً هم اشاره شد کودک در سال دوم زندگي بخشي از انرژي
و مواد مغذي مورد نياز خود را از شير مادر دريافت مي کند و مادران
بايد از اهميت و ازش تغذيه کودک با شير مادر در سال دوم زندگي
آگاهي کامل داشته باشند.
چرا تغذيه با شير مادر در سال دوم زندگي ضرورت است؟
زيرا :
1)
در اين سن ، کودک نو پا بسيار پر تحرک و فعال است و با دست زدن به
همه جا و همه چيز خود را به سهولت در معرض آلودگي ها و در نتيجه
بيماري ها قرار مي دهد. مواد ايمني بخش موجود در شير مادر نقش
حفاظتي بسيار مهمي براي کودک ايفا مي کند و وي را تا حدودي بسيار
زيادي از ابتلاء به اسهال ، عفونت دستگاه تنفسي و گوش و نيز عفونت
دستگاه ادراري و امثال آن محافظت مي نمايد. اين حفاظت در مقابل
بيماري هاي غير عفوني نظير آسم ، آلرژي ، ديابت نوجواني و بعضي از
سرطان هاي دوران کودکي نيز وجود دارد.
2)
هنوز هم منبع مهم دريافت پروتئين ، چربي ، کلسيم و ويتامين ها براي
کودک است.
3)
حدود 3/1 انرژي و مواد غذايي مورد نياز او را تأمين مي کند.
4)
نياز هاي عاطفي و رواني کودک را که براي رشد و تکامل او بسيار
ضروري هستند بر آورده مي سازد.
5)
نقش بسيار ارزنده تغذيه با شير مادر در تکامل عصبي و رواني کودک که
در سال اول زندگي چشمگير شده بود با تداوم تغذيه با شير مادر در
سال دوم زندگي ، استمرار پيدا مي يابد.
6)
اغلب کودکان در ايام بيماري به ويژه در جريان اسهال ، استفراغ و تب
، کم اشتها هستند ولي اشتهايشان نسبت به تغذيه با شير مادر حفظ شده
و يا حتي بيشتر مي شود لذا اين منبع مهم آب و غذا در ايام بيماري
از شدت کاهش وزن آنان مي کاهد و به بهبودشان کمک مي کند.
7)
چون با کاهش دفعات بيماري هاي مختلف همراه است اثر قابل توجهي در
شرايط اقتصادي خانواده دارد.
8)
در پيشگيري از بارداري ناخواسته مادر هنوز هم نقش قابل توجهي ايفا
مي نمايد.
تنظيم برنامه غذايي کودک بر اساس هرم غذايي
با توجه به نکات ذکر شده ، اگر علاوه بر چند نوبت تغذيه با شير
مادر ، برنامه غذايي زير بر اساس هرم غذايي براي کودکان يک تا دو
ساله فراهم شود
مي توان مطمئن بود که نياز آنان به انرژي ، پروتئين ، کربوهيدرات ،
ويتامين ها و املاح ، تأمين مي شود.
|
گروه غذايي |
تعداد سهم روزانه |
کالري روزانه |
هر سهم معادل است با : |
|
غلات |
6 سهم |
250 کالري
|
·
يک قطعه 10*10 سانتي متر نان بربري ، تافتون يا سنگک و
يا چهار قطعه 10*10 سانتي متري نان لواش و يا يک برش
از نان هاي ورقه اي ( تست ) يا اسلايس.
·
4 قاشق غذاخوري از غلات با برنج يا ماکاروني پخته شده.
·
يک چهارم ليوان غلات برشته شده.
·
1 تا2 عدد بيسکوئيت. |
|
سبزي |
2 تا 3 سهم |
72 کالري |
به ازاء هر يک سال سن 1 قاشق غذاخوري از سبزي هاي پخته
شده. |
|
ميوه |
2 تا 3 سهم |
75 کالري |
·
يک چهارم ليوان ميوه تازه يا پخته شده يا کنسرو، ( سيب
، موز و...)
·
نصف يک ميوه تازه.
·
يک دوم ليوان آب ميوه.
|
|
لبنيات |
2 تا 3 سهم |
450_300 کالري |
·
يک دوم ليوان شير.
·
15 گرم ( يک مکعب 5/2 سانتي متري ) پنير.
·
يک سوم ليوان ماست. |
|
گروه پروتئين ( گوشت ، ماهي ، پرندگان ) |
2 سهم |
200 کالري |
·
30 گرم ( معادل دو مکعب 5/2 سانتي متري گوشت لخم يا دو
قاشق غذا خوري گوشت چرخ کرده ).
·
نصف يک تخم مرغ ، زرده و سفيده. |
|
حبوبات : ( لوبيا ، نخود ، عدس ) |
2 سهم |
200 کالري |
·
دو قاشق غذا خوري ( يک هشتم ليوان ) از حبوبات خيس
خورده و پخته شده. |
|
يک ورقه نازک از کره بادام زميني |
_ |
95 کالري |
·
يک قاشق غذا خوري به صورت يک ورقه نازک روي نان هاي
معمولي ( اسلايس ) يا بيسکوئيت. |
يک نمونه از برنامه غذايي کودک 1 تا 2 سال :
به عنوان يک راهنماي کلي ، برنامه غذايي در اين سن شامل :
سه وعده غذاي اصلي ( صبحانه ، ناهار ، شام ) و دو ميان وعده ( حدود
10 صبح و 4 بعد ازظهر ) و چند وعده شير مادر است که بعد از غذا به
کودک داده مي شود.
صبحانه:
نان ( 1 تا 2 تکه 10 * 10 سانتي متر از نان هاي معمولي و سنتي )
همراه با کره ، مربا يا عسل ، پنير کم نمک و چاي کم رنگ + يک گوجه
فرنگي متوسط
ميان وعده صبح :
يک تکه نان يا کيک خانگي + نصف يک موز متوسط
1.
ناهار:
عدس پلو يا لوبيا پلو
با يکي از انواع لوبياها مانند چيتي ، چشم بلبلي و ...
پلو: چهار قاشق غذا خوري پر
عدس يا لوبياي پخته شده : دو قاشق غذاخوري پر
کره يا روغن مايع : يک قاشق غذا خوري پر + نصف يک پرتقال متوسط
2.
ميان وعده عصر :
نصف فنجان ماست با دو عدد خرما ( خرماي بدون پوست و هسته )
3.
شام :
سبزي پلو با ماهي :
پلو : چهار قاشق غذا خوري پر
گوشت ماهي ( بدون تيغ ) : دو قاشق غذا خوري پر
سبزي براي سبزي پلو : دو قاشق غذا خوري پر
سيب : يک عدد
با اين برنامه غذايي چه مواد مغذي در اختيار کودک قرار مي گيرد؟
1)
در وعده ناهار که پلو ( برنج پخته شده ) پيشنهاد شده ، بخشي از
انرژي و پروتئين مورد نياز کودک از اين طريق تأمين مي شود. اگر
برنج در دسترس نباشد مي توان از سيب زميني يا نان استفاده کرد.
2)
لازم به ياد آوري است که :
برنج فاقد ويتامين
A
بوده و مقدار آن هم بسيار ناچيز است . پروتئين سيب زميني هم کمتر
از پروتئين برنج است بنابراين اگر برنج يا سيب زميني در وعده هاي
غذاي مورد استفاده قرار مي گيرد حتماً بايد ماده ديگري که سرشار
از پروتئين حيواني يا گياهي باشد به آن اضافه کرد مثل گوشت يا
حبوبات که پروتئين برنج يا سيب زميني را کامل مي کنند. بنابراين
در وعده ناهار عدس پلو است يا
" خوراک سيب زميني و لوبيا "
هر دو از نظر پروتئين کامل هستند.
مصرف نصف پرتقال که حاوي ويتامين
C فراوان است هم جذب آهن موجود در غذا
را بيشتر مي کند وهم نیاز به ویتامین
C را تامین
میکند.
1)
در وعده شام از يک پروتئين حيواني استفاده شده . گوشت ماهي علاوه
بر تأمين بقيه پروتئين مورد نياز روزانه کودک سبب جذب بهتر آهن
گوشت و سبزي ها مي شود و سبزي ها هم بخشي از نياز کودک به ويتامين
A
راتأمين مي کنند. در برنامه شام اگر گوشت ماهي در دسترس نباشد مي
توان از ماهيچه گوسفند يا ران مرغ استفاده کرد.
توجه:
استفاده از جگر گوسفند يا جگر مرغ نيز حداقل
هفته اي يک بار در برنامه غذايي کودک در سال دوم زندگي توصيه مي
شود گرچه انرژي حاصل از جگر مرغ کمتر است ولي پروتئين ، بخشي از
آهن و کل ويتامين
A مورد نياز کودک را فراهم مي نمايد.
با
اين نمونه از صبحانه ، ناهار و شام ، قسمت اعظم انرژي مورد نياز
کودک تأمين مي شود و بخش کوچکي باقي مي ماند که با دو ميان وعده
ساعت 10 صبح و 4 بعد ازظهر کمبود انرژي جبران مي شود.
ساير ويتامين ها و ريز مغذي ها نيز طي وعده هاي اصلي و ميان وعده
به کودک مي رسد . تنها عنصري که به صورت کمل ممکن است مورد نياز
باشد آهن است که در بسياري از کشورها مواد غذايي مثل برنج ، آرد
گندم ، پودر شير ، سس سويا ، سس ماهي ، پودر کاري ، شکر يا نمک را
با آهن غني مي کنند. در صورت عدم دسترسي به اين مواد غني شده با
آهن ، بهتر است براي کودکان يک تا دو
سال هم ، قطره يا شزبت آهن به همان مقدار قبلي ادامه داشته باشد
و اين مطلب که آهن موجب سياهي دندان ها مي شود نبايد مانع مصرف آن
شود بلکه بايد قطره را در عقب دهان کودک ريخت و متعاقب آن به کودک
آب يا يک تا چند قاشق مربا خوري آب ميوه داد و دندان ها را مسواک
زد.
بعد از دو سالگي ، دادن مکمل هاي ويتامين و
املاح به کودکاني که سالم و از تغذيه خوبي برخوردار هستند لزومي
ندارد.
برنامه هاي متنوع غذايي براي وعده هاي اصلي و ميان وعده ها
با توجه به مطالب گفته شده مي توان برنامه غذايي متنوعي براي کودک
فراهم کرد تا کليه نياز هاي غذايي او تأمين شود.
مثلاً:
صبحانه :
مي تواند شامل يکي از پيشنهادات زير باشد:
نان و کره و مربا و چاي / يا
نان و کره و عسل و چاي / يا
نان و پنير و گردو ( پودر شده ) /
يا نان و تخم مرغ و پنير و گوجه فرنگي

ناهار :
عدس پلو همرته با دو قاشق غذا خوري ماست
/ يا سبزي پلو با ماهي
/ يا سبزي پلو با ماهيچه
/ يا کوفته قلقلي با سيب
زميني و هويج / يا لوبيا چيتي
با سيب زميني و هويج / يا
خوراک گوشت و سيب زميني و هويج /
يا پلو با نصف سيخ کباب / يا
خورش سبزي با پلو ( سبزي ، خيلي سرخ نشود )
همراه با يک نوع ميوه با اندازه
متوسط.

شام :
ماکاروني با گوشت چرخ کرده و کمي سبزي
/ يا ماکاروني با پنير رنده
شده / يا لوبيا چيتي همراه با
سيب زميني و کمي روغن زيتون /
يا کوکوي سبزي با نان / يا
کوکوي سيب زميني با نان / يا
نصف سيخ کباب با نان ، همراه با دو
قاشق غذاخوري ماست.

به خاطر داشته باشيد کودکان در اين سن دوست دارند غذا را با دست
خودشان بردارند لذا در صورت امکان بهتر است غذاي آنان شامل يک تکه
گوشت يا حبوبات کاملاً پخته شده همراه با يک نوع سبزي با برگ سبز
يا زرد ( اسفناج ، کرفس ، کدو حلوايي ، هويج و ... ) به اضافه پلو
يا نان يا سيب زميني و هر روز همراه با يک ميوه باشد در غير اين
صورت مي توان از همان برنامه غذايي روزانه خانواده مانند خورش سبزي
يا خورش قيمه و.... استفاده نمود.
توصيه مي شود غذاي خانواده هم ، نمک کمتري داشته باشد و سر ميز غذا
يا سفره از افزودن نمک به غذا خودداري شود.

ميان وعده ها:
چون کودکان 1 تا 2 ساله خيلي فعالند و از طرف ديگر معده کوچکي هم
دارند بين وعده ها ي اصلي غذا ، گرسنه مي شوند لذا بايد يک ميان
وعده در صبح و يک ميان وعده هنگام عصر داشته باشند تا تداخلي هم با
وعده هاي اصلي غذا نداشته باشد.
ميان وعده ها بايد از بين مواد غذايي سالم و با کيفيت خوب تهيه
شوند مانند:
 ميوه هاي فصل
_ خشکبار ( برگه زرد آلو ، برگه هلو و انجير خشک و...)
ميوه هاي فصل
_ خشکبار ( برگه زرد آلو ، برگه هلو و انجير خشک و...)
 ماست و عسل
يا ماست و مربا _ با پودر جوانه گندم ، ماست با پودر فندق يا تخمه
آفتاب گردان. .
ماست و عسل
يا ماست و مربا _ با پودر جوانه گندم ، ماست با پودر فندق يا تخمه
آفتاب گردان. .
 شير و خرما يا شير و عسل
با پودر جوانه گندم يا تخم کدو ( پودر شده ).
شير و خرما يا شير و عسل
با پودر جوانه گندم يا تخم کدو ( پودر شده ).
 سيب زميني آب پز و کره .
سيب زميني آب پز و کره .
 عدس يا لوبياي پخته.
عدس يا لوبياي پخته.
 کيک تهيه شده در منزل.
کيک تهيه شده در منزل.
 نان و پنير و گردوي پودر شده.
نان و پنير و گردوي پودر شده.
 نان و تخم مرغ و پنير و گوجه فرنگي.
نان و تخم مرغ و پنير و گوجه فرنگي.
 دو عدد بيسکوئيت با يک سيب/
يک تکه نان و يک موز / يک تکه
نان با دو عدد خرما / يک تکه
نان با يک سيب زميني متوسط يا دو عدد هويج پخته شده
/ نان و نصف تخم مرغ پخته شده
/ نان و پنير و خيار /
يک پياله شله زرد / يک نعلبکي
حلوا / 10 عدد پسته ريز و نرم
شده همراه با يک فنجان آب ميوه /
7 عدد بادام ريز و نرم شده با يک فنجان آب ميوه
/ نصف ليوان ماست با يک عدد خرما و يک تکه نان
/ يک تکه نان با کمي کره و
پنيرو...
دو عدد بيسکوئيت با يک سيب/
يک تکه نان و يک موز / يک تکه
نان با دو عدد خرما / يک تکه
نان با يک سيب زميني متوسط يا دو عدد هويج پخته شده
/ نان و نصف تخم مرغ پخته شده
/ نان و پنير و خيار /
يک پياله شله زرد / يک نعلبکي
حلوا / 10 عدد پسته ريز و نرم
شده همراه با يک فنجان آب ميوه /
7 عدد بادام ريز و نرم شده با يک فنجان آب ميوه
/ نصف ليوان ماست با يک عدد خرما و يک تکه نان
/ يک تکه نان با کمي کره و
پنيرو...

اگر بخواهيم ميان وعده ها را بر اساس هرم غذايي تنظيم کنيم مي
توانيم از جدول زير استفاده نماييم .
ميوه هاي تازه
مانند سيب ، موز ، هلو ، گلابي ( ورقه شده ) ، گيلاس ، انگور درشت
، ( ورقه شده يا پخته شده و يا حلقه شده ) پرتقال يا گريپ فروت (
تکه هاي کوچک ) ، توت فرنگي
ميوه هاي خشک :
سيب ، زرد آلو ، هلو ، گلابي ( تکه شده )
 خرما ، آلو ( خرد شده يا حلقه شده )
خرما ، آلو ( خرد شده يا حلقه شده )
 کشمش
کشمش
سبزي ها
مانند هويج ، نخود سبز يا باقلا سبز ( خوب پخته شده ) ، بروکلي ،
کلم سفيد به صورت بخارپز ، سيب زميني شيرين ( پخته شده يا به قطعات
کوچک تقسيم شده ).
 نخود فرنگي ( له شده آن . چون درسته ممکن است موجب حالت خفگي کودک
شود ).
نخود فرنگي ( له شده آن . چون درسته ممکن است موجب حالت خفگي کودک
شود ).
 سيب زميني ( پخته و به قطعات کوچک تقسيم شده )
سيب زميني ( پخته و به قطعات کوچک تقسيم شده )
فر آورده هاي لبني :
 تکه هاي پنير کم نمک ( به قطعات کوچک تقسيم شده )
تکه هاي پنير کم نمک ( به قطعات کوچک تقسيم شده )
 بستني ساده پاستوريزه
بستني ساده پاستوريزه
 ماست تازه
ماست تازه
 شير
شير

نان و غلات :
 نان با گندم کامل
نان با گندم کامل
 نوعي شيريني حلقوي که به تکه هاي کوچک خرد شده باشد
نوعي شيريني حلقوي که به تکه هاي کوچک خرد شده باشد
 بيسکوئيت هاي نازک ترد بدون نمک
بيسکوئيت هاي نازک ترد بدون نمک
 غلات برشته شده همراه با شير
غلات برشته شده همراه با شير
 کيک برنجي ( کيک تهيه شده با آرد برنج )
کيک برنجي ( کيک تهيه شده با آرد برنج )
 کيک هاي ساده
کيک هاي ساده
گوشت / گروه پروتئيني:
 ماهي ( کنسرو تن ماهي ، سالمون ، ساردين يا ماهي سفيد )
ماهي ( کنسرو تن ماهي ، سالمون ، ساردين يا ماهي سفيد )
 کره بادام زميني ( کاملاً نرم و به صورت ورقه نازک روي نان يا
بيسکوئيت ماليده شود).
کره بادام زميني ( کاملاً نرم و به صورت ورقه نازک روي نان يا
بيسکوئيت ماليده شود).

نکات مهم و قابل توجه در تغذيه کودک در سال دوم زندگي
 گرچه کودک تا پايان دو سالگي به شير مادر نياز دارد ولي اين نکته
اساسي را بايد در نظر داشت که در سن يک تا دو سالگي فقط 30% انرژي
مورد نياز کودک از شير مادر ( يا هر نوع شير ديگري که مصرف مي کند
) تأمين مي شود و 70% ديگر بايد از طريق غذاهايي که مي خورد فراهم
شود . به بيان ديگر کودک يک تا دو
ساله بايد دو برابر شير دريافتي ، غذا بخورد. بنابراين در
اين سن دفعات شير خوردن بايد 3 تا 4 مرتبه در شبانه روز و دفعات
تغذيه کودک ( به غير از شير مادر ) 5 تا 6 بار باشد.
گرچه کودک تا پايان دو سالگي به شير مادر نياز دارد ولي اين نکته
اساسي را بايد در نظر داشت که در سن يک تا دو سالگي فقط 30% انرژي
مورد نياز کودک از شير مادر ( يا هر نوع شير ديگري که مصرف مي کند
) تأمين مي شود و 70% ديگر بايد از طريق غذاهايي که مي خورد فراهم
شود . به بيان ديگر کودک يک تا دو
ساله بايد دو برابر شير دريافتي ، غذا بخورد. بنابراين در
اين سن دفعات شير خوردن بايد 3 تا 4 مرتبه در شبانه روز و دفعات
تغذيه کودک ( به غير از شير مادر ) 5 تا 6 بار باشد.
 بر خلاف سال اول که توصيه مي شد تغذيه با شير مادر مقدم بر غذاي
کمکي باشد در سال دوم با توجه به اهميت بيشتر غذاهاي جامد توصيه مي
شود که حتي المقدور شير مادر بعد از
غذا داده شود.
بر خلاف سال اول که توصيه مي شد تغذيه با شير مادر مقدم بر غذاي
کمکي باشد در سال دوم با توجه به اهميت بيشتر غذاهاي جامد توصيه مي
شود که حتي المقدور شير مادر بعد از
غذا داده شود.
 کودک حدود 30% انرژي ، 50% پروتئين ، 2% آهن ، 75% ويتامين
A
مورد نياز خود را از شير مادر به دست مي آورد.
در مورد ساير ويتامين ها و املاح نيز درصدي از طريق شير مادر و
بقيه بايد از طريق غذايي که به کودک داده مي شود تأمين گردد تا رشد
و تکامل او فراهم شود. البته چون تأمين مقدار مورد نياز پاره اي از
ويتامين ها و آهن از طريق تغذيه با شير مادر و غذا مقدور نيست لذا
استفاده از قطره
A
وD
يا مولتي ويتامين و قطره آهن تا پايان دو سالگي همچنان توصيه مي
شود.
کودک حدود 30% انرژي ، 50% پروتئين ، 2% آهن ، 75% ويتامين
A
مورد نياز خود را از شير مادر به دست مي آورد.
در مورد ساير ويتامين ها و املاح نيز درصدي از طريق شير مادر و
بقيه بايد از طريق غذايي که به کودک داده مي شود تأمين گردد تا رشد
و تکامل او فراهم شود. البته چون تأمين مقدار مورد نياز پاره اي از
ويتامين ها و آهن از طريق تغذيه با شير مادر و غذا مقدور نيست لذا
استفاده از قطره
A
وD
يا مولتي ويتامين و قطره آهن تا پايان دو سالگي همچنان توصيه مي
شود.
 بين يک تا 5/1 سالگي زمان انتقال تغذيه کودک از غذاهاي کمکي به
غذاهاي سفره خانواده است لذا توصيه مي شود در فاصله 12 تا 18 ماهگي
بسته به تحمل کودک و به تدريج ، غذاهاي سال اول زندگي به سفره
خانواده تبديل شود بنابراين هفته اي دو تا سه بار از همان غذاهاي
کم حجم ، مقوي و پر انرژي سال اول زندگي مانند سوپ گوشت و سبزي ها
مخلوط با کمي آرد و شير و شکر و يا کته نرم که با آب گوشت پخته شده
است بايد در برنامه غذايي او باشد و 4 تا 5
روز هم غذاي او را با غذاي خانواده مخلوط کرد تا کودک با بو ، مزه
و ظاهرغذاي خانواده هم آشنا شود و به تدريج غذاي خانواده را
جايگزين نمود.
بين يک تا 5/1 سالگي زمان انتقال تغذيه کودک از غذاهاي کمکي به
غذاهاي سفره خانواده است لذا توصيه مي شود در فاصله 12 تا 18 ماهگي
بسته به تحمل کودک و به تدريج ، غذاهاي سال اول زندگي به سفره
خانواده تبديل شود بنابراين هفته اي دو تا سه بار از همان غذاهاي
کم حجم ، مقوي و پر انرژي سال اول زندگي مانند سوپ گوشت و سبزي ها
مخلوط با کمي آرد و شير و شکر و يا کته نرم که با آب گوشت پخته شده
است بايد در برنامه غذايي او باشد و 4 تا 5
روز هم غذاي او را با غذاي خانواده مخلوط کرد تا کودک با بو ، مزه
و ظاهرغذاي خانواده هم آشنا شود و به تدريج غذاي خانواده را
جايگزين نمود.
 اگر شروع غذا يک باره و به صورت آن چه که در سفره خانواده است به
کودک داده شود کفايت پذيرش و هضم آن براي او مشکل مي شود. بنابراين
در ابتدا بايد تغييراتي در آن داد
مثلاً:
اگر شروع غذا يک باره و به صورت آن چه که در سفره خانواده است به
کودک داده شود کفايت پذيرش و هضم آن براي او مشکل مي شود. بنابراين
در ابتدا بايد تغييراتي در آن داد
مثلاً:
اگر در سفره خانواده برنج ( پلو ) به صورت کته يا پلوي کاملاً نرم
تهيه نشده است مي توان آن را با پشت قاشق و مخلوط با کمي آب خورش ،
نرم و له نمود يا اگر خوراک سيب زميني و گوشت و.... وعده غذايي
خانواده است ، کمي نان را در آب خوراک نرم کرده همراه با گوشت و
سيب زميني ( که با پشت قاشق له و نرم شده اند ) به کودک داد.
 نياز کودک به کلسيم و پروتئين عمدتاً از طريق شير مادر ، گوشت و
لبنياتي که در روز مي خورد ، تأمين مي شود.
نياز کودک به کلسيم و پروتئين عمدتاً از طريق شير مادر ، گوشت و
لبنياتي که در روز مي خورد ، تأمين مي شود.
 سفيده تخم مرغ را مي توان همان طور که در مورد زرده آن شروع شده
بود يعني کم کم و به صورت کاملاً پخته و سفت از مقدار کم شروع کرد
و به تدريج به يک سفيده کامل رساند بدين ترتيب کودک مي تواند يک
روز در ميان يک تخم مرغ کامل به صورت نيمرو ، املت يا آب پز بخورد
اما از سفيده تخم مرغ مي تواند هر روز استفاده کند.
سفيده تخم مرغ را مي توان همان طور که در مورد زرده آن شروع شده
بود يعني کم کم و به صورت کاملاً پخته و سفت از مقدار کم شروع کرد
و به تدريج به يک سفيده کامل رساند بدين ترتيب کودک مي تواند يک
روز در ميان يک تخم مرغ کامل به صورت نيمرو ، املت يا آب پز بخورد
اما از سفيده تخم مرغ مي تواند هر روز استفاده کند.
 از گروه هاي چربي و کربوهيدرات نيز بايد استفاده نمود . استفاده
کردن از اين گروه ها به صورت غني کردن غذاي کودک با روغن نباتي يا
کره تا حدي که جاي مواد غذايي ديگر را نگيرد و سبب کاهش اشتهاي او
نشود و استفاده از مواد نشاسته اي به صورت نان ، برنج، ماکاروني و
سيب زميني است تا انرژي مورد نياز کودک را فراهم نمايد.
از گروه هاي چربي و کربوهيدرات نيز بايد استفاده نمود . استفاده
کردن از اين گروه ها به صورت غني کردن غذاي کودک با روغن نباتي يا
کره تا حدي که جاي مواد غذايي ديگر را نگيرد و سبب کاهش اشتهاي او
نشود و استفاده از مواد نشاسته اي به صورت نان ، برنج، ماکاروني و
سيب زميني است تا انرژي مورد نياز کودک را فراهم نمايد.
 حبوبات ، غني ازمواد پروتئيني و املاح هستند که معمولاً از اواخر
سال اول زندگي به رژيم غذايي کودک اضافه مي شوند . در سال دوم نيز
به تدريج بر تنوع آن افزوده و به صورت کاملاً پخته شده ( بعد از
خيس کردن و جدا کردن پوست آن ) همراه با سيب زميني و روغن زيتون مي
تواند مورد استفاده قرار گيرد.
حبوبات ، غني ازمواد پروتئيني و املاح هستند که معمولاً از اواخر
سال اول زندگي به رژيم غذايي کودک اضافه مي شوند . در سال دوم نيز
به تدريج بر تنوع آن افزوده و به صورت کاملاً پخته شده ( بعد از
خيس کردن و جدا کردن پوست آن ) همراه با سيب زميني و روغن زيتون مي
تواند مورد استفاده قرار گيرد.
 در صورتي که فعاليت کودک زياد باشد ، با استفاده
از ميان وعده هاي انرژي زا
مانند خرما، کشمش ، مربا ، کمپوت ، ژله ، بيسکوئيت ، بستني
پاستوريزه ، بادام و پسته بو نداده ( ولي ريز و پودر شده مخلوط با
ماست ) به شرطي که جاي وعده اصلي غذا را نگيرند مفيد هستند.
در صورتي که فعاليت کودک زياد باشد ، با استفاده
از ميان وعده هاي انرژي زا
مانند خرما، کشمش ، مربا ، کمپوت ، ژله ، بيسکوئيت ، بستني
پاستوريزه ، بادام و پسته بو نداده ( ولي ريز و پودر شده مخلوط با
ماست ) به شرطي که جاي وعده اصلي غذا را نگيرند مفيد هستند.
 دادن غذاهاي خيلي شيرين و يا نوشيدني در حجم زياد در فاصله دو وعده
غذا معمولاً سبب کاهش اشتها شده و ممکن است کودک را از خوردن غذاي
اصلي باز دارد.
دادن غذاهاي خيلي شيرين و يا نوشيدني در حجم زياد در فاصله دو وعده
غذا معمولاً سبب کاهش اشتها شده و ممکن است کودک را از خوردن غذاي
اصلي باز دارد.

 همان طور که گفته شد هنوز هم معده کودک کوچک است و نبايد آن را با
آب يا آب ميوه و يا خود ميوه و نيز غذاهاي رقيق ، پر کرد.
همان طور که گفته شد هنوز هم معده کودک کوچک است و نبايد آن را با
آب يا آب ميوه و يا خود ميوه و نيز غذاهاي رقيق ، پر کرد.
 آب ميوه در حجم کم به عنوان يک نوشيدني خنک از ميوه هاي تازه و يا
استفاده از شربت هاي خانگي مانند شربت آب ليمو ( با ليمو ترش تازه
) شربت به ليمو و.... بعد از بازي و تقلاي کودک در يک روز گرم براي
او بسيار مطبوع و لذت بخش است.
آب ميوه در حجم کم به عنوان يک نوشيدني خنک از ميوه هاي تازه و يا
استفاده از شربت هاي خانگي مانند شربت آب ليمو ( با ليمو ترش تازه
) شربت به ليمو و.... بعد از بازي و تقلاي کودک در يک روز گرم براي
او بسيار مطبوع و لذت بخش است.
 مصرف ميوه هاي مختلف ، دو تا سه بار در روز به مقدار توصيه شده در
جدول صفحه 21 ، هم بخشي از نياز هاي کودک به ويتامين هاي
A
وC
را تأمين مي کند و هم به علت داشتن فيبر ، کار دستگاه گوارش او را
تسهيل مي نمايد.
مصرف ميوه هاي مختلف ، دو تا سه بار در روز به مقدار توصيه شده در
جدول صفحه 21 ، هم بخشي از نياز هاي کودک به ويتامين هاي
A
وC
را تأمين مي کند و هم به علت داشتن فيبر ، کار دستگاه گوارش او را
تسهيل مي نمايد.
 ميوه هاي آلرژي زا مانند کيوي ، خربزه و نيز موادي که هضم آن ها
مشکل است مانند پوست حبوبات هنوز نبايد مصرف شوند.
ميوه هاي آلرژي زا مانند کيوي ، خربزه و نيز موادي که هضم آن ها
مشکل است مانند پوست حبوبات هنوز نبايد مصرف شوند.
 در برنامه غذايي کودکان تنقلاتي مانند پفک ، چيپس ، شکلات و نوشابه
جايي ندارند.
در برنامه غذايي کودکان تنقلاتي مانند پفک ، چيپس ، شکلات و نوشابه
جايي ندارند.

فصل سوم
........................................................................
رفتارهاي غذايي کودکان 1 تا 2 سال
رفتارهاي غذايي کودکان يک تا دو ساله چگونه شکل مي گيرد؟
مغز فعال و پوياي کودک آماده دريافت همه پيا م هاي محيط زندگي و
اطرافيان است لذا عادات خوب غذايي هم بايد از سنين پايين به کودک
آموزش داده شود. آموزش عملي و عيني به مراتب اثر بخش تر از بيان
است. همه افراد بزرگ تر خانواده بايد
بدانند رفتار هاي غذايي آنان مي تواند براي افراد کوچک تر خانواده
الگو باشد . پس سر سفره و هنگام صرف غذا بايد مواظب باشيم
و حداقل به منظور آموزش فرزندانمان ، خودمان هم به هنگام غذا خوردن
مراقب رفتار و گفتارمان بوده و به عادت هاي خوب غذايي عمل کنيم
مثلاً بر سر سفره و هنگام غذا خوردن نگوييم که
" من اين غذا را دوست ندارم "
و يا " چقدر بد مزه و بد شکل است".
گفتار خوب و حسن رفتار و کردار در خانواده موجب ثبات شخصيت
رفتارهاي منطقي و صحيح در کودک مي شود ،
محيط هاي متشنج و عصبي خانواده آثار
زيان بخشي بر روح و روان کودک مي گذارد که بدون شک در عادات و
رفتار تغذيه اي آنان نيز اثر منفي خواهد گذاشت. در اين ميان
سلامت رواني مادر نقش عمده اي دارد. اضطراب ، افسردگي و يا رفتار
هاي وسواسي او مي تواند باعث کم اشتهايي يا بي اشتهايي و بد غذايي
کودک شود و بسياري از مشکلات رفتاري ، خلقي و تغذيه اي کودکان را
ايجاد نمايد.
والدين اکثر کودکاني که خوب غذا نمي خورند و بهانه گيري مي کنند
نمي دانند که کودک آنان در طول زندگي خود در حال تغييرات عادات
غذايي است. اين والدين معمولاً يا با فشار ، کودک خود را وادار به
خوردن مي کنند و يا با شوخي ، ادا ، حقه و.... غذا را داخل دهان او
مي گذارند . اين اعمال سبب مي شود کودک نسبت به غذا خوردن مقاومت
کند و در سال هاي بعد هم دچار مشکلات بيشتر شود.
کودکان ، با عادات بد غذايي متولد نمي شوند ما آنان را بد غذا ،
بار مي آوريم.
با رفتار هاي غذايي کودکان در سال دوم زندگي آشنا شويم ؟
 کودکان در اين سن استقلال خود را نشان مي دهند و مي خواهند بيشتر
کارهايشان از جمله غذا خوردن را خودشان انجام دهند. آنان دوست
دارند ريخت و پاش کنند در بشقابشان جستجو کرده و از انگشتان خود
براي غذا استفاده نمايند که اين رفتار بخشي از مرحله تکاملي آنان
است.
کودکان در اين سن استقلال خود را نشان مي دهند و مي خواهند بيشتر
کارهايشان از جمله غذا خوردن را خودشان انجام دهند. آنان دوست
دارند ريخت و پاش کنند در بشقابشان جستجو کرده و از انگشتان خود
براي غذا استفاده نمايند که اين رفتار بخشي از مرحله تکاملي آنان
است.
 آنان غذاي گرم را نسبت به غذاي سرد يا داغ ترجيح مي دهند.
آنان غذاي گرم را نسبت به غذاي سرد يا داغ ترجيح مي دهند.
 معمولاً با غذا بازي مي کند و صحنه
هاي غير قابل انتظاري ايجاد مي کنند ولي خودشان از اين کار
لذت مي برند.
معمولاً با غذا بازي مي کند و صحنه
هاي غير قابل انتظاري ايجاد مي کنند ولي خودشان از اين کار
لذت مي برند.
 اغلب نمي توانند بيش از 5 تا 10 دقيقه پشت سر هم براي غذا خوردن
وقت صرف کنند و اگر بتوانند سفره را ترک مي کنند و بعد دو مرتبه بر
مي گردند.
اغلب نمي توانند بيش از 5 تا 10 دقيقه پشت سر هم براي غذا خوردن
وقت صرف کنند و اگر بتوانند سفره را ترک مي کنند و بعد دو مرتبه بر
مي گردند.
 آداب غذا خوردن را مراعات نمي کنند در حين غذا خوردن و بعد از سير
شدن ، غذا را به اطراف پخش مي کنند.
آداب غذا خوردن را مراعات نمي کنند در حين غذا خوردن و بعد از سير
شدن ، غذا را به اطراف پخش مي کنند.
 گاهي غذا را در دهان نگه مي دارند و آن را نمي بلعند ولي ممکن است
براي خوردن همان غذا بعد از مدتي علاقه نشان دهند.
گاهي غذا را در دهان نگه مي دارند و آن را نمي بلعند ولي ممکن است
براي خوردن همان غذا بعد از مدتي علاقه نشان دهند.
 بيشتر به خواسته ها و تمايلات خود توجه دارند و کمتر به نظر ديگران
اهميت مي دهند.
بيشتر به خواسته ها و تمايلات خود توجه دارند و کمتر به نظر ديگران
اهميت مي دهند.
 از پدر و مادر و خواهر و برادرشان تقليد مي کنند.
از پدر و مادر و خواهر و برادرشان تقليد مي کنند.
 بعضي غذا ها نمي خورند و احتمال بروز عادات نامساعد غذايي از همين
جا سر چشمه مي گيرد.
بعضي غذا ها نمي خورند و احتمال بروز عادات نامساعد غذايي از همين
جا سر چشمه مي گيرد.
 بسياري اوقات تمايل بيشتر نشان دادن به خوردن بعضي از غذاها و يا
علاقه نشان دادن به غذا هايي که مناسب سنشان نيست و يا بازي کردن
با غذا به دليل بازيگوشي و حس استقلال طلبي آنان است نه اين که
واقعاً به آن غذاي خاص علاقه داشته و يا نسبت به بعضي غذاهاي ديگر
بي علاقه باشند . بنابراين پدر و مادر بايد با آرامش کامل و
بردباري و متانت با کودک مدارا کنند تا با مشکلات کمتري هنگام غذا
خوردن او روبرو شوند.
بسياري اوقات تمايل بيشتر نشان دادن به خوردن بعضي از غذاها و يا
علاقه نشان دادن به غذا هايي که مناسب سنشان نيست و يا بازي کردن
با غذا به دليل بازيگوشي و حس استقلال طلبي آنان است نه اين که
واقعاً به آن غذاي خاص علاقه داشته و يا نسبت به بعضي غذاهاي ديگر
بي علاقه باشند . بنابراين پدر و مادر بايد با آرامش کامل و
بردباري و متانت با کودک مدارا کنند تا با مشکلات کمتري هنگام غذا
خوردن او روبرو شوند.

چرا برخي کودکان از خوردن غذا امتناع مي کنند و چه بايد کرد ؟
امتناع کودک از خوردن غذا ممکن است به دلايل زير باشد:
 فعاليت زياد و در نتيجه خستگي
فعاليت زياد و در نتيجه خستگي
 فعاليت کم و در نتيجه کمتر گرسنه شدن
فعاليت کم و در نتيجه کمتر گرسنه شدن
 نخوابيدن
نخوابيدن
 کم بودن فاصله ميان وعده ها با غذاهاي اصلي
کم بودن فاصله ميان وعده ها با غذاهاي اصلي
 اظهار نظر مبني بر دوست نداشتن غذا توسط بزرگ تر ها
اظهار نظر مبني بر دوست نداشتن غذا توسط بزرگ تر ها
اما در عين حال اين امر ممکن است وسيله اي باشد که کودک مي خواهد
عدم وابستگي و استقلالش را نشان دهد که اين خود بخشي از مراحل
تکامل او است. والدين اگر هيجان زده باشند و به کودک فشار بياورند
سبب کندي جريان ترشح معده کودک و مانع از هضم غذاي وي مي شوند.
به علاوه کودک ممکن است اين نوع توجه
والدين را وسيله لذت خود قرار دهد يعني متوجه شود که امتناع از
خوردن ، يکي از راه هاي جلب توجه آنان است. کودک معمولاً
غذاي به خصوصي را براي مدتي دوست دارد و بعد ممکن است به غذاي
ديگري علاقه نشان دهد يعني کودک غذايي را که ديروز دوست داشته و مي
خورده ، امروز از خوردنش امتناع مي کند. در اين مورد ، والدين با
تغييراتي که در غذا مي دهند مانند تغيير در درجه حرارت و يا نوع
پخت يا شکل غذا ( به عنوان مثال دادن شير گرم يا سرد ، دادن تخم
مرغ آب پز يا نيمرو و املت به شرطي که زرده تخم مرغ را هنگام پختن
کاملاً هم بزنند ) و تعريف و تمجيد از غذا مي توانند آن را مورد
پسند و دلخواه کودک کنند . اگر کودک باز هم از خوردن امتناع کرد ،
والدين بايد صبور باشند و کودک را به
اجبار وادار به خوردن نکنند و پس از تمام شدن غذا بشقاب او
نيز با ساير بشقاب ها برداشته شود بدين ترتيب ، کودک ياد مي گيرد
که زمان صرف غذا نامحدود نيست و ضمناً باعث مي شود در وعده غذاي
بعد ، به اندازه کافي گرسنه باشد و غذا بخورد.
نتايج نيز نشان داده که دريافت انرژي هر کودک از يک وعده غذايي به
وعده ديگر بسيار متفاوت ولي کل انرژي دريافتي روزانه به طور قابل
توجهي ثابت است بدين معني که معمولاً کمبود کالري و مواد مغذي در
يک وعده را کودک در وعده هاي بعدي جبران مي کند
بنابراين وظيفه والدين ، انتخاب و
ارائه مواد غذايي مغذي و مناسب است و نه اصرار به کودک در خوردن
غذا .
چه کنيم تا کودک از خوردن غذا لذت ببرد ؟
 قبل از غذا دست ها و صورت کودک را بشوييد.
قبل از غذا دست ها و صورت کودک را بشوييد.
 ساعات برنامه غذايي را خيلي عوض نکنيد.
ساعات برنامه غذايي را خيلي عوض نکنيد.
 مراقب باشيد که زمان غذا خوردن ، کودک خيلي گرسنه و يا خيلي خسته
نباشد.
مراقب باشيد که زمان غذا خوردن ، کودک خيلي گرسنه و يا خيلي خسته
نباشد.
 سعي کنيد ميان وعده ها را 5/1 تا 2 ساعت قبل از وعده اصلي غذا
بدهيد.
سعي کنيد ميان وعده ها را 5/1 تا 2 ساعت قبل از وعده اصلي غذا
بدهيد.
 بهتر است ميان وعده ها خيلي شيرين ، حجيم يا چرب نباشند تا اشتهاي
کودک براي وعده اصلي غذا ، باقي بماند.
بهتر است ميان وعده ها خيلي شيرين ، حجيم يا چرب نباشند تا اشتهاي
کودک براي وعده اصلي غذا ، باقي بماند.
 براي دسر يک ماده شيرين انتخاب کنيد و آن را بلافاصله بعد از غذا
به او بدهيد که جزو غذا به حساب بيايد.
براي دسر يک ماده شيرين انتخاب کنيد و آن را بلافاصله بعد از غذا
به او بدهيد که جزو غذا به حساب بيايد.
 اگر غذاي جديدي به او مي دهيد که از خوردنش امتناع مي کند تعجب
نکنيد آن را همراه با غذايي که دوست دارد مثل برنج يا نان يا سيب
زميني به او بدهيد.
اگر غذاي جديدي به او مي دهيد که از خوردنش امتناع مي کند تعجب
نکنيد آن را همراه با غذايي که دوست دارد مثل برنج يا نان يا سيب
زميني به او بدهيد.
 غذاها را خيلي زود به زود و بر اساس تمايل او عوض نکنيد.
غذاها را خيلي زود به زود و بر اساس تمايل او عوض نکنيد.
 اگر کودک غذايي را دوست نداشت نبايد کلاً آن را از برنامه غذايي او
حذف کنيد بلکه مي توانيد با تغييراتي و در فرصت هاي ديگر ، آن را
امتحان کنيد.
اگر کودک غذايي را دوست نداشت نبايد کلاً آن را از برنامه غذايي او
حذف کنيد بلکه مي توانيد با تغييراتي و در فرصت هاي ديگر ، آن را
امتحان کنيد.
 هنگام غذا دادن دعوا نکنيد ، داد و قال راه نيندازيد و براي خوردن
غذا جايزه تعيين نکنيد.
هنگام غذا دادن دعوا نکنيد ، داد و قال راه نيندازيد و براي خوردن
غذا جايزه تعيين نکنيد.
 بگذاريد در مورد سير شدنش خودش تصميم بگيرد ، اگر در يک وعده مقدار
کمتري خورد مسلماً در وعده ديگر يا روز ديگر جبران مي کند.
بگذاريد در مورد سير شدنش خودش تصميم بگيرد ، اگر در يک وعده مقدار
کمتري خورد مسلماً در وعده ديگر يا روز ديگر جبران مي کند.
 به کودک به زور غذا ندهيد . در عين حال محيط او بايد آرام باشد و
حواس و توجه اش به مطلب ديگري جلب نشود . گاهي مادرها اجازه نمي
دهند که کودک مطابق ميل و نياز خود غذا بخورد در حالي که بهتر است
اشتياق و اشتهاي کودک حتماً در نظر گرفته شود.
به کودک به زور غذا ندهيد . در عين حال محيط او بايد آرام باشد و
حواس و توجه اش به مطلب ديگري جلب نشود . گاهي مادرها اجازه نمي
دهند که کودک مطابق ميل و نياز خود غذا بخورد در حالي که بهتر است
اشتياق و اشتهاي کودک حتماً در نظر گرفته شود.
 بهتر است کودک را به اجبار ، تشويق به غذا خوردن کنيد. علاقه به
غذا خوردن زماني به وجود مي آيد که غذا به صورت جالبي ارائه شود و
کودک ببيند که ديگران هم غذاهاي متنوع يا جديد را با لذت مي خورند.
بهتر است کودک را به اجبار ، تشويق به غذا خوردن کنيد. علاقه به
غذا خوردن زماني به وجود مي آيد که غذا به صورت جالبي ارائه شود و
کودک ببيند که ديگران هم غذاهاي متنوع يا جديد را با لذت مي خورند.
 غذا را به شکلي تهيه کنيد که خوردنش براي کودک آسان باشد . معمولاً
کودک گوشت چرخ کرده را بهتر از گوشت تکه اي مي پذيرد يا قطعات
کوچک سيب زميني و يا هويج پخته شده يا لقمه هاي کوچک را با ميل و
رغبت بيشتري مي خورد.
غذا را به شکلي تهيه کنيد که خوردنش براي کودک آسان باشد . معمولاً
کودک گوشت چرخ کرده را بهتر از گوشت تکه اي مي پذيرد يا قطعات
کوچک سيب زميني و يا هويج پخته شده يا لقمه هاي کوچک را با ميل و
رغبت بيشتري مي خورد.
 در سن يک تا دو سالگي با توجه به مراحل تکامل کودک ، شما انتظار
نداشته باشيد که هنگام غذا خوردن خيلي تميز و مرتب باشد. اين مرحله
ريخت و پاش به تدريج بهتر مي شود . برخي کارهاي او را مانند پرت
کردن غذا ، بازي کردن هنگام غذا خوردن و... را مي توان با آرامش و
ملايمت و به تدريج محدود کرد. بسياري از رفتارهاي غذايي ، آرام
آرام با بزرگ شدن کودک اصلاح مي شوند.
در سن يک تا دو سالگي با توجه به مراحل تکامل کودک ، شما انتظار
نداشته باشيد که هنگام غذا خوردن خيلي تميز و مرتب باشد. اين مرحله
ريخت و پاش به تدريج بهتر مي شود . برخي کارهاي او را مانند پرت
کردن غذا ، بازي کردن هنگام غذا خوردن و... را مي توان با آرامش و
ملايمت و به تدريج محدود کرد. بسياري از رفتارهاي غذايي ، آرام
آرام با بزرگ شدن کودک اصلاح مي شوند.
 به امتناع کودک از خوردن غذا در بعضي از شرايط توجه نماييد. گاهي
جدايي از مادر ، بيماري کودک ، شرايط خاص روحي کودک ، شب نخوابيدن
، عدم استفاده از آفتاب و هواي سالم و پاک ، نداشتن فعاليت کافي ،
گوشه گيري کودک و گاهي اوقات وسواس بيش از اندازه مادر در مورد
اين که موقع غذا خوردن بايد همه چيز تميز بماند و لباس کودک کثيف
نشود و امثال آن ممکن است بر علاقه و اشتهاي او و يا امتناع از غذا
خوردن موثرباشد.
به امتناع کودک از خوردن غذا در بعضي از شرايط توجه نماييد. گاهي
جدايي از مادر ، بيماري کودک ، شرايط خاص روحي کودک ، شب نخوابيدن
، عدم استفاده از آفتاب و هواي سالم و پاک ، نداشتن فعاليت کافي ،
گوشه گيري کودک و گاهي اوقات وسواس بيش از اندازه مادر در مورد
اين که موقع غذا خوردن بايد همه چيز تميز بماند و لباس کودک کثيف
نشود و امثال آن ممکن است بر علاقه و اشتهاي او و يا امتناع از غذا
خوردن موثرباشد.

 کودک ، در زمان غذا خوردن بايد در محل امن و راحتي قرار گيرد ،
مشتاق غذا خوردن باشد و بدون عجله به او غذا داده شود با زور و
تهديد يا رشوه وادار به غذا خوردن نشود . اگر به هر علتي از خوردن
يک وعده غذا خودداري مي کند بايد بدون هيچگونه نگراني و اضطراب آن
نوبت تغذيه را به تأخير انداخت و يا حتي از آن صرف نظر نمود.
مطمئناً در وعده هاي ديگر جبران خواهد کرد.
کودک ، در زمان غذا خوردن بايد در محل امن و راحتي قرار گيرد ،
مشتاق غذا خوردن باشد و بدون عجله به او غذا داده شود با زور و
تهديد يا رشوه وادار به غذا خوردن نشود . اگر به هر علتي از خوردن
يک وعده غذا خودداري مي کند بايد بدون هيچگونه نگراني و اضطراب آن
نوبت تغذيه را به تأخير انداخت و يا حتي از آن صرف نظر نمود.
مطمئناً در وعده هاي ديگر جبران خواهد کرد.
 در ابتدا کودک 1 تا 2 ساله ممکن است براي گرفتن يا برداشتن غذا از
انگشتانش استفاده کند ولي به تدريج مي تواند ياد بگيرد که چگونه از
قاشق به طور صحيح استفاده کند به ويژه اگر خيلي گرسنه باشد کم کم
در گرفتن چنگال و ليوان مهارت پيدا مي کند و مي تواند ليوان را با
يک دست بگيرد و شير يا مايعات را از فنجان يا ليوان بنوشد.
در ابتدا کودک 1 تا 2 ساله ممکن است براي گرفتن يا برداشتن غذا از
انگشتانش استفاده کند ولي به تدريج مي تواند ياد بگيرد که چگونه از
قاشق به طور صحيح استفاده کند به ويژه اگر خيلي گرسنه باشد کم کم
در گرفتن چنگال و ليوان مهارت پيدا مي کند و مي تواند ليوان را با
يک دست بگيرد و شير يا مايعات را از فنجان يا ليوان بنوشد.
 ظرف غذا بايد کوچک و کمي گود باشد تا غذا از آن بيرون نريزد . قاشق
و چنگال و ليوان هم بايد کوچک ، سبک و طوري باشد که کودک به راحتي
آن را بردارد و نگهدارد. بهتر است از قاشق و چنگال و بشقاب نشکن
استفاده کنيد و قاشقي را که او را به ياد قاشق دارو مي اندازد به
کار نبريد.
ظرف غذا بايد کوچک و کمي گود باشد تا غذا از آن بيرون نريزد . قاشق
و چنگال و ليوان هم بايد کوچک ، سبک و طوري باشد که کودک به راحتي
آن را بردارد و نگهدارد. بهتر است از قاشق و چنگال و بشقاب نشکن
استفاده کنيد و قاشقي را که او را به ياد قاشق دارو مي اندازد به
کار نبريد.

 کودک را به ويژه در شروع غذا که گرسنه است تشويق نماييد تا عليرغم
ريخت و پاشي که مي کند خودش غذا بخورد تا اين که کار ياد بگيرد و
مهارت و اعتماد به نفس پيدا کند.
کودک را به ويژه در شروع غذا که گرسنه است تشويق نماييد تا عليرغم
ريخت و پاشي که مي کند خودش غذا بخورد تا اين که کار ياد بگيرد و
مهارت و اعتماد به نفس پيدا کند.
 اگر از خوردن خسته شد يا همزمان که خودش غذا مي خورد شماهم او را
کمک کنيد و با قاشق ، غذا را در دهانش بگذاريد.
اگر از خوردن خسته شد يا همزمان که خودش غذا مي خورد شماهم او را
کمک کنيد و با قاشق ، غذا را در دهانش بگذاريد.
اگر کودک به خوردن بعضي از غذاها علاقه نشان ندهد چه بايد کرد ؟
اگر کودک علاقه کافي به خوردن بعضي از انواع غذاها ندارد مادر بايد
آن غذا را به روش هاي مختلف درست کند تا همان ماده غذايي با مزه و
طعم متفاوت مورد استفاده کودک قرار گيرد اگر باز هم از خوردن
امتناع کرد مي توان از جانشين هاي آن ماده غذايي استفاده نمود. لکن
ارائه نوع غذا را هر چند يک بار از سر گرفت.
بعضي از مادران شکايت دارند که کودکشان گوشت تکه يا تخم مرغ نمي
خورد و يا شير کم مي خورد و يا شيريني زياد طلب مي کند. در زير چند
پيشنهاد براي راهنمايي اين مادران آورده شده است:
 کودکاني
که گوشت تکه اي نمي خورند:
کودکاني
که گوشت تکه اي نمي خورند:
 بهتر است گوشت را به قطعات بسيار کوچک و ريز تقسيم کنيد که به خوبي
پخته شود مثلاً به صورت حليم گندم درآيد.
بهتر است گوشت را به قطعات بسيار کوچک و ريز تقسيم کنيد که به خوبي
پخته شود مثلاً به صورت حليم گندم درآيد.
 قطعات بسيار ريز گوشت را مخلوط با حبوبات کاملاً بپزيد و نرم کنيد
همراه با يک قاشق غذا خوري روغن زيتون و يک قاشق مربا خوري آب ليمو
ترش يا آب نارنج تازه به کودک بدهيد.
قطعات بسيار ريز گوشت را مخلوط با حبوبات کاملاً بپزيد و نرم کنيد
همراه با يک قاشق غذا خوري روغن زيتون و يک قاشق مربا خوري آب ليمو
ترش يا آب نارنج تازه به کودک بدهيد.
 گوشت چرخ کرده را به صورت کوفته قلقلي درآوريد يا به صورت مخلوط با
گوجه فرنگي به جاي سس روي ماکاروني بريزيد يا کتلت ( مخلوط گوشت و
سيب زميني و تخم مرغ ) به شکل هاي کوچک و زيبا تهيه کنيد و يا به
صورت مخلوط با آب گوجه فرنگي و لوبيا و برنج ( لوبيا پلو ) بپزيد.
گوشت چرخ کرده را به صورت کوفته قلقلي درآوريد يا به صورت مخلوط با
گوجه فرنگي به جاي سس روي ماکاروني بريزيد يا کتلت ( مخلوط گوشت و
سيب زميني و تخم مرغ ) به شکل هاي کوچک و زيبا تهيه کنيد و يا به
صورت مخلوط با آب گوجه فرنگي و لوبيا و برنج ( لوبيا پلو ) بپزيد.
 از گوشت مرغ يا ماهي استفاده کنيد.
از گوشت مرغ يا ماهي استفاده کنيد.
 اگرکودک هيچ يک از انواع گوشت را نمي خورد موقتاً از جانشين هاي آن
استفاده کنيد مثل زرده تخم مرغ ، سفيده تخم مرغ ، عدس ، پنير و
بادام يا پنير و گردو ، لوبيا چيتي پخته شده ، بادام زميني بدون
پوست ، شير و ماست.
اگرکودک هيچ يک از انواع گوشت را نمي خورد موقتاً از جانشين هاي آن
استفاده کنيد مثل زرده تخم مرغ ، سفيده تخم مرغ ، عدس ، پنير و
بادام يا پنير و گردو ، لوبيا چيتي پخته شده ، بادام زميني بدون
پوست ، شير و ماست.
 برنج را در آب گوشت يا مرغي که مي پزد بريزيد و به صورت کته نرم ،
با انواع سبزي ها و يا يکي از انواع حبوبات مثل عدس ، به او بدهيد.
برنج را در آب گوشت يا مرغي که مي پزد بريزيد و به صورت کته نرم ،
با انواع سبزي ها و يا يکي از انواع حبوبات مثل عدس ، به او بدهيد.
 کودکاني که اصلاً گوشت نمي خورند بايد از نظر کمبود آهن مورد
ارزيابي قرار گيرند.
کودکاني که اصلاً گوشت نمي خورند بايد از نظر کمبود آهن مورد
ارزيابي قرار گيرند.
 اگر تخم مرغ سفت شده را نمي خورند:
اگر تخم مرغ سفت شده را نمي خورند:
 تخم مرغ سفت شده را با کمي کره يا شير نرم کنيد.
تخم مرغ سفت شده را با کمي کره يا شير نرم کنيد.
 زرده و سفيد تخم مرغ را بريزيد و داخل سوپ بريزيد و بگذاريد
بجوشد.
زرده و سفيد تخم مرغ را بريزيد و داخل سوپ بريزيد و بگذاريد
بجوشد.
 زرده و سفيده تخم مرغ را با کمي شير ( دو قاشق غذا خوري ) مخلوط
کرده و در روغن بپزيد .( خاگينه )
زرده و سفيده تخم مرغ را با کمي شير ( دو قاشق غذا خوري ) مخلوط
کرده و در روغن بپزيد .( خاگينه )
 سيب زميني پخته شده و تخم مرغ سفت شده را رنده کنيد و به آن کمي
کره يا روغن زيتون بزنيد ( تقريباً مثل سالاد الويه ولي بدون سس
مايونز ) / يا به آن ماست و روغن زيتون يا کمي شير اضافه کنيد.
سيب زميني پخته شده و تخم مرغ سفت شده را رنده کنيد و به آن کمي
کره يا روغن زيتون بزنيد ( تقريباً مثل سالاد الويه ولي بدون سس
مايونز ) / يا به آن ماست و روغن زيتون يا کمي شير اضافه کنيد.
 تخم مرغ را بزنيد و با نصف استکان ماست در ته قابلمه اي که براي او
کته درست مي کنيد بريزيد . ( مثل ته چين )
تخم مرغ را بزنيد و با نصف استکان ماست در ته قابلمه اي که براي او
کته درست مي کنيد بريزيد . ( مثل ته چين )
 ماکاروني را بپزيد آب کش کنيد يک تخم مرغ را بزنيد و با يک استکان
شير مخلوط کنيد ، کمي پنير در آن رنده کنيد و با ماکاروني دم کنيد.
ماکاروني را بپزيد آب کش کنيد يک تخم مرغ را بزنيد و با يک استکان
شير مخلوط کنيد ، کمي پنير در آن رنده کنيد و با ماکاروني دم کنيد.
 تخم مرغ را بزنيد و با کمي خامه و آب ليمو به سوپ اضافه کنيد و
بگذاريد بپزد.
تخم مرغ را بزنيد و با کمي خامه و آب ليمو به سوپ اضافه کنيد و
بگذاريد بپزد.
توجه
:
( از مصرف تخم مرغ خام يا نيم
پز ، پرهيز کنيد. )
 اگر شير مادر يا هيچ شير ديگري را نمي خورند :
اگر شير مادر يا هيچ شير ديگري را نمي خورند :
 ماست را جانشين شير کنيد و دوغ و ماست را در وعده هاي غذاي کودک
بگنجانيد.
ماست را جانشين شير کنيد و دوغ و ماست را در وعده هاي غذاي کودک
بگنجانيد.
 در بعضي از غذاها از شيراستفاده کنيد مثلاً آرد و کره و شير را به
سوپ اضافه کنيد و يا ماکاروني را با شير و پنير درست کنيد . به
کودک شير برنج و فرني بدهيد.
در بعضي از غذاها از شيراستفاده کنيد مثلاً آرد و کره و شير را به
سوپ اضافه کنيد و يا ماکاروني را با شير و پنير درست کنيد . به
کودک شير برنج و فرني بدهيد.
 با شير و کره و پنير و کمي آرد ، سس درست کنيد روي ماکاروني يا روي
سبزي هاي پخته شده بريزيد.
با شير و کره و پنير و کمي آرد ، سس درست کنيد روي ماکاروني يا روي
سبزي هاي پخته شده بريزيد.
 اگر سبزي يا ميوه نمي خورند :
اگر سبزي يا ميوه نمي خورند :
 کودکان ممکن است در اين سن
يک نوع ميوه يا سبزي را نخورند
و نوع ديگر را بهتر بپذيرند هر کدام را که بهتر مي خورند بيشتر
بدهيد اما گهگاه سبزي ها يا ميوه هايي را که نمي خورند باز امتحان
نموده و پيشنهاد کنيد.
کودکان ممکن است در اين سن
يک نوع ميوه يا سبزي را نخورند
و نوع ديگر را بهتر بپذيرند هر کدام را که بهتر مي خورند بيشتر
بدهيد اما گهگاه سبزي ها يا ميوه هايي را که نمي خورند باز امتحان
نموده و پيشنهاد کنيد.
 سبزي هايي
مثل کرفس و هويج را بپزيد ( نه خيلي زياد که له شود بلکه کمي ترد
باشد ) و بگذاريد کودک آن را با دست بردارد و بخورد.
سبزي هايي
مثل کرفس و هويج را بپزيد ( نه خيلي زياد که له شود بلکه کمي ترد
باشد ) و بگذاريد کودک آن را با دست بردارد و بخورد.
 سبزي ها را ريز کرده و در سوپ او بريزيد.
سبزي ها را ريز کرده و در سوپ او بريزيد.
 کمي ماست چکيده بر روي سبزي هاي پخته بريزيد يا سبزي را با نان و
پنير به او بدهيد.
کمي ماست چکيده بر روي سبزي هاي پخته بريزيد يا سبزي را با نان و
پنير به او بدهيد.
 اگر ميوه نمي خورد ،
آن را را رنده کرده يا به تکه هاي کوچک تقسيم کنيد و با کمي خامه
يا ژله به او بدهيد ( مثل سالاد ميوه ) يا در تهيه ژله به جاي آب ،
آب ميوه بريزيد يا ژله درست کنيد و تکه هاي بسيار کوچک ميوه را به
ژله اضافه نماييد.
اگر ميوه نمي خورد ،
آن را را رنده کرده يا به تکه هاي کوچک تقسيم کنيد و با کمي خامه
يا ژله به او بدهيد ( مثل سالاد ميوه ) يا در تهيه ژله به جاي آب ،
آب ميوه بريزيد يا ژله درست کنيد و تکه هاي بسيار کوچک ميوه را به
ژله اضافه نماييد.
فراموش نکنيد که ميوه و سبزي ها را قبل از مصرف بايد خوب بشوييد و
ضد عفوني نماييد.

 اگر
شيريني زياد مي خورند :
اگر
شيريني زياد مي خورند :
چون عادت به خوردن مواد شيرين از کودکي شکل مي گيرند. لذا براي
پيشگيري از به وجود آمدنن اين عادت بايد:
 خريد شيريني و درست کردن غذاهاي شيرين را کاهش دهيد.
خريد شيريني و درست کردن غذاهاي شيرين را کاهش دهيد.
 در غذاهاي شيريني که تهيه مي کنيد ، از شکر کمتري استفاده نماييد.
در غذاهاي شيريني که تهيه مي کنيد ، از شکر کمتري استفاده نماييد.
 مواد شيرين مثل بستني و شکلات را به عنوان جايزه به کودک ندهيد
بلکه مقدار کمي از آن را جزء برنامه غذاييش بگذاريد.
مواد شيرين مثل بستني و شکلات را به عنوان جايزه به کودک ندهيد
بلکه مقدار کمي از آن را جزء برنامه غذاييش بگذاريد.
 مراقب دندان هاي کودک نيز باشيد و بعد از مصرف مواد شيرين به او
کمي آب بدهيد تا بخورد و دندان هاي او را مسواک بزنيد.
مراقب دندان هاي کودک نيز باشيد و بعد از مصرف مواد شيرين به او
کمي آب بدهيد تا بخورد و دندان هاي او را مسواک بزنيد.
رعايت نکات ايمني هنگام غذا خوردن کودک
کودکان يک تا دو ساله هنوز در معرض خطر خفگي هستند و مواد غذايي
مانند سوسيس ، دانه انگور ، سبزي هاي خام ، فندق ، بادام ، ذرت بو
داده ، آب نبات و غيره نبايد در دسترسشان باشد.همچنين وقتي دراز
کشيده اند و يا در حال دويدن هستند نبايد به انان غذا بدهيد.
1)
کودک
را هنگام غذا خوردن تنها نگذاريد . هميشه يک نفر بايد بر غذا خوردن
کودک نظارت داشته باشد . ( حتي تا 3 سالگي )
2)
او را بنشانيد و غذا بدهيد. مراقب جويدن غذا و بلعيدن او باشيد.
3)
همزمان با افزايش دندان هاي کودک ، غلظت و سفتي غذا را بيشتر کنيد
و غذاهايي بدهيد که قابل جويدن باشد.
4)
مواد غذايي که احتمال دارد باعث خفگي کودک شود مانند سوسيس ، شکلات
، آب نبات ، تخمه و آجيل ، انگور و تکه هاي درشت گوشت را دردسترس
او قرار ندهيد.
5)
خوردن سبزي هاي خام براي کودکان يک تا دو ساله مشکل است و سبزي
هايي مانند هويج ، گوجه فرنگي هاي کوچک درسته ، نخود سبز درسته و
کرفس چون ممکن است سبب خفگي کودک شوند نبايد مصرف شوند ولي اين
مسئله دليل نمي شود که آنان را ازخوردن سبزي هاي پخته شده و در
قطعات کوچک قابل جويدن ، محروم نمائيد.
6)
تکه هاي درشت هر ماده غذايي و يا يک قاشق پر ( به شکل کروي ) از
کره بادام زميني خطرناک است و نبايد به کودکان کوچک تر از 4 ساله
داده شود همين موضوع براي هر نوع مغزها يا آجيل ها ، بادام زميني
يا ذرت نيز صادق است ، چون کودکان خردسال نمي توانند اين گونه مواد
غذايي را کاملاً بجوند و به يک غلظت مناسب براي قورت دادن برسانند
. مثلاً يک تکه بزرگ از کره بادام زميني ممکن است به کام کودک
بچسبد و سبب خفگي او شود.
7)
اگر کودک در اتومبيل يا در کالسکه در حال حرکت است به او غذا
ندهيد.
8)
مواد غذايي نه تنها از نظر کميت و کيفيت بايد کامل و مناسب باشند
بلکه شرايط محيطي که کودک در آن تغذيه مي شود نيز از نظر رواني
مساعد و مطلوب باشد تا کودک از خوردن غذا لذت برده و به آن تمايل
نشان دهد.
رعايت نکات بهداشتي در تهيه غذاي کودک
 دست ها را قبل از تهيه يا دادن غذا بشوييد.
دست ها را قبل از تهيه يا دادن غذا بشوييد.
 ميوه ها و سبزي ها را قبل از پختن يا خام خودن به دقت بشوييد.
ميوه ها و سبزي ها را قبل از پختن يا خام خودن به دقت بشوييد.
 ظرف ها را با آب داغ و مايع ظرفشويي و با استفاده از يک پارچه تميز
، بشوييد.
ظرف ها را با آب داغ و مايع ظرفشويي و با استفاده از يک پارچه تميز
، بشوييد.
 از اسفنج استفاده نکنيد ، زيرا اغلب موجب گسترش ميکروب ها مي شود.
از اسفنج استفاده نکنيد ، زيرا اغلب موجب گسترش ميکروب ها مي شود.
 ظرف ها را پس از شستن بگذاريد در هوا خشک شوند.
ظرف ها را پس از شستن بگذاريد در هوا خشک شوند.
 تخته هاي خردکن مواد غذايي را به ويژه اگر براي بريدن گوشت خام از
آن ها استفاده کرده ايد با آب داغ و مايع ظرف شويي کاملاً بشوييد.
تخته هاي خردکن مواد غذايي را به ويژه اگر براي بريدن گوشت خام از
آن ها استفاده کرده ايد با آب داغ و مايع ظرف شويي کاملاً بشوييد.
 فقط از تخته هايي استفاده کنيد که جنس آن ها از مواد بدون منفذ
باشد.
فقط از تخته هايي استفاده کنيد که جنس آن ها از مواد بدون منفذ
باشد.
 غذاها را خوب بپزيد به خصوص اگر حاوي گوشت قرمز ، طيور ، ماهي يا
تخم مرغ باشند.
غذاها را خوب بپزيد به خصوص اگر حاوي گوشت قرمز ، طيور ، ماهي يا
تخم مرغ باشند.
 اگر غذاهاي پخته شده فوراً مصرف نشدند آن ها را در ظرف در پوش داري
گذاشته و در يخچال يا فريزر بگذاريد.
اگر غذاهاي پخته شده فوراً مصرف نشدند آن ها را در ظرف در پوش داري
گذاشته و در يخچال يا فريزر بگذاريد.
 غذاهاي پخته شده را که در يخچال مي گذاريد طي 24 ساعت مصرف کنيد.
غذاهاي پخته شده را که در يخچال مي گذاريد طي 24 ساعت مصرف کنيد.
 غذاهايي را که در يخچال يل فريزر نگهداري کرده ايد فقط يک بار مي
توانيد دوباره حرارت دهيد.
غذاهايي را که در يخچال يل فريزر نگهداري کرده ايد فقط يک بار مي
توانيد دوباره حرارت دهيد.
 غذاهاي منجمد را قبلاً در يخچال بگذاريد و يا زير آب سرد ذوب کنيد
. هرگز آن ها را روي ميز آشپزخانه يا در ظرف آب گرم قرار ندهيد.
غذاهاي منجمد را قبلاً در يخچال بگذاريد و يا زير آب سرد ذوب کنيد
. هرگز آن ها را روي ميز آشپزخانه يا در ظرف آب گرم قرار ندهيد.
 براي گرم کردن مواد غذايي مايع مانند مانند سوپ ها آن ها را
بجوشانيد.
براي گرم کردن مواد غذايي مايع مانند مانند سوپ ها آن ها را
بجوشانيد.
 مواد غذايي خشک مانند برنج و شکر را در ظروف بدون منفذ و داراي در
محکم نگهداري کنيد.
مواد غذايي خشک مانند برنج و شکر را در ظروف بدون منفذ و داراي در
محکم نگهداري کنيد.
 مواد شوينده و داروها را دوراز غذا ، همچنين دور از دسترس کودکان
نگهداري کنيد.
مواد شوينده و داروها را دوراز غذا ، همچنين دور از دسترس کودکان
نگهداري کنيد.
فصل چهارم
..................................................
دانستني هاي مفيد
چه زمان و چگونه مي توان کودک را از شير مادر گرفت؟
زمان از شير گرفتن ، در کشور هاي مختلف متفاوت است و آخرين اطلاعات
و توصيه ها ،
سنين دو سالگي به بعد را پيشنهاد مي کنند.
تصميم در مورد از شير گرفتن بستگي به شرايط جسمي ، رواني مادر و
کودک و ويژگي هاي خانواده دارد.
بهترين روش از شير گرفتن ، روش تدريجي است
اين روش اغلب بدون مشکل و در طي چند ماه اتفاق مي افتد و براي هر
دو ، هم مادر و هم کودک بسيار راحت تر است. از شير گرفتن چون
تدريجي است ، درد پستان و احياناً عفونت پستان همچنين مشکلات عصبي
، رواني و تغييرات هورموني که معمولاً در يک باره از شير گرفتن
اتفاق مي افتند در مادر به وجود نمي آيد و کودک دچار ضربه رواني هم
نمي شود . به اين ترتيب کودک کم کم علاقه به شير خوردن را از دست
مي دهد و ممکن است خودش يک باره آن را کنار بگذارد.
بنابراين بعد از دو سال کامل که کودک از شير مادر بهره مند شده است
و هر روز 5 وعده غذا ( سه وعده غذاي اصلي و دو ميان وعده ) مي خورد
و مايعات را هم با ليوان مي نوشد ، مي توان يک تا دو وعده شير
پاستوريزه ( هر بار 200 ميلي ليتر ) يا مايعات مقوي را جايگزين شير
مادر کرد. در طي مدت از شير گرفتن ، به مادر توصيه مي شود که خود
پيشنهاد شير دادن نکند ولي اگر زماني کودک تمايل به شير خوردن داشت
از او دريغ ننمايد ، به ويژه وقتي کودک بيمار باشد که فقط اشتها به
خوردن شير مادر دارد و غذاي ديگري را تحمل نمي کند.
توصيه هاي زير براي از
شيرگرفتن کودک فقط به عنوان يک راهنما براي مادران عزيز است :
 اول
به تدريج وعده هاي شير قبل و بعد از
ظهر را کم کنيد به اين ترتيب که فاصله شير دادن ها را بيشتر کنيد
تا خود به خود يک وعده شيردهي حذف شود
ولي قبل از خواب ظهر و قبل از خواب
شب و صبح ها بعد از بيدار شدن کودک ، شير خودتان را به او بدهيد.
اول
به تدريج وعده هاي شير قبل و بعد از
ظهر را کم کنيد به اين ترتيب که فاصله شير دادن ها را بيشتر کنيد
تا خود به خود يک وعده شيردهي حذف شود
ولي قبل از خواب ظهر و قبل از خواب
شب و صبح ها بعد از بيدار شدن کودک ، شير خودتان را به او بدهيد.
براي قطع وعده هاي شيرروزانه ، اقدامات زير را انجام دهيد :
_ برنامه هميشگي روزانه را عوض کنيد مثلاً اگر او را از مهد کودک
بر مي داريد به جاي اين که به منزل بياييد به فروشگاه يا پارک
برويد تا سرگرم شود و هوس شير خوردن نکند.
_ سرگرمي هاي جديد برايش فراهم کنيد.
_ زمان شير خوردن او
را پيش بيني کنيد و چيزي در دسترس داشته باشيد مثلاً يک ميان وعده
يا يک نوشيدني مورد علاقه او را همراه داشته باشيد.
_ اگر در صندلي يا محل مخصوصي هميشه به کودک شير مي داديد از اين
محل استفاده نکنيد تا کودک بياد شير خوردن نيفتد و تقاضاي شير
نکند.
_ اجازه ندهيد کودک شما را بدون لباس ببيند و هوس شير خوردن کند.
 در
مرحله بعد ،
وعده قبل از خواب ظهر و سپس وعده شير دادن ( بعد از بيدار شدن کودک
) را قطع کنيد . براي انجام اين کار در صورت امکان از ساير افراد
خانواده کمک بگيريد يعني سعي کنيد زودتر از کودک از خواب بيدار
شويد تا هنگامي که او بيدار مي شود ، همسرتان يا يکي ديگر از افراد
آشناي خانواده در کنارش باشد.
در
مرحله بعد ،
وعده قبل از خواب ظهر و سپس وعده شير دادن ( بعد از بيدار شدن کودک
) را قطع کنيد . براي انجام اين کار در صورت امکان از ساير افراد
خانواده کمک بگيريد يعني سعي کنيد زودتر از کودک از خواب بيدار
شويد تا هنگامي که او بيدار مي شود ، همسرتان يا يکي ديگر از افراد
آشناي خانواده در کنارش باشد.
 و بالاخره
براي قطع شير خوردن قبل از خواب ، اول يک شب در ميان و پس از چند
شب ، آن را دو شب در ميان و باز بعد از چند شب آن را سه شب در ميان
تا به تدريج ، خود کودک ديگر تقاضاي شير نکند.
و بالاخره
براي قطع شير خوردن قبل از خواب ، اول يک شب در ميان و پس از چند
شب ، آن را دو شب در ميان و باز بعد از چند شب آن را سه شب در ميان
تا به تدريج ، خود کودک ديگر تقاضاي شير نکند.
بعد از قطع شير دهي ، چه تغييراتي به وجود مي آيد و مادر چه بايد
بکند ؟
1)
ممکن است ترشح شير تا چند ماه وجود داشته باشد که شبيه کلستروم
است، بعد غليظ تر شده و بالاخره قطع مي شود.
2)
مقداري از آب بدن دفع مي شود لذا وزن مادر تا حدودي کاهش مي يابد.
3)
دانه هاي چربي روي پستان به تدريج کم مي شوند.
توصيه مي شود که مادر بعد از قطع شير دادن :
 دريافت کالري روزانه خود را کمتر کند تا بتواند چربي هاي ذخيره شده
را از دست بدهد.
دريافت کالري روزانه خود را کمتر کند تا بتواند چربي هاي ذخيره شده
را از دست بدهد.
 براي جلوگيري از شل شدن و افتادگي پستان ها هر روز ورزش کند به
ويژه حرکات ورزشي که در هنگام شنا کردن انجام مي شود.
براي جلوگيري از شل شدن و افتادگي پستان ها هر روز ورزش کند به
ويژه حرکات ورزشي که در هنگام شنا کردن انجام مي شود.
 از سينه بند نسبتاً محکم استفاده کند.
از سينه بند نسبتاً محکم استفاده کند.
توجه :
قطع شيردهي به عنوان قطع
ارتباط عاطفي تلقي نمي شود بلکه در مواقعي که کودک نياز به درآغوش
گرفتن دارد ، خسته يا افسرده است و يا درد دارد مادر بايد او را با
مهرباني در آغوش بگيرد و آرام کند و عشق و علاقه خود را اين بار نه از
طريق شير دادن بلکه از طريق نوازش کردن و محبت کردن ، به او نشان دهد.
پروتئين ، ويتامين ها و املاح در کدام مواد غذايي وجود دارند ؟
 پروتئين
:
پروتئين
:
شير مادر
، شير تازه ، ماست ، پودر شير ، بادام زميني ، حبوبات ، پنير ، تخم
مرغ ، ماهي ، گوشت قرمز و گوشت مرغ
 ويتامين
A
:
ويتامين
A
:
شير مادر به ويژه آغوز ، شير ، کره ، تخم مرغ ، جگر ، سبزي با برگ
سبز تيره ، کدو تنبل ، انبه ، هويج
جگر به اندازه يک تخم مرغ متوسط ، يک هويج
کوچک ، يک انبه کوچک ، 5/1 فنجان سبزي هاي با برگ سبز تيره ( خرد
شده ) ، يک عدد سيب زميني شيرين متوسط ، يک ليتر شير پاستوريزه
هر کدام تقريباً 500 واحد رتينول ويتامين
A
دارند.
 ويتامين
D
:
ويتامين
D
:
شير هاي غني شده ، کره ، پنير ، ماهي هاي چرب ، تخم مرغ ، جگر ،
روغن کبد ماهي و نور آفتاب که منبع اصلي تأمين ويتامين
D
است.
 ويتامين
B1
يا تيامين :
ويتامين
B1
يا تيامين :
شير ، تخم مرغ ، جگر، گوشت قرمز ، گوشت پرندگان ، حبوبات
 ويتامين
B2
يا ريبوفلاوين :
ويتامين
B2
يا ريبوفلاوين :
شير ، تخم مرغ ، جگر ، گوشت ، ماهي
 ويتامين
B3
يا نياسين :
ويتامين
B3
يا نياسين :
شير ،گندم ، ماست ، جگر ، گوشت قرمز ، ماهي ، بادام زميني
 ويتامين
C
:
ويتامين
C
:
شير مادر ، شير تازه ، سبزي هاي با برگ سبز تيره ، گوجه فرنگي ،
فلفل سبز ، کدو تنبل ، ميوه هاي تازه به ويژه پرتقال ، ليمو ، شاه
توت ، توت فرنگي ، سيب زميني ، موز رسيده ، کلم ، هويج ، انبه
 اسيد فوليک :
اسيد فوليک :
جگر ، ماهي ، بادام زميني ، حبوبات ، پرتقال ، سبزي با برگ سبز
مانند اسفناج ، روغن دانه ها .
 يد :
غذاهاي دريايي ماند ماهي و.....، نمک يد دار
يد :
غذاهاي دريايي ماند ماهي و.....، نمک يد دار
 کلسيم :
کلسيم :
شير مادر ، شير تازه ، ماست ( لبنيات ) ، پودر شير ، پنير ، ماهي
هاي کوچک که استخوان ريزي دارند و به طور کامل ( با استخوان ها )
قابل خوردن هستند . نخود و لوبيا سبز ، سبزي هاي با برگ سبز تيره .
 سديم
:
سديم
:
دربيشتر غذاها وجود دارد . سديم را به مقدار کافي از غذاهاي طبيعي
مي توان به دست آورد و نيازي به اضافه کردن نمک نيست.
 پتاسيم :
بيشتر غذاها منبع خوب پتاسيم هستند . بهترين منبع پتاسيم عبارتند
از ميوه ها به ويژه موز ، آب آناناس ، سبزي ها مثل اسفناج ، کدو
تنبل ، حبوبات و سيب زميني با پوست.
پتاسيم :
بيشتر غذاها منبع خوب پتاسيم هستند . بهترين منبع پتاسيم عبارتند
از ميوه ها به ويژه موز ، آب آناناس ، سبزي ها مثل اسفناج ، کدو
تنبل ، حبوبات و سيب زميني با پوست.
 روي :
روي :
 شير مادر ، لوبيا ( چيتي _ قرمز و ... ) ماهي ، گوشت قرمز ، ذرت ،
آجيل ، غلات با پوست و حبوبات.
شير مادر ، لوبيا ( چيتي _ قرمز و ... ) ماهي ، گوشت قرمز ، ذرت ،
آجيل ، غلات با پوست و حبوبات.
در مورد آهن بيشتر بدانيم :
دو نوع آهن در مواد غذايي وجود دارد نوع
" هم "
و نوع
" غير هم "
. اين دو نوع آهن ، دو دسته گيرنده متفاوت و مجزا در مخاط دستگاه
گوارش دارند. آهن نوع
" هم "
ده برابر بيشتر از نوع
" غير هم "
قابل جذب است و به پروتئين هاي حامل آهن در هموگلوبين و ميوگلوبين
موجود در گوشت قرمز ، مرغ و ماهي متصل است.آهن
" غير هم "
به مقدار کمتري جذب مي شود و در گوشت قرمز ، مرغ ، ماهي ، سبزي ها
، غلات ، حبوبات و تخم مرغ وجود دارد.
اضافه کردن ويتامين
C
، گوشتيا ماهي يا مرغ يا جگر به غذا دريافت ( جذب ) آهن
" غير هم "
را زياد مي کند.
عوامل موثر بر جذب آهن موجود در مواد غذايي :
 مصرف مواد غذايي حاوي ويتامين
C
مانند گوجه فرنگي خام ، مرکبات ، ليمو ترش و جعفري همراه با غذا
جذب آهن غير هم موجود در غذا را افزايش مي دهند.
مصرف مواد غذايي حاوي ويتامين
C
مانند گوجه فرنگي خام ، مرکبات ، ليمو ترش و جعفري همراه با غذا
جذب آهن غير هم موجود در غذا را افزايش مي دهند.
 ميزان جذب آهن از بيشتر منابع غذايي گياهي ( ذرت ، گندم ، اسفناج
و... ) کم و حدود 5 تا 10% است ولي اگر اين مواد همراه گوشت مصرف
شوند به دليل وجود اسيد آمينه سيستئين در گوشت ، جذب آهن غير هم آن
ها تا سه برابر افزايش مي يابد.
ميزان جذب آهن از بيشتر منابع غذايي گياهي ( ذرت ، گندم ، اسفناج
و... ) کم و حدود 5 تا 10% است ولي اگر اين مواد همراه گوشت مصرف
شوند به دليل وجود اسيد آمينه سيستئين در گوشت ، جذب آهن غير هم آن
ها تا سه برابر افزايش مي يابد.
 مصرف مواد غذايي داراي کلسيم مانند
ماست
و برخي
نوشابه هاي گازدار
همراه با غذا سبب اختلال جذب آهن مي شوند همچنين
جوش شيرين.
مصرف مواد غذايي داراي کلسيم مانند
ماست
و برخي
نوشابه هاي گازدار
همراه با غذا سبب اختلال جذب آهن مي شوند همچنين
جوش شيرين.
 زياده روي در مصرف غذاهاي پر فيبر به ويژه فيبر موجود در غلات ،
مانع جذب آهن و تا حدي ساير املاح مانند کلسيم و روي مي شود.
زياده روي در مصرف غذاهاي پر فيبر به ويژه فيبر موجود در غلات ،
مانع جذب آهن و تا حدي ساير املاح مانند کلسيم و روي مي شود.
 مصرف بيش از حد شير ، به دليل جذب آهن موجود در غذا به وسيله کلسيم
شير سبب بروز کم خوني مي شود.
مصرف بيش از حد شير ، به دليل جذب آهن موجود در غذا به وسيله کلسيم
شير سبب بروز کم خوني مي شود.
 نوشيدن چاي و قهوه ، جذب آهن را تا حدودي کاهش مي دهند ولي بر جذب
آهن " هم " تأثيري ندارند.
نوشيدن چاي و قهوه ، جذب آهن را تا حدودي کاهش مي دهند ولي بر جذب
آهن " هم " تأثيري ندارند.
توجه :
قطره ها يا دارو هاي حاوي آهن را هم نبايد همراه يا در فاصله نزديک
با مصرف شير و لبنيات مصرف کرد.
منابع غذايي آهن :
 گوشت
قرمز ( گوساله ، گوسفند )
گوشت
قرمز ( گوساله ، گوسفند )
 جگر ( جگر گوسفند و در درجه بعد جگر گوساله و تا حد کمتري جگر مرغ
)
جگر ( جگر گوسفند و در درجه بعد جگر گوساله و تا حد کمتري جگر مرغ
)
( 100 گرم جگر گوساله ، 3/5 ميلي گرم و يک ليوان ( 250 گرم ) لوبيا
، 5 ميلي گرم آهن دارد. )
 ماهي
ماهي
 زرده تخم مرغ
زرده تخم مرغ
 سبزي هاي داراي برگ سبز تيره ( اسفناج ، جعفري ) ، گل کلم ، کلم
بروکلي
سبزي هاي داراي برگ سبز تيره ( اسفناج ، جعفري ) ، گل کلم ، کلم
بروکلي
 ذرت
ذرت
 عدس ، لوبيا ( به ويژه لوبياي سفيد و چشم بلبلي ) ، نخود
عدس ، لوبيا ( به ويژه لوبياي سفيد و چشم بلبلي ) ، نخود
 سويا ، گندم
سويا ، گندم
 کشمش ، زيره ، بادام ، گردو ، پسته ، کنجد ، سيب درختي ، موز ،
برگه زرد آلو
کشمش ، زيره ، بادام ، گردو ، پسته ، کنجد ، سيب درختي ، موز ،
برگه زرد آلو

پوسيدگي دندان هاي کودک چرا به وجود مي آيد و براي پيشگيري از آن
چه بايد کرد ؟
در سال دوم زندگي ، پوسيدگي دندان ها در کودکان شايع است چون ميناي
دندان آنان نرم و به راحتي آسيب پذير مي باشد.
به طور معمول کودکاني در معرض خطر پوسيدگي دندان هستند که :
 از نظر ژنيتيکي مستعد به پوسيدگي دندان باشند.
از نظر ژنيتيکي مستعد به پوسيدگي دندان باشند.
 مقادير زيادي غذاي شيرين مصرف کنند.
مقادير زيادي غذاي شيرين مصرف کنند.
 به دفعات مکرر از تنقلات استفاده کنند.
به دفعات مکرر از تنقلات استفاده کنند.
 به طور منظم دندان هايشان را مسواک نزنند.
به طور منظم دندان هايشان را مسواک نزنند.
براي پيشگيري از پوسيدگي دندان، مي توان از روش هاي زير استفاده
نمود:
1)
دو بار مسواک زدن دندان ها در شبانه روز که يک نوبت آن حتماً بايد
قبل از خواب باشد تا تعداد باکتري هاي موثر در پوسيدگي دندان کاهش
يابد.
2)
کاهش مصرف غذاهاي شيرين به ويژه آن هايي که حالت چسبنده دارند.
3)
کاهش کل ميزان قند و شکر مصرفي
4)
محدود کردن نوشيدني هاي اسيدي مانند برخي نوشابه ها و آب ميوه هاي
صنعتي که حتي اگر شيرين هم نباشند چون اسيد دارند باعث پوسيدگي
دندان مي شوند.
5)
عدم تغذيه کودک با شيشه شير . حتي اگر کودک غير از شير مادر از شير
ديگري هم استفاده مي کند نبايد آن را پس از يک سالگي با شيشه داد
به ويژه هنگام خواب شبانه . زماني که شير يا هر مايع نوشيدني که
حاوي قند باشد هنگام خواب به کودک داده شود مايع ، اطراف دندان هاي
بالايي کودک جمع شده و سبب پوسيدگي دندان ها مي شود زيرا هنگام
خواب ترشح بزاق ، عمل بلع ، تخليه و خنثي کردن اسيد ايجاد شده در
دهان ، کاهش مي يابد.
6)
استفاده از خمير دندان هاي خاوي فلورايد ، هر نوبت ماليدن يک لايه
خيلي نازک از آن روي مسواک کافي است . ( به اندازه يک عدس )
7)
کودک بايد تا قبل از سه سالگي حتي اگر دندان هايش در ظاهر پوسيدگي
نداشته باشد دست کم يک بار توسط دندانپزشک معاينه شود.